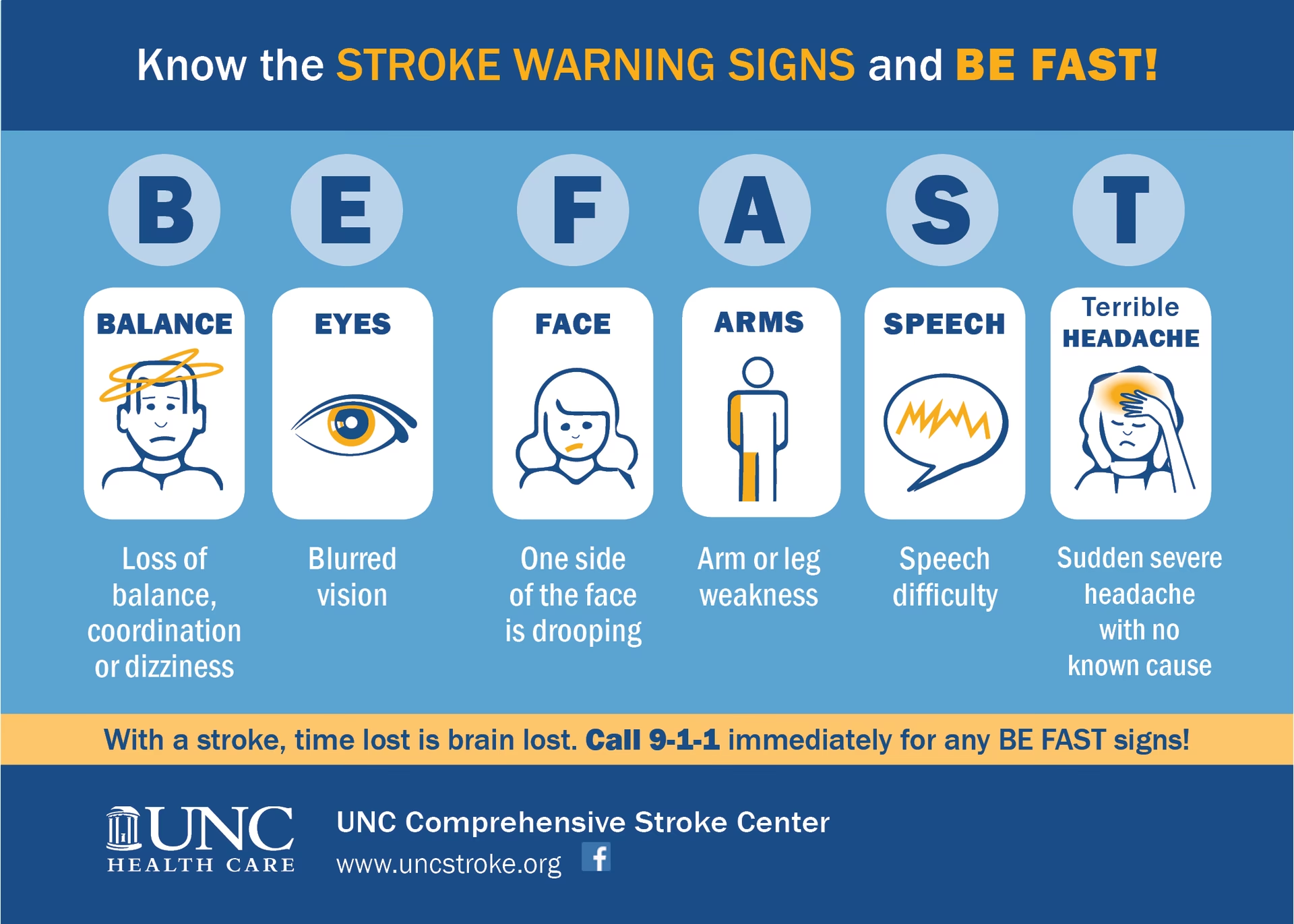
El ictus, o accidente cerebrovascular, es una condición neurológica grave que ocurre cuando el flujo sanguíneo al cerebro se interrumpe, ya sea por un bloqueo (ictus isquémico) o por una hemorragia (ictus hemorrágico). Es un evento tiempo-dependiente, donde cada minuto cuenta para salvar tejido cerebral y minimizar la discapacidad. A pesar de los avances, aún existe una brecha significativa en la aplicación de tratamientos probados. Para abordar esta complejidad de manera estructurada, los profesionales de la salud han adoptado un marco conceptual conocido como los "5 Pilares" o "5 P's" del cuidado agudo del ictus isquémico. Este enfoque sistemático, adaptado de un concepto inicial para la imagenología, guía el tratamiento centrándose en los aspectos clave de la enfermedad y su manejo.

La rápida diferenciación entre un ictus isquémico y uno hemorrágico es la primera y más crítica tarea, ya que dictará las opciones de tratamiento. Si bien el examen clínico puede sugerirlo, una imagen cerebral (generalmente una tomografía computarizada, o CT) es obligatoria antes de cualquier intervención específica para el ictus. Una vez confirmado el ictus isquémico, el enfoque se centra en estos cinco pilares fundamentales:
- El Marco de los 5 Pilares
- P1: Parénquima - Comprendiendo el Tejido Cerebral Afectado
- P2: Tuberías - Restaurando el Flujo en las Arterias
- P3: Perfusión - Maximizando el Flujo Sanguíneo
- P4: Penumbra - Protegiendo el Tejido en Riesgo
- P5: Prevención de Complicaciones
- Preguntas Frecuentes sobre el Ictus
- Conclusión
El Marco de los 5 Pilares
Los "5 Pilares" del cuidado agudo del ictus son:
- P1: Parénquima (El tejido cerebral)
- P2: Tuberías (Las arterias)
- P3: Perfusión (El flujo sanguíneo)
- P4: Penumbra (El tejido en riesgo)
- P5: Prevención de Complicaciones
P1: Parénquima - Comprendiendo el Tejido Cerebral Afectado
El primer pilar se centra en el Parénquima, el tejido cerebral dañado por la isquemia. Aunque la mayoría de los ictus (aproximadamente el 85%) son isquémicos, existen múltiples subtipos que varían en su presentación, etiología, pronóstico y tratamiento. El 15% restante son ictus hemorrágicos, incluyendo la hemorragia subaracnoidea y la hemorragia intracerebral. El daño en el ictus hemorrágico tiende a ocurrir en los primeros momentos, y el tratamiento es principalmente de soporte.
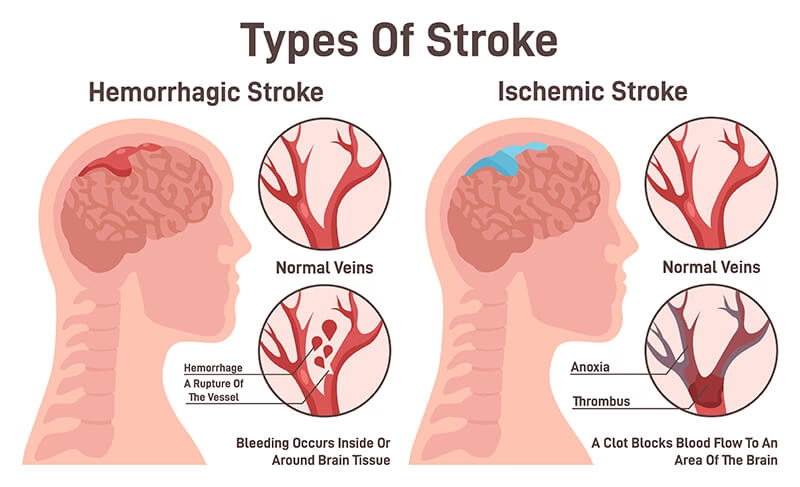
El ictus isquémico generalmente se presenta con una pérdida súbita e indolora de la función neuronal. Esto ocurre típicamente debido a la oclusión trombótica o embólica de una arteria. El tejido neuronal requiere un flujo sanguíneo constante (aproximadamente 60-70 mL por cada 100g de tejido cerebral por minuto). Cuando este flujo se reduce significativamente (por debajo de 25 mL/100g/min), el metabolismo aeróbico falla, llevando a la pérdida de función. Si la isquemia se prolonga, desencadena una serie de eventos bioquímicos conocida como la "cascada isquémica", que eventualmente lleva a la muerte celular.
Identificar rápidamente el tipo de ictus es vital. Una CT cerebral temprana es indispensable para descartar una hemorragia antes de considerar terapias como la trombolisis. Aunque los hallazgos tempranos de ictus isquémico en la CT pueden ser sutiles y difíciles de interpretar incluso para expertos, su función principal es descartar la hemorragia.
Existen tres síndromes generales de ictus isquémico:
- Ictus Lacunar: Causados por isquemia en arteriolas pequeñas que irrigan estructuras de materia blanca profunda y el tálamo. Suelen tener mejor pronóstico y responden a la trombolisis sistémica a pesar de no tener un trombo visible en la angiografía mayor.
- Ictus de Grandes Vasos: Debido a la oclusión de vasos intracraneales principales, como la arteria cerebral media (ACM). Producen infartos corticales grandes y presentan pérdida de funciones elocuentes (lenguaje). Tienen un pronóstico a menudo pobre y suelen ser de origen embólico (aterotrombótico o cardioembólico).
- Ictus del Tronco Encefálico: Pueden ser causados por compromiso de vasos pequeños (perforantes pontinas) o grandes (arteria basilar). Presentan síntomas variables como neuropatías craneales, hemiparesia y alteración del nivel de conciencia.
La localización y el subtipo del ictus orientan hacia la causa subyacente y la ubicación de la obstrucción arterial, lo que ayuda a determinar la terapia y la prevención secundaria.
P2: Tuberías - Restaurando el Flujo en las Arterias
El segundo pilar, las Tuberías (o arterias), se enfoca en la restauración del flujo sanguíneo a través de los vasos afectados. El objetivo principal es disolver o remover el trombo que causa la oclusión.
La Trombolisis intravenosa (IV) con activador tisular del plasminógeno recombinante (rt-PA o alteplase) fue el primer tratamiento aprobado por la FDA para el ictus isquémico agudo en 1995, basado en el ensayo NINDS. Demostró un beneficio significativo en la función neurológica cuando se administraba dentro de las 3 horas posteriores al inicio de los síntomas. Aunque los intentos de extender esta ventana inicial no siempre fueron exitosos inicialmente, la práctica clínica y otros estudios han validado su uso en ventanas extendidas, comúnmente hasta 4.5 horas en pacientes seleccionados.

Algunos centros utilizan la trombolisis intraarterial (IA) para pacientes que no cumplen los criterios estrictos para la vía IV o para oclusiones de grandes vasos. El ensayo PROACT sugirió beneficio con terapia IA dentro de una ventana de 6 horas, aunque el agente y la técnica pueden variar.
Más recientemente, la trombectomía mecánica, que implica la extracción física del coágulo, ha demostrado ser altamente efectiva para oclusiones de grandes vasos en ventanas de tiempo más amplias, a menudo hasta 6 o incluso 24 horas en casos seleccionados con tejido cerebral salvable (penumbra).
Además de la trombolisis y la trombectomía, se utilizan terapias médicas para afectar la coagulación y la agregación plaquetaria:
- Aspirina: El antiplaquetario más común. Inhibe la producción de tromboxano A2. Ensayos como CAST e IST mostraron un beneficio modesto pero significativo en el resultado del ictus isquémico agudo con dosis bajas.
- Heparina: Un anticoagulante que potencia la antitrombina. Su uso a dosis completas IV en el ictus agudo es menos común y generalmente desaconsejado debido al riesgo de hemorragia. Sin embargo, la heparina subcutánea a dosis bajas ha demostrado beneficio en la prevención de complicaciones tromboembólicas (como en el ensayo IST).
- Agentes fibrinolíticos derivados de venenos de serpiente (ej. Ancrod): Han mostrado potencial al degradar la fibrina, pero aún no están ampliamente licenciados o probados frente a rt-PA.
La selección del paciente para estas terapias es crucial y depende de la ventana de tiempo, el tipo y ubicación de la oclusión, y los riesgos individuales (especialmente de hemorragia).
| Terapia | Mecanismo Principal | Ventana de Tiempo (Típica) | Indicaciones Clave | Consideraciones |
|---|---|---|---|---|
| Trombolisis IV (Alteplase/rt-PA) | Disuelve coágulos de fibrina | Hasta 4.5 horas desde inicio síntomas | Ictus isquémico agudo elegible, sin hemorragia ni contraindicaciones | Riesgo de hemorragia, criterios estrictos |
| Trombolisis IA | Disuelve coágulos localmente | Hasta 6 horas (variable) | Oclusiones de grandes vasos, no elegibles o fallo de IV | Requiere equipo especializado, invasivo |
| Trombectomía Mecánica | Extracción física del coágulo | Hasta 6-24 horas (en casos seleccionados) | Oclusiones de grandes vasos | Requiere equipo especializado, invasivo |
| Aspirina | Antiplaquetario | Temprano en ictus isquémico | Casi todos los ictus isquémicos (si no se da trombolisis) | Ayuda a prevenir progresión y recurrencia temprana |
| Heparina (dosis baja SQ) | Anticoagulante | Temprano en ictus isquémico | Prevención de trombosis venosa profunda/embolia pulmonar | No para tratamiento directo del ictus agudo |
P3: Perfusión - Maximizando el Flujo Sanguíneo
El tercer pilar, la Perfusión, se refiere al flujo sanguíneo que llega al tejido cerebral, incluyendo el flujo colateral a las zonas en riesgo. En el tejido isquémico, el cerebro intenta extraer el máximo oxígeno disponible. Las zonas limítrofes (border zones) de la región isquémica reciben suministro a través de colaterales leptomeníngeas de territorios vasculares adyacentes. Mejorar este flujo colateral es un potencial para salvar la penumbra.
Dado que la autorregulación cerebral se pierde en la zona isquémica, la perfusión se ve fuertemente afectada por la presión arterial sistémica. Por ello, es fundamental evitar la hipotensión y la deshidratación. La hipertensión es una respuesta común y a menudo protectora (respuesta de Cushing) en el ictus agudo, y la presión arterial generalmente no debe bajarse activamente a menos que se administre trombolisis (donde se requieren rangos específicos para minimizar el riesgo de hemorragia) o haya daño a órganos terminales.
La posición del paciente también puede afectar la perfusión. Colocar la cabecera de la cama a menos de 30 grados puede mejorar el flujo sanguíneo cerebral en algunos pacientes.

Aunque se han investigado terapias para aumentar el flujo colateral (como la hemodilución hipervolémica), ensayos a gran escala (como con Pentastarch) no han mostrado una efectividad concluyente. Sin embargo, el principio de optimizar la perfusión mediante el manejo cuidadoso de la presión arterial y el estado de hidratación sigue siendo un componente vital del cuidado.
| Estrategia | Mecanismo Propuesto | Evidencia/Rol |
|---|---|---|
| Evitar Hipotensión/Deshidratación | Mantener presión de perfusión cerebral | Consenso general, evita empeoramiento isquemia |
| Manejo Cauteloso de Hipertensión | Permitir presión de perfusión (excepto con trombolisis) | Evidencia mixta sobre bajada activa; crucial control con trombolisis |
| Posicionamiento (Cabecera < 30°) | Mejorar flujo cerebral por gravedad | Algunos estudios sugieren beneficio fisiológico/clínico |
| Hemodilución Hipervolémica | Aumentar flujo colateral | Ensayos a gran escala no mostraron beneficio concluyente |
P4: Penumbra - Protegiendo el Tejido en Riesgo
El cuarto pilar, la Penumbra, se refiere a la región de tejido cerebral alrededor del núcleo isquémico irreversiblemente dañado. La penumbra recibe un flujo insuficiente, pero no nulo, y aún es potencialmente salvable. Sin intervención, este tejido también sucumbirá a la muerte celular a través de la cascada isquémica.
Minimizar el daño a la penumbra implica controlar factores que pueden empeorar la lesión:
- Normoglucemia: El mantenimiento de niveles normales de glucosa es importante. La hiperglucemia (niveles altos de azúcar en sangre) se asocia con peores resultados en el ictus isquémico, posiblemente debido al aumento de la producción de ácido láctico y acidosis tóxica para las neuronas. Controlar la glucosa es crucial, incluso si la hiperglucemia es una respuesta al estrés del evento.
- Manejo de la Fiebre: La fiebre ha demostrado consistentemente estar asociada con peores resultados neurológicos. Bajar la temperatura corporal, incluso con medicamentos antipiréticos, se considera útil. La hipotermia inducida (enfriamiento activo) ha sido investigada como una estrategia neuroprotectora, pero es laboriosa y los ensayos no han mostrado beneficio concluyente.
Se han probado numerosos agentes farmacológicos con prometedores resultados en modelos animales de ictus como neuroprotectores, diseñados para interrumpir la cascada isquémica y salvar la penumbra (ej. inhibidores de la peroxidación lipídica, activadores de GABA, inhibidores de la recaptación de glutamato). Sin embargo, a pesar de estudios preclínicos razonables y ensayos clínicos bien diseñados, ninguno de estos agentes ha demostrado una mejoría significativa en los resultados neurológicos en humanos hasta la fecha.
La terapia hiperbárica con oxígeno también se ha considerado una opción lógica para aumentar el oxígeno disponible en la penumbra, pero un ensayo piloto fue detenido por dificultades logísticas y tendencias preocupantes hacia el daño en el grupo de oxígeno. La disponibilidad de cámaras hiperbáricas también es una limitación.
Por lo tanto, las estrategias clave para proteger la penumbra se centran actualmente en la recanalización temprana (Tuberías) y el manejo de factores sistémicos como la glucemia y la temperatura.
P5: Prevención de Complicaciones
El quinto y último pilar es la Prevención de complicaciones. Muchas de las complicaciones comunes del ictus, que pueden aumentar la morbilidad y empeorar los resultados, son prevenibles. La implementación de vías estandarizadas de atención, la educación del personal de enfermería y la designación de una Unidad de Ictus son fundamentales para abordar estas causas.

Más allá del manejo de la temperatura y la glucemia, que también entran en este pilar, otras complicaciones frecuentes incluyen:
- Infecciones Adquiridas en el Hospital: Principalmente neumonía por aspiración e infecciones del tracto urinario (ITU). La neumonía por aspiración es común debido a la disfagia (dificultad para tragar) y la inmovilidad. Es crucial evaluar el riesgo de deglución antes de alimentar a los pacientes y consultar a logopedia. La movilización temprana ayuda a prevenir la atelectasia. Las ITUs suelen ser causadas por sondas urinarias, que deben retirarse lo antes posible.
- Complicaciones de la Inmovilidad: Trombosis venosa profunda (TVP), embolia pulmonar (EP), úlceras por presión y contracturas. La movilización temprana, idealmente dentro de las 24 horas, es vital para mitigar estos riesgos.
- Problemas Gastrointestinales: El estreñimiento es frecuente. Establecer un régimen intestinal desde el ingreso es importante, con el objetivo de una evacuación cada dos días. La movilización también ayuda.
- Otros: Problemas de sueño, confusión, depresión, incontinencia. Estos requieren identificación y manejo proactivo.
La Unidad de Ictus (Stroke Unit) ha demostrado ser un componente esencial para mejorar los resultados. Reúne un equipo multidisciplinario (neurólogos, enfermeros especializados, fisioterapeutas, terapeutas ocupacionales, logopedas, etc.) enfocado en el cuidado del ictus. Este enfoque coordinado permite una atención meticulosa a los detalles y la aplicación consistente de protocolos de prevención de complicaciones.
| Complicación Potencial | Estrategias de Prevención |
|---|---|
| Neumonía por Aspiración | Evaluación de deglución, consulta a logopedia, cuidado en la alimentación, movilización temprana |
| Infección del Tracto Urinario | Evitar/retirar sondas urinarias innecesarias, protocolo de retiro rápido |
| Trombosis Venosa Profunda/Embolia Pulmonar | Movilización temprana, profilaxis farmacológica (si indicada) |
| Úlceras por Presión | Movilización temprana, cambios de posición, cuidado de la piel |
| Estreñimiento | Régimen intestinal temprano, movilización |
| Contracturas | Movilización temprana, fisioterapia |
| Deterioro Neurológico Temprano | Manejo de fiebre, glucemia, presión arterial, detección temprana de complicaciones |
Preguntas Frecuentes sobre el Ictus
¿Es el ictus una enfermedad neurológica?
Sí, el ictus es fundamentalmente un trastorno neurológico. Aunque históricamente se clasificaba a menudo junto con enfermedades cardiovasculares, la Clasificación Internacional de Enfermedades (CIE-11) de 2018 lo reclasificó formalmente dentro del capítulo de trastornos neurológicos. Esto reconoce que el daño primario y sus consecuencias afectan directamente al cerebro y al sistema nervioso, manifestándose como déficits neurológicos.
¿Qué es la "regla de las 4 horas" o "4.5 horas" en el ictus?
Esta regla se refiere a la ventana de tiempo crítica para la administración de la terapia de trombolisis intravenosa (IV) con alteplase (rt-PA) en el ictus isquémico agudo. El ensayo NINDS estableció el beneficio dentro de las 3 horas. Estudios posteriores llevaron a extender esta ventana de tratamiento para la mayoría de los pacientes elegibles hasta 4.5 horas desde el inicio de los síntomas. Cuanto antes se administre el tratamiento dentro de esta ventana, mayores son las posibilidades de disolver el coágulo, restaurar el flujo sanguíneo y mejorar el resultado neurológico, al tiempo que se reduce el riesgo de complicaciones hemorrágicas.
¿Qué diferencia hay entre ictus isquémico y hemorrágico?
El ictus isquémico, el más común (85%), ocurre cuando un vaso sanguíneo que irriga el cerebro se bloquea, generalmente por un coágulo, interrumpiendo el flujo sanguíneo. El ictus hemorrágico (15%) ocurre cuando un vaso sanguíneo en el cerebro se rompe, causando sangrado dentro o alrededor del tejido cerebral. La distinción es vital porque los tratamientos son radicalmente diferentes: la trombolisis y la trombectomía buscan restaurar el flujo en el isquémico, mientras que el manejo del hemorrágico se enfoca en controlar la hemorragia y la presión intracraneal.
Conclusión
El ictus isquémico agudo es una condición tratable, pero su manejo es complejo y requiere una respuesta rápida y coordinada. El marco de los "5 Pilares" (Parénquima, Tuberías, Perfusión, Penumbra y Prevención de Complicaciones) proporciona un enfoque lógico y sistemático para guiar a los clínicos a través de las decisiones terapéuticas, desde la evaluación inicial y la restauración del flujo hasta la protección del tejido cerebral en riesgo y la mitigación de complicaciones. La atención temprana, basada en una comprensión sólida de la fisiopatología subyacente y facilitada por un equipo multidisciplinario en una Unidad de Ictus, es fundamental para optimizar los resultados y mejorar la recuperación de los pacientes.
Si quieres conocer otros artículos parecidos a Los 5 Pilares del Cuidado Agudo del Ictus puedes visitar la categoría Neurociencia.