La esquizofrenia, con sus manifestaciones a menudo desconcertantes como las alucinaciones auditivas o visuales, ha sido durante mucho tiempo un enigma para la ciencia. ¿Qué sucede realmente dentro del cerebro de una persona con esquizofrenia? La neurociencia trabaja incansablemente para desentrañar este misterio, y aunque el cuadro es complejo, las investigaciones recientes están arrojando luz sobre los mecanismos subyacentes, revelando un panorama mucho más intrincado de lo que se pensaba inicialmente.

Entender la base neurológica de la esquizofrenia es crucial no solo para la ciencia básica, sino también para desarrollar enfoques de tratamiento más efectivos. Los síntomas, que pueden variar ampliamente entre individuos, apuntan a disfunciones en diversas áreas y sistemas cerebrales, sugiriendo que no hay una única causa o un simple defecto, sino una constelación de cambios que interactúan de maneras complejas.
¿Qué Sucede en el Cerebro de Alguien con Esquizofrenia?
Los científicos han identificado varias diferencias cerebrales clave en personas con esquizofrenia en comparación con aquellas que no tienen la condición. Una línea de investigación sugiere que puede haber fallos o 'glitches' en los genes que podrían alterar el desarrollo normal del cerebro desde etapas tempranas de la vida. Esto implica que la vulnerabilidad a desarrollar esquizofrenia podría estar, en parte, escrita en nuestro código genético, influyendo en cómo se construyen y conectan las redes neuronales.
Además de las posibles bases genéticas y del desarrollo, los estudios han demostrado que ciertas sustancias químicas cerebrales, conocidas como neurotransmisores, que son fundamentales para controlar el pensamiento, el comportamiento y las emociones, no funcionan correctamente. En personas con esquizofrenia, la actividad de estos químicos puede ser tanto excesiva (demasiado activa) como insuficiente (no lo suficientemente activa), dependiendo del neurotransmisor y de la región cerebral específica.
Otra diferencia observada a lo largo del tiempo es la pérdida de tejido cerebral. Herramientas de imagen avanzadas como las tomografías por emisión de positrones (PET) y las resonancias magnéticas (MRI) han mostrado que las personas con esquizofrenia tienden a tener menos 'materia gris' con el paso del tiempo. La materia gris es la parte del cerebro que contiene la mayoría de las células nerviosas (neuronas) y sus conexiones más cercanas (dendritas). La reducción en esta materia vital sugiere una pérdida o disfunción neuronal, lo que podría explicar muchos de los síntomas.
Esta investigación combinada (genética, química cerebral, y cambios estructurales) está sentando las bases para una comprensión más profunda de la esquizofrenia y es esencial para los esfuerzos continuos en el desarrollo de mejores tratamientos y terapias.
El Papel Central, Pero Complejo, de la Dopamina
Durante mucho tiempo, la hipótesis principal sobre la base química de la esquizofrenia se centró en la dopamina. La idea inicial era que la esquizofrenia era una manifestación de 'hiperdopaminergia', es decir, una actividad excesiva de la dopamina en el cerebro. Esta hipótesis se vio respaldada en parte por el hecho de que los fármacos antipsicóticos eficaces a menudo bloquean los receptores de dopamina.
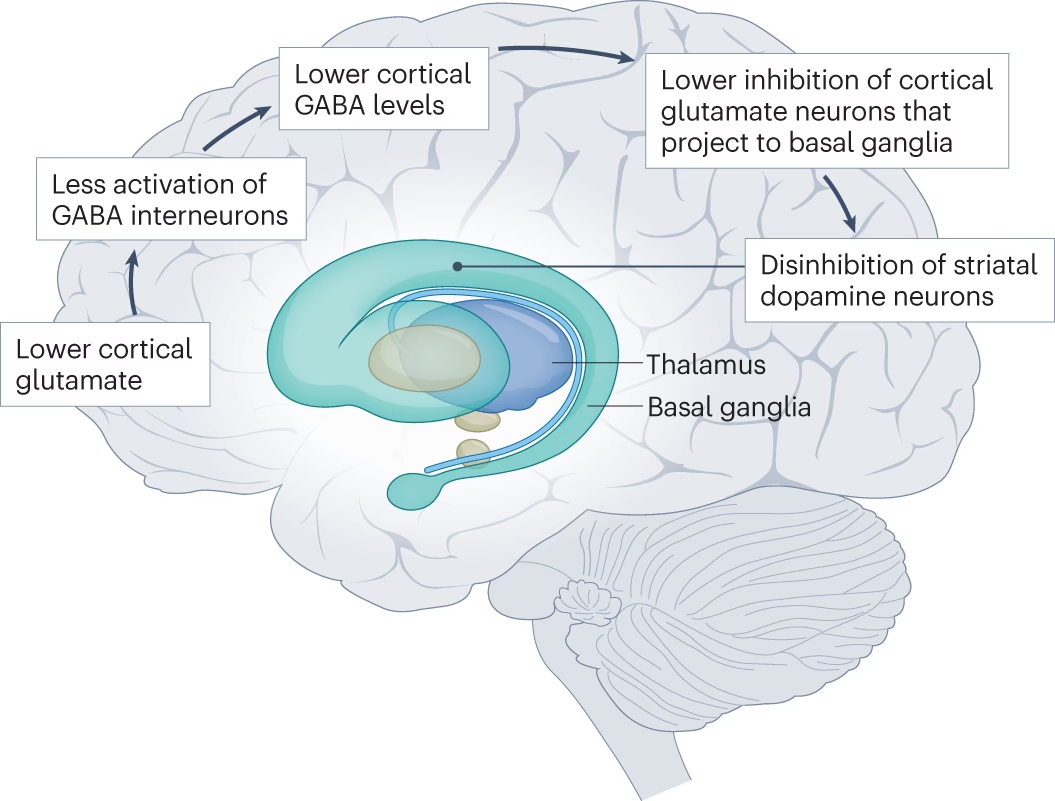
Sin embargo, la investigación más reciente y exhaustiva ha puesto en tela de juicio esta visión simplista. Si bien la dopamina sigue siendo considerada un factor crucial, la idea de que simplemente hay un exceso generalizado de dopamina ha sido matizada. Los hallazgos más recientes sugieren que, en lugar de una actividad dopaminérgica uniformemente excesiva, lo que ocurre es una actividad anormal, que puede ser alta en algunas áreas cerebrales y baja en otras.
La Hipótesis Dual de la Dopamina: Un Modelo Más Nuancé
Estudios detallados, incluyendo análisis post-mortem de cerebros, PET, observaciones sobre la acción de los fármacos neurolépticos (antipsicóticos), mediciones de metabolitos de la dopamina como el ácido homovanílico (HVA) en plasma, e incluso estudios de flujo sanguíneo cerebral, han contribuido a una hipótesis más sofisticada.
Esta hipótesis dual propone que la esquizofrenia se caracteriza por dos patrones de actividad dopaminérgica alterada en diferentes partes del cerebro:
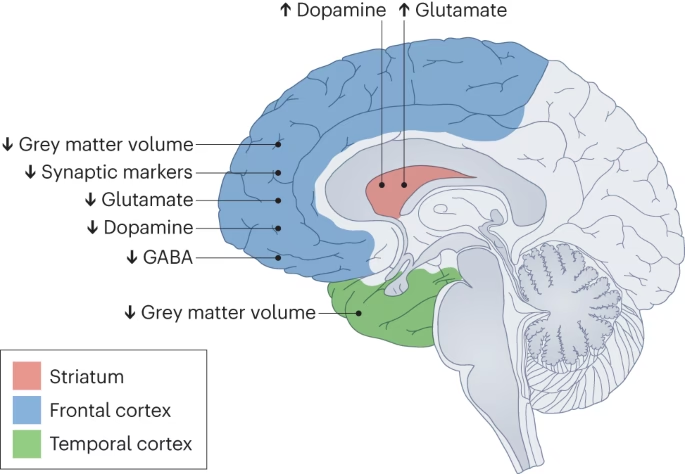
- Actividad Dopaminérgica Baja en la Corteza Prefrontal: La corteza prefrontal es una región cerebral involucrada en funciones ejecutivas complejas como la planificación, la toma de decisiones, la memoria de trabajo y la regulación de emociones. La información sugiere que las personas con esquizofrenia pueden tener una actividad de dopamina anormalmente baja en esta área. Esta deficiencia de dopamina en la corteza prefrontal se asocia hipotéticamente con los síntomas negativos de la esquizofrenia, que incluyen la falta de emoción, la disminución del habla, la apatía y la falta de motivación.
- Actividad Dopaminérgica Excesiva en las Regiones Mesolímbicas: Por otro lado, las regiones mesolímbicas del cerebro están implicadas en la recompensa, la motivación y la percepción. La evidencia, particularmente de estudios post-mortem que muestran altas concentraciones de dopamina y HVA, así como mayores densidades de receptores de dopamina en estas áreas en pacientes esquizofrénicos, sugiere una actividad dopaminérgica excesiva aquí. Esta hiperactividad dopaminérgica en las vías mesolímbicas se asocia con los síntomas positivos de la esquizofrenia, como las alucinaciones (escuchar voces, ver cosas) y los delirios (creencias falsas y persistentes).
La clave de esta hipótesis dual radica en la interacción entre estas dos áreas. Estudios en animales y humanos sugieren que las neuronas dopaminérgicas de la corteza prefrontal ejercen una influencia inhibidora sobre la actividad dopaminérgica en las regiones subcorticales (como las mesolímbicas). Por lo tanto, una actividad baja de dopamina en la corteza prefrontal podría 'liberar el freno', permitiendo que la actividad dopaminérgica en las áreas mesolímbicas se vuelva excesiva.
Evidencia que Sustenta la Hipótesis Dual
Diversas líneas de evidencia apoyan este modelo más complejo:
- Estudios Post-mortem: Han encontrado concentraciones elevadas de dopamina y su metabolito HVA, así como un aumento en la densidad de receptores de dopamina, en ciertas regiones subcorticales del cerebro de individuos con esquizofrenia.
- Estudios de PET: Las técnicas de imagen como la PET permiten visualizar la actividad de los receptores de dopamina en el cerebro vivo, y han aportado datos consistentes con una disregulación regional.
- Acción de los Neuromoduladores (Antipsicóticos): La acción de los fármacos antipsicóticos típicos, que reducen la actividad de la dopamina principalmente en las vías mesolímbicas, es eficaz para tratar los síntomas positivos. Esto encaja con la idea de que estos síntomas están relacionados con un exceso de dopamina en esa área. La dificultad para tratar los síntomas negativos con estos fármacos también apoya la idea de que estos últimos pueden deberse a un problema distinto (baja dopamina prefrontal) que no es abordado eficazmente por este tipo de medicación.
- Mediciones de HVA en Plasma: Las mediciones de HVA en plasma, un indicador de la actividad metabólica de la dopamina, han sido utilizadas para inferir niveles de actividad dopaminérgica en diferentes estados y bajo tratamiento.
- Estudios en Animales: Investigaciones que manipulan las vías dopaminérgicas en modelos animales han ayudado a comprender las complejas interacciones entre la corteza prefrontal y las áreas subcorticales.
Esta convergencia de hallazgos desde diferentes metodologías refuerza la idea de que la disregulación de la dopamina en la esquizofrenia no es un simple exceso, sino un desequilibrio regional con implicaciones directas para los distintos tipos de síntomas que experimentan los pacientes.
Implicaciones para los Síntomas
La coexistencia de actividad dopaminérgica alta y baja en diferentes partes del cerebro ofrece una explicación neurobiológica plausible para la presencia simultánea de síntomas positivos y síntomas negativos en muchos individuos con esquizofrenia. Los síntomas positivos, que a menudo son los más llamativos (alucinaciones, delirios), se vincularían a la hiperactividad en las áreas mesolímbicas. Los síntomas negativos, que a menudo son debilitantes y difíciles de tratar (aplanamiento afectivo, anhedonia, avolición), se asociarían a la hipoactividad en la corteza prefrontal. Este modelo ayuda a entender por qué un tratamiento que solo bloquea la dopamina (abordando los síntomas positivos) puede no mejorar, e incluso a veces empeorar, los síntomas negativos.
Comparativa Hipotética (Basada en la Información)
| Tipo de Síntoma | Región Cerebral Implicada | Actividad Dopaminérgica Hipotetizada |
|---|---|---|
| Síntomas Positivos (ej. alucinaciones, delirios) | Regiones Mesolímbicas | Excesiva / Alta |
| Síntomas Negativos (ej. apatía, falta de emoción) | Corteza Prefrontal | Baja / Deficiente |
Preguntas Frecuentes
¿Es la esquizofrenia solo un problema de dopamina?
Según la información proporcionada, la dopamina es un factor importante y central en la comprensión de la esquizofrenia, pero la investigación sugiere que también hay otras diferencias cerebrales significativas. Estas incluyen posibles alteraciones genéticas que afectan el desarrollo cerebral y la observación de una pérdida de tejido cerebral (materia gris) con el tiempo. La imagen científica actual es que la esquizofrenia es un trastorno cerebral complejo que involucra múltiples factores y sistemas, no solo la dopamina.
¿Qué son exactamente la 'materia gris' y por qué su pérdida es importante?
La materia gris es un componente principal del sistema nervioso central, compuesta principalmente por cuerpos neuronales (donde se procesa la información), dendritas (extensiones que reciben señales de otras neuronas) y células gliales (que dan soporte). Es donde ocurre gran parte del procesamiento neuronal 'real'. La pérdida de materia gris, como se observa en estudios de imagen en personas con esquizofrenia, sugiere una disminución en el número o la salud de las células nerviosas y sus conexiones. Esto podría afectar la capacidad del cerebro para procesar información de manera eficiente y coordinada, contribuyendo a los síntomas.
¿Cómo ayuda esta investigación sobre la dopamina y otras diferencias cerebrales al desarrollo de tratamientos?
Comprender los mecanismos cerebrales subyacentes es fundamental para crear tratamientos más dirigidos y efectivos. Por ejemplo, saber que los síntomas positivos pueden estar ligados a la hiperactividad dopaminérgica en una región y los síntomas negativos a la hipoactividad en otra sugiere que los tratamientos futuros podrían necesitar abordajes diferentes para cada tipo de síntoma, o incluso terapias que intenten restaurar el equilibrio en la interacción entre las distintas áreas cerebrales. La investigación sobre las bases genéticas y los cambios estructurales también abre vías para identificar riesgos tempranos o desarrollar intervenciones que puedan mitigar la progresión de la enfermedad o mejorar el neurodesarrollo.
Conclusión
La investigación neurocientífica sobre la esquizofrenia ha evolucionado significativamente, pasando de modelos simplistas a una comprensión de su complejidad inherente. Ya no se considera meramente un trastorno de 'alta dopamina', sino una condición que implica disregulaciones en múltiples sistemas, con un papel crucial para la dopamina en patrones regionales de actividad, baja en la corteza prefrontal y alta en áreas mesolímbicas, lo que podría explicar la diversidad de sus síntomas.
Los hallazgos sobre las bases genéticas, las anomalías en neurotransmisores más allá de la dopamina, y la pérdida de materia gris pintan un cuadro de un cerebro que funciona de manera fundamentalmente diferente. Aunque aún queda mucho por descubrir, cada avance en neurociencia nos acerca a desentrañar los mecanismos de la esquizofrenia, impulsando la esperanza de desarrollar tratamientos más personalizados y efectivos que puedan mejorar significativamente la vida de las personas afectadas por esta compleja condición.
Si quieres conocer otros artículos parecidos a Neurociencia de la Esquizofrenia puedes visitar la categoría Neurociencia.

