La relación entre la depresión y el sueño es un área de estudio fundamental en la neurociencia y la salud mental, revelando una conexión profundamente entrelazada. Lejos de ser dos entidades separadas, existe una interacción compleja y, según investigaciones recientes, una relación bidireccional entre ellas. Esto significa que los problemas de sueño pueden contribuir al desarrollo o empeoramiento de la depresión, y, a su vez, la depresión casi siempre se manifiesta con alteraciones significativas en los patrones de sueño.
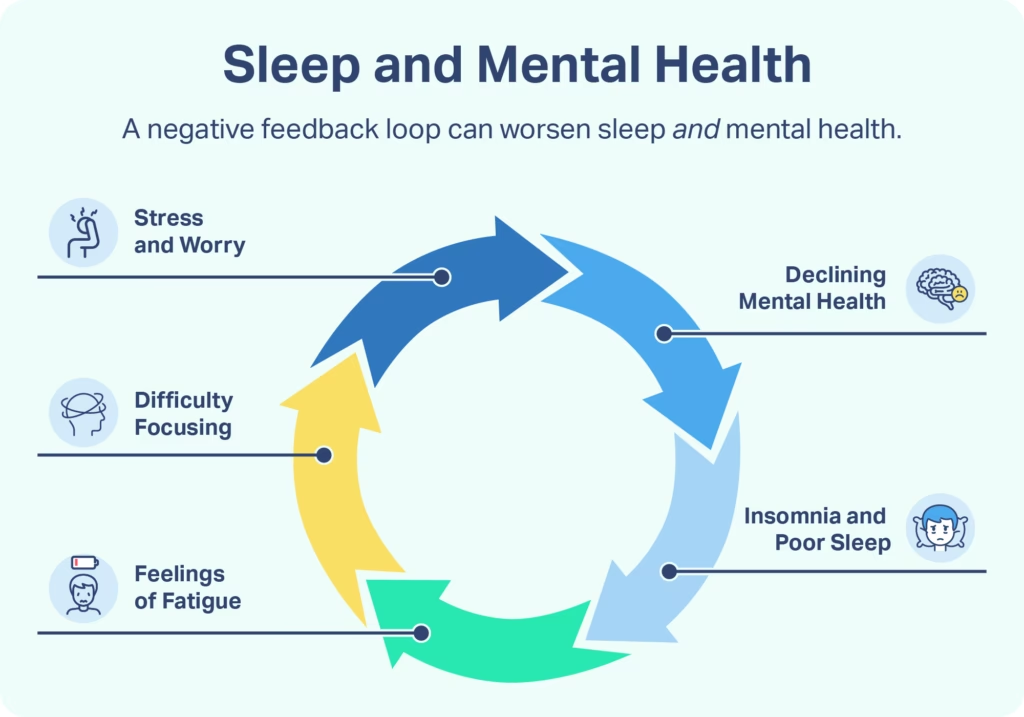
Los pacientes que sufren de depresión presentan de manera casi universal anomalías en su sueño. Estas pueden incluir una latencia acortada para entrar en la fase de sueño de movimientos oculares rápidos (REM) y una disminución en la potencia delta del electroencefalograma durante el sueño no REM. Estas alteraciones no son meros síntomas colaterales, sino que parecen estar intrínsecamente ligadas a los mecanismos subyacentes de la depresión.
- La Relación Bidireccional Detallada
- La Paradoja de la Privación Aguda del Sueño
- El Papel de los Antidepresivos
- Avances desde la Investigación Animal
- Insomnio: Causas y Tratamientos
- Principales Enfoques para el Tratamiento del Insomnio
- Medicamentos Específicos Utilizados para el Insomnio
- La Importancia de la Salud Mental en el Sueño
- Serotonina: Un Neurotransmisor Crucial
- Funciones de la Serotonina en el Cuerpo
- Serotonina, Depresión y Sueño
- Posibles Causas de Niveles Bajos de Serotonina
- Cómo Intentar Aumentar los Niveles de Serotonina (con Precaución)
- Riesgos de Niveles Altos de Serotonina: Síndrome Serotoninérgico
- Preguntas Frecuentes
La Relación Bidireccional Detallada
La idea de una relación bidireccional sugiere un ciclo. Por un lado, el desarrollo de un episodio depresivo contribuye a la aparición de trastornos del sueño. Esto se manifiesta en dificultades para conciliar o mantener el sueño (insomnio), despertarse temprano por la mañana sin poder volver a dormirse, o incluso, en algunos casos, un exceso de sueño (hipersomnia). Estas alteraciones del sueño son a menudo de los primeros síntomas que notan los pacientes o sus allegados.
Por otro lado, se postula que la falta de sueño o un sueño de mala calidad puede ser un factor estresante significativo para el organismo. La acumulación de estrés, ya sea físico o psicológico, se sabe que deteriora la salud mental y contribuye al desarrollo de trastornos psiquiátricos, incluida la depresión. Por lo tanto, un sueño insuficiente o alterado podría actuar como un desencadenante o un factor de riesgo para la aparición o recurrencia de episodios depresivos.
La Paradoja de la Privación Aguda del Sueño
Un aspecto que complica la comprensión de esta relación es la observación paradójica de que la privación aguda (de corta duración) del sueño puede, en algunos casos, mejorar temporalmente los síntomas depresivos. Aunque contraintuitivo, este fenómeno ha llevado a investigar los mecanismos neuronales involucrados y sugiere que la relación entre sueño y depresión no es lineal ni simple. Este efecto, sin embargo, no es una solución a largo plazo y la privación crónica del sueño es perjudicial.
El Papel de los Antidepresivos
Investigar cómo los medicamentos antidepresivos afectan el sueño en pacientes con depresión podría proporcionar pistas sobre la naturaleza de esta relación. Muchos antidepresivos tienen efectos conocidos sobre los patrones de sueño, algunos siendo sedantes, otros más activadores. Sin embargo, se requiere precaución al interpretar estos efectos, ya que los antidepresivos tienen una amplia gama de acciones farmacológicas más allá de su impacto directo en el sueño. Su efecto sobre el sueño podría ser una consecuencia de su acción principal sobre los sistemas de neurotransmisores o un efecto secundario independiente.
Avances desde la Investigación Animal
Estudios recientes en modelos animales han proporcionado un apoyo adicional a la existencia de esta relación bidireccional. Utilizando modelos animales de depresión y manipulaciones del ciclo sueño-vigilia, los investigadores están comenzando a identificar los circuitos neuronales específicos que podrían estar conectando el estrés, el sueño y la depresión. Estos hallazgos son cruciales para comprender las bases biológicas de la comorbilidad entre estos dos trastornos y para desarrollar terapias más dirigidas.

Insomnio: Causas y Tratamientos
Aunque la información proporcionada no detalla las causas específicas del insomnio más allá de su fuerte vínculo con la depresión y el estrés, sí se enfoca extensamente en cómo se trata. La buena noticia es que existen múltiples enfoques para abordar el insomnio, desde cambios sencillos en el estilo de vida hasta diversas intervenciones médicas y terapéuticas. No existe una "cura" única para el insomnio, ya que su manejo depende de la causa subyacente y las características individuales del paciente, pero sí hay tratamientos muy efectivos.
Principales Enfoques para el Tratamiento del Insomnio
El tratamiento del insomnio suele ser multimodal e individualizado. Las estrategias principales incluyen:
- Desarrollo y Práctica de Buenos Hábitos de Sueño (Higiene del Sueño): Esto implica establecer rutinas regulares para acostarse y levantarse, crear un ambiente propicio para el sueño (oscuro, tranquilo, fresco), evitar estimulantes como la cafeína o la nicotina cerca de la hora de dormir, limitar la exposición a pantallas antes de acostarse, y asegurarse de que la cama se asocie principalmente con el sueño.
- Medicamentos para Ayudar a Conciliar o Mantener el Sueño: Existen diversas opciones farmacológicas, tanto de venta libre como con receta. Es crucial que estos medicamentos sean recetados y supervisados por un profesional de la salud, considerando sus posibles efectos secundarios y la interacción con otras medicaciones o condiciones de salud. Se prefieren a menudo aquellos que no crean hábito o que afecten mínimamente el ciclo natural del sueño.
- Atención de Salud Mental: Dado el fuerte vínculo entre el insomnio y las condiciones de salud mental como la depresión y la ansiedad, abordar estos problemas subyacentes a través de terapia psicológica (como la Terapia Cognitivo-Conductual para el Insomnio - TCC-I, que es muy efectiva) o tratamiento farmacológico para la condición primaria, es una vía fundamental para mejorar el sueño.
Medicamentos Específicos Utilizados para el Insomnio
La elección del medicamento depende de muchos factores y siempre debe ser guiada por un médico. Se dividen en varias categorías:
- Fármacos Sedantes: Derivan su nombre del latín "settle" (asentar). Reducen la actividad del sistema nervioso, promoviendo la calma.
- Fármacos Hipnóticos: Nombrados en honor a Hypnos, el dios griego del sueño. Están específicamente diseñados para inducir somnolencia.
Es vital recordar que la calidad del sueño es tan importante como la cantidad. Algunos medicamentos pueden ayudar a dormir más horas, pero podrían alterar la arquitectura del sueño, lo que impacta en su función reparadora. Por ello, su uso, incluso los de venta libre, debe ser cauteloso y preferiblemente consultado.
Tipos de Medicamentos con Receta:
| Tipo de Fármaco | Mecanismo Principal | Ejemplos Comunes (Nombres Genéricos) | Consideraciones |
|---|---|---|---|
| Benzodiazepinas | Potencian la acción del GABA (inhibitorio) | Estazolam, Temazepam, Triazolam | Pueden generar dependencia y tolerancia. |
| "Z-drugs" (No benzodiazepinas) | Actúan sobre receptores GABA específicos | Eszopiclona, Zaleplón, Zolpidem | Propiedades muy similares a las benzodiazepinas, menor riesgo de dependencia según algunos estudios. |
| Antagonistas Duales del Receptor de Orexina (DORAs) | Bloquean la orexina, un químico que promueve la vigilia | Suvorexant, Lemborexant, Daridorexant | Actúan de forma diferente a los sedantes tradicionales. |
| Antidepresivos Sedantes | Originalmente para depresión, tienen efecto sedante | Doxepina (TCA), Amitriptilina (TCA), Trazodona | Se usan a dosis bajas para insomnio, pueden afectar el ciclo del sueño. |
| Melatonina y Fármacos Relacionados | Imitan o potencian la acción de la melatonina | Melatonina (venta libre/receta), Ramelteón | Regulan el ciclo sueño-vigilia. Dosis altas de melatonina sin supervisión pueden ser perjudiciales. |
Tipos de Medicamentos Sin Receta:
Principalmente antihistamínicos que causan somnolencia como efecto secundario, por ejemplo, aquellos que contienen difenhidramina o doxilamina. Su uso debe ser ocasional y supervisado si existen otras condiciones médicas.
Hierbas y Suplementos:
Existen muchas opciones como valeriana, manzanilla, etc. Aunque comunes, es fundamental hablar con un profesional de la salud antes de tomarlos para evitar interacciones o efectos adversos, especialmente si se toman otros medicamentos.
La Importancia de la Salud Mental en el Sueño
Como se mencionó, la salud mental tiene un impacto profundo en la capacidad para dormir. Abordar problemas como la depresión o la ansiedad, a través de terapia psicológica o tratamiento psiquiátrico, es una de las formas más efectivas de mejorar el sueño, ya sea directa o indirectamente. Un profesional de la salud mental puede ofrecer recursos y estrategias adaptadas a cada persona.
Serotonina: Un Neurotransmisor Crucial
Para entender mejor la conexión entre depresión y sueño, es fundamental hablar de la serotonina. Conocida también como 5-hidroxitriptamina (5-HT), es un neurotransmisor monoaminérgico que también actúa como hormona. Funciona como mensajero químico en el sistema nervioso central y periférico, indicando al cuerpo cómo funcionar.
La serotonina influye en funciones vitales como el aprendizaje, la memoria, el estado de ánimo, la regulación de la temperatura corporal, el comportamiento sexual y el apetito. Curiosamente, la mayor parte de la serotonina del cuerpo (alrededor del 90%) se encuentra en el tracto gastrointestinal, donde ayuda a controlar la función intestinal y participa en la respuesta de náuseas. Solo un 10% se produce en el cerebro.
La serotonina se sintetiza a partir del aminoácido esencial triptófano, que debe obtenerse a través de la dieta.
Funciones de la Serotonina en el Cuerpo
La serotonina es un químico multifacético:
- Estado de Ánimo: En el cerebro, regula el estado de ánimo. A menudo se la llama el químico natural del cuerpo para "sentirse bien". Niveles normales se asocian con sentirse más concentrado, emocionalmente estable, feliz y tranquilo. Niveles bajos se han relacionado con la depresión.
- Digestión: Ayuda a controlar la función intestinal y la sensación de saciedad.
- Náuseas: Un aumento rápido en la liberación de serotonina en el intestino puede desencadenar náuseas.
- Sueño: Junto con la dopamina, juega un papel en la calidad y duración del sueño. Es esencial para que el cerebro produzca melatonina, la hormona que regula el ciclo de sueño-vigilia.
- Coagulación y Cicatrización: Liberada por las plaquetas, ayuda a formar coágulos y estrechar vasos sanguíneos en la curación de heridas.
- Salud Ósea: Los niveles, especialmente en el intestino, podrían influir en la densidad ósea.
- Salud Sexual: Junto con la dopamina, influye en el deseo sexual.
Serotonina, Depresión y Sueño
La conexión es clara: se cree que los niveles bajos de serotonina están asociados con la depresión. De hecho, muchos medicamentos antidepresivos actúan aumentando la disponibilidad de serotonina en el cerebro, bloqueando su recaptación (como los ISRS y IRNS) o su degradación (como los IMAO). Al mejorar los niveles de serotonina, se busca estabilizar el estado de ánimo.
En cuanto al sueño, la serotonina es precursora de la melatonina, la hormona clave en la regulación de los ritmos circadianos y la inducción del sueño. Unos niveles adecuados de serotonina son necesarios para una producción óptima de melatonina, lo que a su vez favorece un ciclo de sueño-vigilia saludable. Las alteraciones en los niveles de serotonina, ya sean bajos (asociados a la depresión) o fluctuantes, podrían impactar negativamente la producción de melatonina y, por ende, la regulación del sueño. Esto refuerza la idea de que la disfunción en los sistemas de neurotransmisores como la serotonina podría ser un nexo biológico entre la depresión y los trastornos del sueño.
Posibles Causas de Niveles Bajos de Serotonina
Los niveles bajos de serotonina suelen tener múltiples causas, que pueden incluir:
- Producción insuficiente por parte del cuerpo.
- Uso inefectivo de la serotonina, ya sea por falta de receptores o porque estos no funcionan correctamente.
Cómo Intentar Aumentar los Niveles de Serotonina (con Precaución)
Aunque es un proceso complejo y a menudo requiere intervención médica en casos clínicos, algunas estrategias pueden influir en los niveles de serotonina:
- Dieta Rica en Triptófano: Consumir alimentos como salmón, huevos, queso, pavo, tofu, piña, frutos secos y semillas. Sin embargo, la relación entre la ingesta de triptófano y los niveles cerebrales de serotonina es compleja y requiere de otros factores como los carbohidratos.
- Exposición a la Luz Solar: La falta de luz solar se asocia con el Trastorno Afectivo Estacional. Exponerse 10-15 minutos diarios puede ayudar.
- Ejercicio Regular: Se sabe que la actividad física, especialmente el ejercicio aeróbico, aumenta los niveles de serotonina.
- Suplementos: Algunos suplementos dietéticos y herbales (triptófano, probióticos, SAMe, ginseng, hierba de San Juan) se promocionan para aumentar la serotonina, pero deben usarse con extrema precaución y siempre bajo supervisión médica debido a posibles efectos secundarios e interacciones.
- Medicamentos: Como se mencionó, varios tipos de antidepresivos están diseñados para aumentar la serotonina. Otros medicamentos para diversas condiciones también pueden tener este efecto.
Riesgos de Niveles Altos de Serotonina: Síndrome Serotoninérgico
Es importante saber que un exceso de serotonina también es peligroso. El síndrome serotoninérgico ocurre cuando los niveles se elevan demasiado, generalmente por un aumento de dosis o la combinación de medicamentos que afectan la serotonina. Los síntomas leves incluyen temblores, sudoración, confusión, inquietud, presión arterial alta, espasmos musculares y diarrea. Los síntomas graves (fiebre alta, convulsiones, desmayos, arritmias) pueden ser fatales y requieren atención médica urgente.
Preguntas Frecuentes
- ¿La depresión causa problemas de sueño o los problemas de sueño causan depresión?
- La investigación actual sugiere una relación bidireccional. La depresión a menudo provoca alteraciones del sueño, y la falta crónica de sueño o su mala calidad puede ser un factor de riesgo o contribuir al desarrollo de la depresión.
- ¿Qué neurotransmisor está relacionado con el sueño y disminuye en la depresión?
- La serotonina es un neurotransmisor clave involucrado tanto en la regulación del estado de ánimo (con niveles bajos asociados a la depresión) como en la regulación del sueño, siendo necesaria para la producción de melatonina.
- ¿Cómo se trata el insomnio asociado a la depresión?
- El tratamiento suele ser integral e incluye mejorar la higiene del sueño, utilizar medicamentos para el insomnio (bajo supervisión médica) y, crucialmente, tratar la depresión subyacente a través de terapia psicológica y/o medicación antidepresiva.
- ¿Los antidepresivos mejoran el sueño?
- Algunos antidepresivos tienen efectos sedantes y pueden ayudar con el insomnio. Otros pueden tener efectos diferentes sobre el sueño. Su impacto depende del tipo de antidepresivo y de cómo afecta los sistemas de neurotransmisores involucrados en el sueño, además de su efecto principal sobre la depresión.
- ¿La privación de sueño siempre es mala para la depresión?
- Aunque la falta crónica de sueño es perjudicial, la privación aguda (corta) de sueño ha mostrado, paradójicamente, una mejora temporal en los síntomas depresivos en algunos individuos. Este efecto es objeto de investigación y no es una estrategia de tratamiento recomendada a largo plazo.
Si quieres conocer otros artículos parecidos a Depresión y Sueño: Una Conexión Bidireccional puedes visitar la categoría Neurociencia.
