El Trastorno por Déficit de Atención e Hiperactividad (TDAH) es una condición neuropsiquiátrica común y de larga duración que afecta a millones de niños y, a menudo, persiste en la edad adulta. Lejos de ser simplemente un problema de comportamiento o el resultado de una mala crianza, la investigación neurocientífica ha demostrado de manera concluyente que el TDAH tiene una base biológica compleja, implicando diferencias significativas en la estructura y función del cerebro.
Inicialmente reconocido hace más de un siglo, el TDAH fue descrito como un trastorno infantil caracterizado por hiperactividad. Con el tiempo, la comprensión evolucionó, reconociendo también la inatención y la impulsividad como componentes clave. La inclusión formal en los manuales diagnósticos, como el DSM, consolidó su estatus como una entidad clínica definida con criterios específicos que deben cumplirse para el diagnóstico. Estos criterios exigen que los síntomas sean persistentes, desadaptativos, incongruentes con el nivel de desarrollo y que causen un deterioro significativo en el funcionamiento social, académico u ocupacional. La ciencia ha avanzado enormemente en la identificación de las raíces de este trastorno, señalando una etiología multifactorial donde la interacción entre genes y ambiente juega un papel crucial.
Etiología: Un Mosaico de Factores
El TDAH no es el resultado de una única causa, sino de la compleja interacción de múltiples factores de riesgo, tanto genéticos como ambientales, que contribuyen a una susceptibilidad neurobiológica. Estos factores actúan en concierto, creando un espectro de vulnerabilidad que se manifiesta de diversas formas en cada individuo.
La Base Genética del TDAH
Numerosos estudios, incluyendo análisis de gemelos, familias y adopciones, han proporcionado una sólida evidencia de una fuerte contribución genética al TDAH, con estimaciones de heredabilidad que varían entre el 60% y el 90%. Esto significa que una parte significativa de la predisposición al TDAH se hereda de los padres.
La investigación se ha centrado en genes que regulan los sistemas de neurotransmisores, particularmente aquellos relacionados con la dopamina. Estudios de genes candidatos han implicado específicamente genes como DRD4, DRD5 (receptores de dopamina), SLC6A3 (transportador de dopamina, DAT1), SNAP-25 y HTR1B (receptor de serotonina). Las meta-análisis respaldan el papel de estos genes en la etiología del trastorno.
Aunque los estudios de escaneo del genoma han identificado posibles regiones cromosómicas vinculadas al TDAH, los estudios de asociación de genoma completo (GWAS) aún no han identificado asociaciones individuales con efectos lo suficientemente grandes como para ser estadísticamente significativos después de correcciones rigurosas. Esto sugiere que el TDAH probablemente implica una compleja transmisión poligénica, donde muchos genes con pequeños efectos individuales contribuyen al riesgo, posiblemente interactuando entre sí.
Además de las variantes genéticas comunes, se ha reportado una mayor tasa de variantes de número de copia (CNVs), que son deleciones o duplicaciones cromosómicas raras y grandes, en individuos con TDAH. Aunque la prueba genética individual no es una práctica clínica estándar para diagnosticar el TDAH per se, el trastorno a menudo coexiste o se presenta con síntomas similares en síndromes neurogenéticos bien establecidos como el Complejo de Esclerosis Tuberosa, la Neurofibromatosis I, el Síndrome de Turner, el Síndrome de Williams, el Síndrome Velocardiofacial, el Síndrome de Prader-Willi y el Síndrome del Cromosoma X Frágil. Si bien estos síndromes tienen diferentes bases genéticas, las anomalías pueden converger en vías biológicas o circuitos neuronales comunes, resultando en síntomas de TDAH.
Factores Ambientales y su Influencia
Además de la predisposición genética, los factores ambientales pre-, peri- y postnatales juegan un papel importante en la patogénesis del TDAH. La exposición prenatal a ciertas sustancias es particularmente relevante.
Por ejemplo, la exposición prenatal al alcohol se asocia con anomalías estructurales cerebrales, especialmente en el cerebelo, y los niños expuestos tienen un mayor riesgo de hiperactividad, impulsividad y otros trastornos psiquiátricos. El tabaquismo materno durante el embarazo duplica el riesgo de TDAH, con una relación dosis-respuesta reportada para la hiperactividad. Se cree que esto puede estar relacionado con el efecto de la nicotina en los receptores nicotínicos, que modulan la actividad dopaminérgica, un sistema neurotransmisor clave implicado en el TDAH.
Los factores perinatales también han sido implicados, con un aumento del doble en el riesgo de TDAH en niños con muy bajo peso al nacer y una mayor tasa de complicaciones durante el embarazo y el parto en madres de niños diagnosticados posteriormente con TDAH.
Entre los factores postnatales, se ha propuesto un papel para la desnutrición y las deficiencias dietéticas. Se ha sugerido que un desequilibrio en la ingesta de ácidos grasos esenciales (omega-3 y omega-6) podría estar potencialmente involucrado, aunque se necesita más evidencia. La deficiencia de hierro también ha sido implicada en algunos casos. La privación temprana de un entorno social adecuado durante el período postnatal también puede tener efectos significativos.
La Interacción Gen-Ambiente
Modelos más complejos de la etiología del TDAH consideran la interacción entre los factores genéticos y ambientales. Estudios recientes han investigado los efectos conjuntos de variantes genéticas (como DRD4 y DAT1) y la exposición prenatal a sustancias en subtipos de TDAH. Por ejemplo, se ha demostrado que el tabaquismo durante el embarazo se asocia con el tipo combinado de TDAH en niños genéticamente susceptibles.
Se encontró una interacción significativa entre el genotipo DAT1 y la exposición prenatal al humo en varones; aquellos homocigotos para el alelo de 10 repeticiones de DAT1 mostraron mayor hiperactividad-impulsividad. A pesar de la heterogeneidad etiológica, la densidad anormal del transportador de dopamina (DAT) parece ser un hallazgo común en sujetos con TDAH, lo que subraya la importancia de la disfunción dopaminérgica.
Hallazgos Neurobiológicos: El Cerebro con TDAH
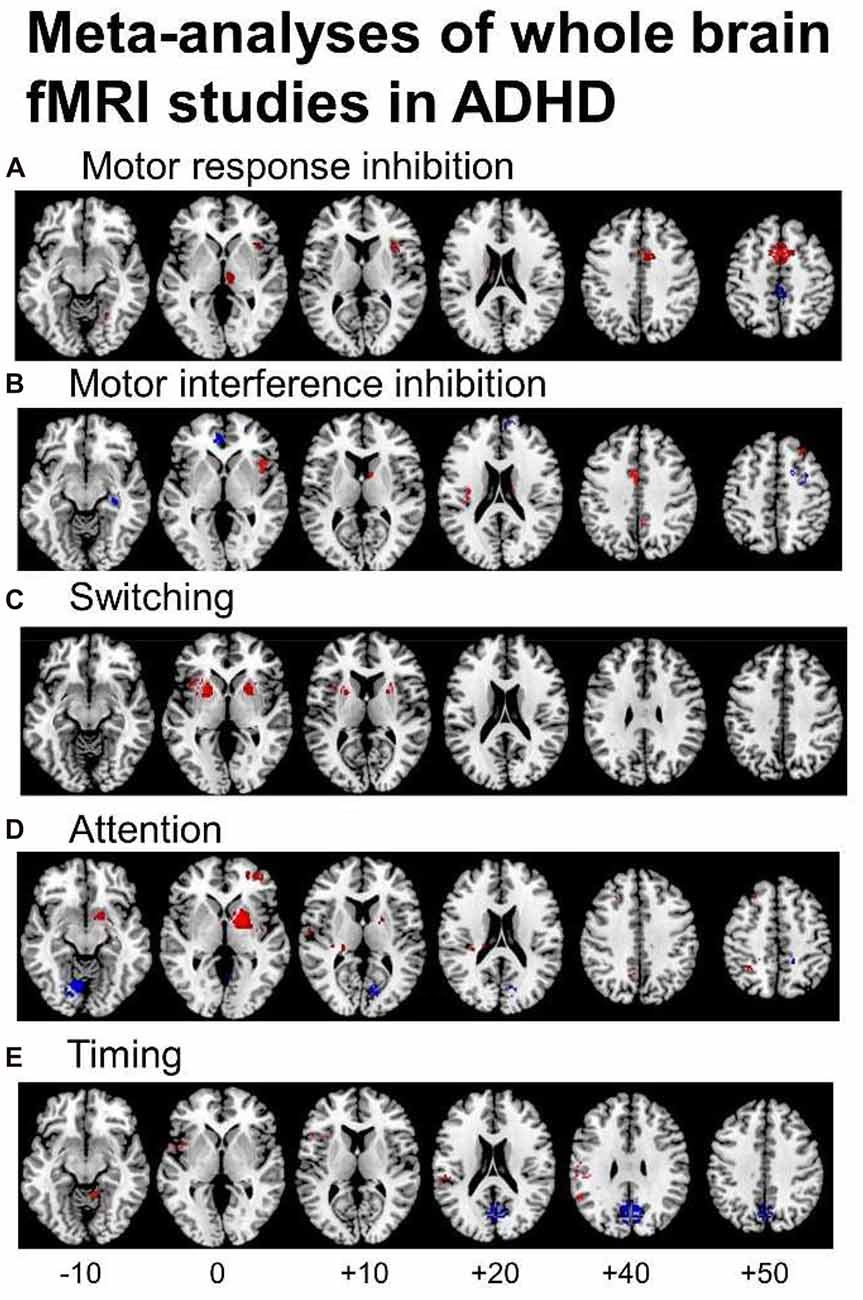
La neuroimagen ha sido fundamental para avanzar en la comprensión de la base neurobiológica subyacente al TDAH, demostrando claramente una base cerebral para el trastorno en regiones implicadas en la atención, el control ejecutivo e inhibitorio.
Diferencias Estructurales y Funcionales
La evidencia creciente apunta a la implicación de la red frontoestriatal como un contribuyente probable a la fisiopatología del TDAH. Esta red incluye la corteza prefrontal lateral, la corteza cingulada anterior dorsal y los ganglios basales (núcleo caudado y putamen).
En pacientes con TDAH, se han observado reducciones en el volumen cerebral total, así como específicamente en la corteza prefrontal, los ganglios basales (estriado), la corteza cingulada anterior dorsal, el cuerpo calloso y el cerebelo. Un hallazgo recurrente es un cuerpo calloso significativamente más pequeño, aunque los informes varían sobre qué segmentos están afectados.
Estudios longitudinales sobre trayectorias del desarrollo cerebral en pacientes con TDAH han mostrado un retraso en la maduración cortical. Los picos de volumen de materia gris se observaron aproximadamente 3 años más tarde en comparación con los controles sanos. Este retraso fue más prominente en las regiones prefrontales, cruciales para el control de procesos cognitivos como la atención y la planificación motora. Se ha sugerido que redes compensatorias, incluyendo los ganglios basales, la ínsula y el cerebelo, pueden estar implicadas en pacientes con TDAH para tareas de menor carga cognitiva.
| Región Cerebral | Hallazgo en TDAH | Función Asociada |
|---|---|---|
| Corteza Prefrontal | Volumen reducido, maduración retrasada | Funciones ejecutivas, atención, planificación, control inhibitorio |
| Ganglios Basales (Estriado) | Volumen reducido, alteraciones funcionales | Control motor, recompensa, motivación, aprendizaje asociativo |
| Cerebelo | Volumen reducido, alteraciones funcionales | Coordinación motora, aprendizaje motor, funciones cognitivas (atención, lenguaje) |
| Corteza Cingulada Anterior Dorsal | Volumen reducido, alteraciones funcionales | Resolución de conflictos, control cognitivo, procesamiento de errores |
| Cuerpo Calloso | Volumen reducido | Conexión entre hemisferios, integración de información |
| Materia Blanca | Reducción de volumen, alteraciones en la integridad (DTI) | Velocidad y eficiencia de la comunicación neuronal |
Además de las diferencias estructurales, los estudios de neuroimagen funcional y de integridad de la materia blanca han aportado información valiosa. Se han reportado volúmenes reducidos de materia blanca y alteraciones en su integridad, particularmente en vías que conectan regiones prefrontales, parieto-occipitales, el estriado y el cerebelo. La resonancia magnética con tensor de difusión (DTI) ha revelado cambios en las vías de materia blanca en regiones prefrontales y alrededor de los ganglios basales y el cerebelo, que se cree que reflejan una mielinización reducida de los axones, disminuyendo la velocidad de comunicación neuronal.
Las redes neuronales que sirven a los circuitos corticoestriatales y corticocerebelares podrían representar biomarcadores putativos para el TDAH, y su cuantificación con DTI podría ser relevante para fines diagnósticos y terapéuticos.

El Papel de los Neurotransmisores
La investigación, utilizando modelos genéticos, farmacológicos, de imagen y animales, ha destacado el importante papel de la desregulación de la dopamina en la neurobiología del TDAH. La dopamina es un neurotransmisor crucial para la motivación, la recompensa, la atención y el control del movimiento.
Estudios de tomografía por emisión de positrones (PET) han demostrado que los psicoestimulantes, como el metilfenidato, bloquean los transportadores de dopamina (DAT), lo que aumenta la dopamina extracelular. Este aumento se asocia con una mejor percepción de los estímulos externos como relevantes en sujetos con TDAH, lo que ayuda a explicar por qué estos medicamentos son efectivos en el manejo de los síntomas centrales.
Síntomas y Diagnóstico Clínico
La presentación clínica del TDAH puede variar según la edad, la etapa del desarrollo y las diferencias culturales. Los síntomas suelen comenzar antes de los 12 años e implican dificultades en la atención, niveles elevados de energía e impulsividad.
Los síntomas de inatención pueden incluir:
- Ser fácilmente distraído.
- Dificultad para escuchar o seguir instrucciones.
- Olvidar tareas cotidianas.
Los síntomas de hiperactividad e impulsividad pueden incluir:
- Tener altos niveles de energía.
- Moverse o golpetear manos y pies constantemente.
- Hablar ruidosamente o excesivamente.
- Sentirse inquieto o levantarse cuando se espera que esté sentado.
- Dificultad para esperar su turno o interrumpir conversaciones.
La mayoría de los niños y jóvenes con TDAH presentan síntomas de ambos tipos (inatento y hiperactivo-impulsivo), aunque algunos muestran predominantemente síntomas de uno solo. El tipo predominantemente inatento puede ser menos reconocido, especialmente en niñas, ya que sus síntomas pueden ser más sutiles y menos disruptivos.
Es crucial entender que muchos niños pequeños son naturalmente distraídos, impulsivos y tienen altos niveles de energía. Esto no significa automáticamente que tengan TDAH. Podría ser un signo de fatiga, ansiedad, estrés o simplemente una etapa normal del desarrollo. El diagnóstico de TDAH requiere que los síntomas sean persistentes, ocurran en múltiples entornos (escuela, casa, actividades sociales) y causen un deterioro significativo en el funcionamiento.
El proceso de diagnóstico generalmente comienza si los padres o maestros expresan preocupación. Se puede hablar con un maestro, quien puede referir al coordinador de necesidades educativas especiales (SENCO) de la escuela. Si las preocupaciones persisten, se puede consultar a un médico de cabecera (GP), quien recopilará información sobre los síntomas y su impacto, considerando también otras posibles condiciones con síntomas similares como el autismo, el Síndrome de Tourette o la ansiedad. Es común que el TDAH coexista con otras condiciones como trastornos del estado de ánimo (ansiedad, depresión), trastornos del aprendizaje (dislexia) o adicciones.
Si el apoyo inicial no es suficiente, se puede solicitar una evaluación formal para TDAH a través del GP o SENCO. Esta evaluación la realiza un especialista o un equipo de especialistas (pediatra, psiquiatra infantil y adolescente). La evaluación implica entrevistas con el niño y los padres, recopilación de información sobre el desarrollo y el funcionamiento familiar, y a menudo contacto con la escuela para obtener información sobre el comportamiento en ese entorno. También pueden utilizarse cuestionarios o pruebas computarizadas para ayudar en la evaluación. Un diagnóstico se realiza solo después de una evaluación exhaustiva que confirme que se cumplen los criterios diagnósticos.
Manejo Integral del TDAH
El manejo del TDAH debe ser un plan integral que combine diferentes enfoques. No todos los niños con TDAH requieren intervención profesional intensiva, y el plan debe adaptarse a los síntomas específicos y su impacto.
Las estrategias de manejo incluyen:
- Cambios en el Estilo de Vida: Fomentar la actividad física regular (que puede ayudar a canalizar la energía), asegurar un sueño adecuado (los problemas de sueño son comunes en el TDAH y pueden exacerbar los síntomas) y promover una dieta saludable y equilibrada con comidas regulares. Llevar un diario de alimentos y bebidas puede ayudar a identificar posibles sensibilidades que afecten los síntomas.
- Apoyo en la Escuela y en Casa: Realizar ajustes en el entorno y las tareas. Esto puede incluir dividir tareas grandes (como deberes) en segmentos más cortos con descansos, dar instrucciones claras y simples de una en una, usar listas de tareas visibles y proporcionar elogios y recompensas por el buen comportamiento o el cumplimiento de tareas. La colaboración con la escuela (SENCO) es fundamental.
- Medicamentos: Para muchos individuos, los medicamentos son una parte efectiva del plan de tratamiento. Los psicoestimulantes, como el metilfenidato, son los más comúnmente recetados y han demostrado ser los más efectivos para reducir los síntomas centrales de inatención, hiperactividad e impulsividad al actuar sobre los sistemas de dopamina y noradrenalina. Otros medicamentos no estimulantes, como la atomoxetina, también están aprobados y pueden ser útiles. Para los problemas de sueño, puede recetarse melatonina si otras medidas no han funcionado. La medicación debe ser iniciada y supervisada por un especialista en TDAH, aunque un médico de cabecera puede continuar la prescripción bajo un acuerdo de atención compartida. Es importante destacar que no todas las personas con TDAH necesitan o desean tomar medicación, y encontrar el medicamento o la dosis adecuada puede requerir probar varias opciones.
- Terapias de Conversación: Terapias como la Terapia Cognitivo-Conductual (TCC) pueden ser recomendadas, especialmente para abordar las dificultades de resolución de problemas, la expresión de sentimientos y la gestión de la impulsividad, así como para tratar las comorbilidades como la ansiedad o la depresión.
El conocimiento de la base neurobiológica del TDAH proporciona un marco valioso para que los profesionales de la salud y las familias interpreten los hallazgos clínicos y comprendan por qué ciertas intervenciones son efectivas.
Comorbilidades
La coexistencia de otros trastornos psiquiátricos y del desarrollo con el TDAH es muy común. Esto puede complicar el diagnóstico y el manejo. Algunas de las comorbilidades frecuentes incluyen:
- Trastorno Negativista Desafiante (TND)
- Trastornos del estado de ánimo (depresión, trastorno bipolar)
- Trastornos de ansiedad
- Trastornos del aprendizaje (dislexia, discalculia)
- Trastornos de tics (Síndrome de Tourette)
- Discapacidad intelectual
- Trastorno del Espectro Autista (TEA)
- Abuso de sustancias (especialmente en la adolescencia y adultez)
La alta tasa de comorbilidades subraya la importancia de una evaluación exhaustiva y un plan de tratamiento individualizado que aborde todas las necesidades del individuo.
Preguntas Frecuentes sobre el TDAH y la Neurociencia
¿Es el TDAH una condición real o solo una excusa para el mal comportamiento?
Sí, el TDAH es una condición neurobiológica real y bien establecida. La investigación científica, particularmente en neuroimagen y genética, ha demostrado diferencias significativas en la estructura y función cerebral de las personas con TDAH en comparación con las personas sin el trastorno. No es el resultado de la pereza o la mala disciplina, aunque estos factores pueden influir en cómo se manifiesta.
¿Qué causa exactamente el TDAH?
No hay una única causa. El TDAH es el resultado de una compleja interacción entre múltiples factores genéticos y ambientales. Los genes que afectan los neurotransmisores, especialmente la dopamina, juegan un papel importante. Los factores ambientales, como la exposición prenatal a toxinas o complicaciones perinatales, también contribuyen. Es una combinación de predisposición heredada y exposición a riesgos ambientales lo que aumenta la probabilidad de desarrollar el trastorno.
¿Se nace con TDAH o se desarrolla más tarde?
La predisposición al TDAH es en gran parte genética, lo que significa que se nace con una mayor vulnerabilidad. Los síntomas suelen manifestarse en la infancia temprana, antes de los 12 años, aunque el diagnóstico puede realizarse más tarde. Los factores ambientales durante el embarazo y la primera infancia pueden influir en la expresión de esta predisposición.
¿El TDAH solo afecta a los niños?
No, el TDAH a menudo persiste en la edad adulta. Aunque la hiperactividad puede disminuir, las dificultades con la inatención, la impulsividad y la disfunción ejecutiva a menudo continúan afectando el funcionamiento en la vida adulta, incluyendo el trabajo, las relaciones y la salud mental.
¿El cerebro de una persona con TDAH es diferente?
Sí, los estudios de neuroimagen han mostrado diferencias. Se han observado volúmenes reducidos en ciertas áreas clave del cerebro, como la corteza prefrontal, los ganglios basales y el cerebelo. También hay evidencia de diferencias en la conectividad de la materia blanca y un retraso en la maduración de ciertas partes de la corteza cerebral.
¿El TDAH es tratable?
Sí, el TDAH es un trastorno altamente tratable, aunque no tiene cura. El manejo efectivo generalmente implica un enfoque multimodal que puede incluir medicación (como estimulantes que actúan sobre la dopamina), terapias conductuales, apoyo educativo y adaptaciones en el entorno. El tratamiento adecuado puede mejorar significativamente los síntomas y la calidad de vida.
¿Pueden los cambios en la dieta o el estilo de vida ayudar con el TDAH?
Si bien no son una cura, los cambios en el estilo de vida pueden ser una parte importante de un plan de manejo integral. Una dieta equilibrada, ejercicio regular y suficiente sueño pueden ayudar a mejorar los síntomas y el bienestar general. Para algunas personas, identificar y evitar ciertos alimentos puede ser útil, pero esto varía individualmente y no reemplaza las terapias o medicamentos si son necesarios.
Conclusión
El TDAH es una condición neurobiológica compleja con una base científica sólida. La investigación ha revelado la intrincada red de factores genéticos y ambientales que contribuyen a su desarrollo, así como las diferencias observables en la estructura y función cerebral de las personas afectadas. Comprender que el TDAH es una realidad biológica es fundamental para reducir el estigma y promover un enfoque compasivo y efectivo para el diagnóstico y el manejo. Con un plan de tratamiento integral y adaptado a las necesidades individuales, las personas con TDAH pueden manejar sus síntomas y llevar vidas plenas y exitosas.
Si quieres conocer otros artículos parecidos a TDAH: Una Realidad Neurobiológica puedes visitar la categoría Neurociencia.