El Piridoxal-5′-fosfato (PLP) es mucho más que solo la forma activa de la vitamina B6. Es un cofactor enzimático indispensable que orquesta una multitud de procesos bioquímicos esenciales para la vida. Su importancia se extiende a funciones críticas dentro de las mitocondrias, la síntesis de proteínas y poliaminas, y el metabolismo de aminoácidos, neurotransmisores, carbohidratos, lípidos y folato. Dada esta vasta gama de funciones, no sorprende que una alteración en sus niveles o disponibilidad pueda tener consecuencias devastadoras, especialmente en el cerebro, un órgano con altas demandas metabólicas.

Una manifestación particularmente grave de la deficiencia funcional de PLP son las epilepsias dependientes de piridoxina (PDE), un grupo de trastornos metabólicos hereditarios. Aunque el tratamiento con piridoxina (vitamina B6) a menudo controla las convulsiones, la causa subyacente no es una simple falta de vitamina en la dieta, sino un problema en cómo el cuerpo maneja esta vitamina o sus metabolitos debido a errores innatos del metabolismo. La base molecular clave de la PDE se ha identificado en la deficiencia de una enzima llamada antiquitina, también conocida como ALDH7A1. Esta enzima es un jugador crucial en la vía de degradación de un aminoácido común pero esencial: la lisina.
- ¿Qué es el PLP y por qué es tan importante?
- PLP en el Cerebro: Más Allá de un Simple Cofactor
- El Metabolismo de la Lisina y su Vínculo con la PDE
- Antiquitina: El Talón de Aquiles de la PDE
- Estrés Oxidativo: Un Factor Emergente en la PDE
- Reacciones Bioquímicas Relevantes en la PDE
- Vías del Catabolismo de la Lisina: Una Comparativa
- Preguntas Frecuentes sobre PLP, PDE y Metabolismo
¿Qué es el PLP y por qué es tan importante?
Como mencionamos, el PLP es la forma biológicamente activa de la vitamina B6. Para que la vitamina B6 (piridoxina, piridoxal, piridoxamina) sea útil en el cuerpo, debe convertirse en PLP. Una vez en esta forma, el PLP actúa como un 'ayudante' o cofactor para más de 140 enzimas diferentes. Estas enzimas participan en reacciones bioquímicas fundamentales, como:
- Metabolismo de aminoácidos: Transaminación, descarboxilación, eliminación, racemización. Esto es vital para sintetizar y degradar los bloques constructores de las proteínas.
- Síntesis de neurotransmisores: Muchos neurotransmisores importantes en el cerebro, como la serotonina, la dopamina, el GABA y la norepinefrina, se sintetizan a partir de aminoácidos en reacciones que requieren PLP como cofactor. Esto subraya su papel directo en la función cerebral y la comunicación neuronal.
- Metabolismo de carbohidratos y lípidos: Participa en la glucogenólisis (liberación de glucosa almacenada) y en ciertas vías metabólicas de los lípidos.
- Síntesis de hemo: Componente esencial de la hemoglobina, la molécula que transporta oxígeno en la sangre.
- Función inmunológica: Es importante para el desarrollo y función de ciertas células inmunitarias.
La ubicuidad de las enzimas dependientes de PLP significa que este cofactor es literalmente necesario para el funcionamiento de casi todas las células y tejidos del cuerpo, siendo particularmente crítico para órganos con alta actividad metabólica como el cerebro.
PLP en el Cerebro: Más Allá de un Simple Cofactor
En el cerebro, el PLP es fundamental por varias razones. Su papel en la síntesis de neurotransmisores ya lo posiciona como un elemento clave para la comunicación neuronal y la regulación del estado de ánimo, el comportamiento y las funciones cognitivas. Una deficiencia de PLP puede alterar el equilibrio de estos mensajeros químicos, contribuyendo a disfunciones neurológicas. Además, el cerebro es un gran consumidor de energía, y el PLP participa en vías metabólicas que ayudan a generar esa energía. La función mitocondrial, donde se produce gran parte de la energía celular, también depende indirectamente del PLP a través de su papel en el metabolismo de aminoácidos y lípidos.
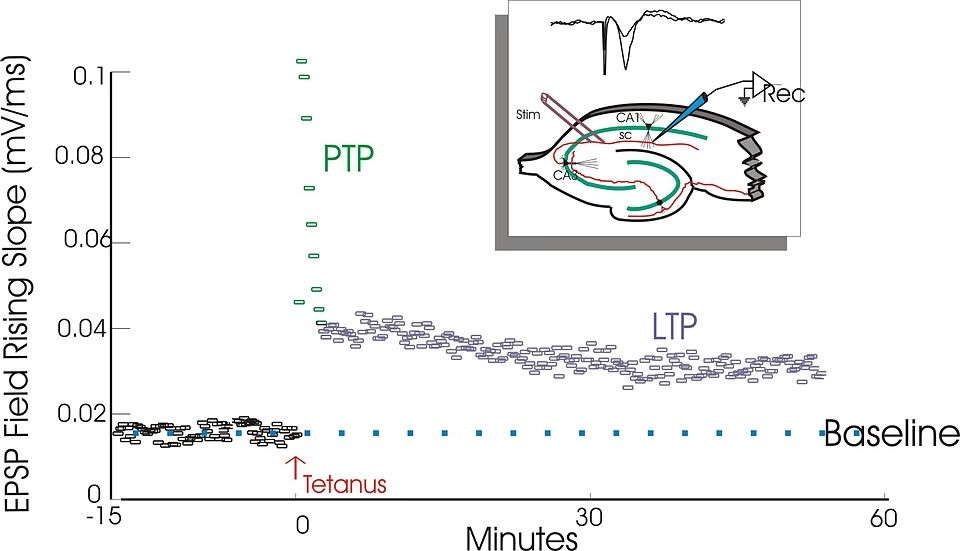
La conexión más directa y dramática entre el PLP y la función cerebral se ve en la Epilepsia Dependiente de Piridoxina (PDE). En este caso, el problema no es una falta de vitamina B6 en la dieta, sino una incapacidad para mantener niveles funcionales adecuados de PLP en el cerebro debido a un defecto metabólico específico. Esto resulta en convulsiones severas y difíciles de controlar, a menudo desde la infancia temprana.
El Metabolismo de la Lisina y su Vínculo con la PDE
La lisina es un aminoácido esencial, lo que significa que nuestro cuerpo no puede producirlo y debemos obtenerlo de la dieta. Es vital para la síntesis de proteínas y otras funciones, como la producción de carnitina, necesaria para el metabolismo de las grasas. Cuando la lisina no se utiliza para construir proteínas, se degrada a través de vías metabólicas específicas. El texto proporcionado describe dos vías principales para el catabolismo de la lisina:
- Vía de la Sacaropina (desaminación ε): Considerada la ruta dominante en la mayoría de los tejidos. Comienza en las mitocondrias.
- Vía del Ácido Pipecolínico (PA) (desaminación α o transaminación): Clásicamente considerada la ruta principal en el cerebro, aunque investigaciones recientes lo cuestionan. Sus enzimas se localizan en mitocondrias, citosol y peroxisomas.
La vía de la sacaropina involucra enzimas como la lisina-α-cetoglutarato reductasa (LKR) y la sacaropina deshidrogenasa (SDH), que finalmente producen α-aminoadipato semialdehído (AASA). Es aquí donde entra en juego la antiquitina (ALDH7A1), que oxida AASA para formar ácido α-aminoadipato (AAA).
La vía del ácido pipecolínico es menos conocida, pero se propone que la lisina se convierte primero en 2-ceto-6-aminocaproico (KAC), que espontáneamente forma Δ1-piperideína-2-carboxilato (P2C). Este último se transforma en ácido pipecolínico (PA), posiblemente por la enzima μ-cristalina/cetamina reductasa (CRYM/KR). El ácido pipecolínico es luego procesado por la ácido pipecolínico oxidasa (PIPOX) en los peroxisomas para formar Δ1-piperideína-6-carboxilato (P6C).
Es notable que ambas vías propuestas convergen en la formación de P6C, ya que AASA también puede ciclarse espontáneamente para formar P6C.
Antiquitina: El Talón de Aquiles de la PDE
La antiquitina (ALDH7A1) es descrita como el 'talón de Aquiles' de la PDE. Su deficiencia, causada por mutaciones genéticas, interrumpe la vía principal de degradación de la lisina a nivel de AASA. Cuando la antiquitina no funciona correctamente, el AASA no se convierte eficientemente en AAA y comienza a acumularse. Como mencionamos, este AASA acumulado puede ciclarse espontáneamente para formar P6C.

El problema crucial en la PDE radica en la interacción entre el P6C acumulado y el PLP. El P6C reacciona químicamente con el PLP a través de una reacción llamada adición de Knoevenagel. Esta reacción forma un complejo estable entre P6C y PLP. Al formar este complejo, el PLP queda 'atrapado' e inaccesible para las enzimas que lo necesitan como cofactor. Esto limita drásticamente la biodisponibilidad y la función del PLP en las células, particularmente en el cerebro, a pesar de que los niveles generales de vitamina B6 o incluso PLP total puedan parecer normales o solo ligeramente bajos en algunas mediciones.
Así, la deficiencia de antiquitina no causa una *deficiencia* de vitamina B6 per se, sino una *disfunción* del PLP al secuestrarlo, lo que lleva a la epilepsia.
Estrés Oxidativo: Un Factor Emergente en la PDE
Más allá de la acumulación de metabolitos tóxicos y el secuestro de PLP, investigaciones recientes sugieren que el estrés oxidativo juega un papel importante en la fisiopatología de la PDE. El estrés oxidativo ocurre cuando hay un desequilibrio entre la producción de especies reactivas de oxígeno (ROS) y la capacidad del cuerpo para neutralizarlas. El cerebro es particularmente vulnerable al daño oxidativo debido a su alto consumo de oxígeno, su riqueza en lípidos (susceptibles a la peroxidación) y su relativamente baja capacidad antioxidante en ciertas áreas.
Se han observado marcadores de estrés oxidativo en estudios de epilepsia, incluyendo modelos de PDE en ratones. Se propone que la antiquitina podría tener funciones protectoras adicionales, más allá de su papel en el metabolismo de la lisina. Se ha sugerido que podría ayudar a neutralizar aldehídos reactivos generados durante el estrés oxidativo y tener actividad antioxidante directa contra las ROS. Al estar deficiente, esta protección se pierde.
El acúmulo de lisina y sus metabolitos (AASA, P6C, sacaropina) en la deficiencia de antiquitina los convierte en posibles blancos para la reacción con ROS y los aldehídos derivados de la peroxidación lipídica (LPO). Por ejemplo, la lisina, tanto libre como incorporada en proteínas, puede ser oxidada por ROS, generando productos como AASA. Los aldehídos tóxicos producidos por la LPO, que son más estables y difusibles que las ROS, también pueden reaccionar con los residuos de lisina en las proteínas, causando daño y formación de enlaces cruzados (cross-linking).
Esta compleja interacción entre el defecto enzimático primario (deficiencia de antiquitina), la acumulación de metabolitos (AASA, P6C), el secuestro de PLP funcional y el aumento del estrés oxidativo parece contribuir al daño neuronal y a las convulsiones observadas en la PDE.
Reacciones Bioquímicas Relevantes en la PDE
Para entender mejor la complejidad, consideremos algunas de las reacciones clave:
- La oxidación de la lisina (en proteínas o libre) por ROS puede generar AASA.
- El AASA, un compuesto carbonilo reactivo, puede reaccionar con otros aminoácidos o consigo mismo.
- La reacción más crítica en el contexto de la PDE es la ciclación del AASA a P6C y la posterior reacción de P6C con PLP, formando un aducto estable que inactiva el PLP.
- Los aldehídos derivados de la peroxidación lipídica también pueden reaccionar con los grupos amino de la lisina en las proteínas, alterando su estructura y función o formando enlaces cruzados.
Estas reacciones ilustran cómo la acumulación de intermediarios metabólicos, combinada con un posible aumento del estrés oxidativo, crea un ambiente celular tóxico que daña las neuronas y precipita las convulsiones en la PDE.
Vías del Catabolismo de la Lisina: Una Comparativa
| Vía | Localización principal | Enzimas clave mencionadas | Intermediarios clave mencionados |
|---|---|---|---|
| Sacaropina | Mitocondria | LKR, SDH, ALDH7A1 (Antiquitina) | Sacaropina, α-aminoadipato semialdehído (AASA), Ácido α-aminoadipato (AAA) |
| Ácido Pipecolínico (PA) | Peroxisomas, Citosol, Mitocondria | Enzima no identificada (produce KAC), CRYM/KR, PIPOX | 2-ceto-6-aminocaproico (KAC), Δ1-piperideína-2-carboxilato (P2C), Ácido Pipecolínico (PA), Δ1-piperideína-6-carboxilato (P6C) |
Ambas vías contribuyen a la degradación de la lisina, y la acumulación de AASA (de la vía de la sacaropina) o P6C (de la vía del PA y la ciclación de AASA) es central para el mecanismo de la PDE.
Preguntas Frecuentes sobre PLP, PDE y Metabolismo
¿Qué es la PLP en el cerebro?
La PLP (Piridoxal-5′-fosfato) es la forma activa de la vitamina B6. En el cerebro, actúa como un cofactor vital para numerosas enzimas involucradas en la síntesis de neurotransmisores (como GABA, serotonina, dopamina), el metabolismo energético y la función mitocondrial. Es esencial para la comunicación neuronal y el mantenimiento de la salud cerebral. Una deficiencia funcional de PLP en el cerebro puede causar graves trastornos neurológicos, como la epilepsia.
¿Qué es PLP y DLP?
PLP, como hemos explicado, es el Piridoxal-5′-fosfato, la forma activa de la vitamina B6, fundamental para muchísimas funciones enzimáticas en el cuerpo y el cerebro. El término DLP no se menciona en la información proporcionada y no es un término estándar comúnmente asociado con PLP en el contexto de la neurociencia o el metabolismo de la vitamina B6. La información se centra en PLP y su relación con la Epilepsia Dependiente de Piridoxina (PDE), un trastorno metabólico.
¿Qué papel juega el PLP en el organismo?
El PLP es un cofactor enzimático crucial en todo el organismo. Participa en una amplia gama de procesos metabólicos que incluyen el metabolismo de aminoácidos, carbohidratos, lípidos y folato. Es esencial para la síntesis de proteínas, poliaminas, neurotransmisores, hemoglobina y para el buen funcionamiento de las mitocondrias. Es, por lo tanto, indispensable para el crecimiento, desarrollo y mantenimiento de la salud en general.
¿Qué es la Epilepsia Dependiente de Piridoxina (PDE)?
La PDE es un trastorno metabólico genético raro caracterizado por convulsiones epilépticas severas que a menudo comienzan en la infancia. Es causada principalmente por la deficiencia de la enzima antiquitina (ALDH7A1), que lleva a la acumulación de metabolitos tóxicos como AASA y P6C. Estos metabolitos 'secuestran' el PLP funcional, causando una deficiencia funcional de este cofactor en el cerebro, lo que resulta en la epilepsia. Aunque responde al tratamiento con altas dosis de piridoxina, es una condición compleja que requiere manejo especializado.
¿Qué es la antiquitina (ALDH7A1) y por qué es importante?
La antiquitina, o ALDH7A1, es una enzima que juega un papel clave en la vía principal de degradación del aminoácido lisina. Específicamente, convierte el α-aminoadipato semialdehído (AASA) en ácido α-aminoadipato (AAA). Es crucial porque su deficiencia es la causa genética más común de la Epilepsia Dependiente de Piridoxina (PDE). Sin antiquitina funcional, se acumulan AASA y P6C, los cuales inactivan el PLP funcional, interrumpiendo las vías metabólicas dependientes de PLP en el cerebro y causando las convulsiones.
¿Cómo se relaciona el estrés oxidativo con la PDE?
La investigación sugiere que el estrés oxidativo, un desequilibrio entre oxidantes y antioxidantes, contribuye al daño neuronal en la PDE. La acumulación de metabolitos tóxicos debido a la deficiencia de antiquitina puede generar o interactuar con especies reactivas de oxígeno (ROS) y aldehídos derivados de la peroxidación lipídica. La antiquitina misma podría tener funciones protectoras contra el estrés oxidativo. La combinación de toxicidad por metabolitos y estrés oxidativo parece exacerbar la disfunción cerebral en la PDE.
En conclusión, el PLP es un pilar de la bioquímica celular y cerebral. Su papel como cofactor enzimático es vasto y fundamental. Trastornos complejos como la Epilepsia Dependiente de Piridoxina nos recuerdan que incluso un defecto en una sola enzima, como la antiquitina, puede tener profundas repercusiones al afectar la disponibilidad de un cofactor tan crítico como el PLP, desencadenando una cascada de eventos metabólicos y potencialmente oxidativos que dañan el cerebro y causan enfermedad. Comprender estas intrincadas vías es clave para desarrollar mejores diagnósticos y tratamientos para estas condiciones devastadoras.
Si quieres conocer otros artículos parecidos a PLP Cerebral: Cofactor Vital y Epilepsia puedes visitar la categoría Neurociencia.
