El dolor es, sin duda, el síntoma más común que lleva a las personas a buscar ayuda médica. Es una fuerza impulsora detrás de la utilización de los servicios de salud y una causa significativa de pérdida de productividad. El dolor cobra un precio considerable en quienes lo padecen, sus seres queridos y la sociedad en general. Es un síntoma prevalente no solo en la atención médica primaria y las clínicas especializadas en dolor, sino también en entornos de salud mental y tratamiento de la dependencia de sustancias. Por lo tanto, es vital comprender las teorías y la investigación recientes que informan la conceptualización, evaluación e intervención en pacientes que experimentan dolor.

La Asociación Internacional para el Estudio del Dolor define el dolor como “una experiencia sensorial y emocional desagradable asociada con daño tisular real o potencial, o descrita en términos de dicho daño”. Esta definición subraya dos puntos cruciales, aunque a menudo subestimados en la práctica general: el dolor es, en parte, una experiencia emocional, y la correspondencia entre el dolor y el daño corporal es variable. A pesar de ser ampliamente reconocidos por los expertos, estos aspectos no siempre se aprecian plenamente, llevando a menudo a tratar el dolor como una experiencia puramente sensorial que refleja un daño tisular subyacente. Esta desconexión entre nuestra comprensión del dolor persistente y la forma en que muchos pacientes son evaluados y tratados genera importantes brechas.
- Dolor Agudo vs. Dolor Persistente: Una Distinción Crucial
- El Dualismo Mente-Cuerpo y la Somatización
- Estados Emocionales vs. Procesos Emocionales
- La Neurobiología de la Conexión Dolor-Emoción
- Factores Psicológicos y Sociales en el Dolor
- El Paradigma de las Emociones: ¿Reducir o Procesar?
- Aplicaciones Clínicas y Limitaciones
- Tabla Comparativa: Dolor Agudo vs. Dolor Crónico
- Preguntas Frecuentes sobre Emociones y Dolor
Dolor Agudo vs. Dolor Persistente: Una Distinción Crucial
Tradicionalmente, el dolor se dicotomiza en agudo y crónico. El dolor agudo, como indicador de daño tisular potencial, puede verse como una alarma adaptativa. Alerta a la persona para que atienda la causa del dolor y motiva acciones para prevenir el daño tisular, proteger la parte afectada y evitar encuentros similares en el futuro. Aunque de interés en ciertos contextos, el dolor agudo se conceptualiza, evalúa y trata típicamente desde una perspectiva biomédica.
El dolor crónico o dolor persistente, definido como aquel que dura al menos 3 meses, es considerablemente más complejo que el dolor agudo. En particular, en el dolor crónico ocurre un aprendizaje: cambios neurobiológicos, psicológicos y sociales que pueden mantener el dolor. La alarma adaptativa del dolor agudo pierde parte de su eficiencia, ya que el dolor ya no es un indicador fiable de daño tisular, y los cambios conductuales para reducir el dolor pueden volverse desadaptativos. En consecuencia, las personas con dolor persistente son mucho más propensas a requerir la atención de psicólogos, ya sea en clínicas de dolor o a través de terapia tradicional para abordar correlatos desadaptativos del dolor, como problemas de estado de ánimo, abuso de sustancias o dificultades en las relaciones.
La nosología del dolor persistente es inconsistente y evoluciona. Algunos tipos de dolor están ligados a procesos de enfermedad en tejidos específicos (artrosis, inflamación, cáncer, neuropatía, etc.). También existe un grupo heterogéneo de problemas de dolor clasificados por ubicación (espalda baja, cuello, cabeza, abdomen, etc.). Estos últimos a menudo se presentan como parte de síndromes multisintomáticos más amplios, como la fibromialgia o el síndrome del intestino irritable. Estos síndromes son particularmente desconcertantes porque los estudios clínicos y de laboratorio no indican de manera fiable anomalías en los tejidos periféricos donde los pacientes experimentan dolor.
Un marco conceptual reciente, el concepto de “síndrome de sensibilización central”, avanza significativamente nuestra comprensión de estos problemas. Describe un grupo de síndromes superpuestos y similares sin patología estructural evidente, unidos por el mecanismo común de la sensibilización central (SC). Esto implica una hiperexcitación de las neuronas centrales a través de diversas actividades sinápticas y neuroquímicas. La sensibilización central sugiere que el cerebro y la médula espinal son más importantes en la generación de la experiencia del dolor persistente que los tejidos periféricos. Sin embargo, la distinción entre dolor central y periférico no es una dicotomía simple; ambos mecanismos están involucrados, y la sensibilización central puede desarrollarse después de un daño periférico.
El Dualismo Mente-Cuerpo y la Somatización
Dos conceptos relacionados y controvertidos son el dualismo mente-cuerpo y la somatización. El dualismo ve el dolor como causado por factores biológicos o psicológicos, considerando estos procesos como distintos. Este pensamiento dualista sigue siendo común entre laicos y profesionales, manifestándose, por ejemplo, cuando los pacientes buscan validación orgánica de que su dolor “es real” para no ser vistos como teniendo problemas psicológicos o “funcionales” y ser acusados de que el dolor “está todo en su cabeza”.
Afortunadamente, el dualismo es cada vez más desafiado por modelos más sofisticados de dolor que reconocen que los procesos psicosociales y biológicos están estrechamente integrados, si no isomórficos: el cerebro es la base de los procesos mentales. Desde esta perspectiva, el dolor es indudablemente real, independientemente de si se encuentran anomalías periféricas o centrales, en parte porque el cerebro es el órgano donde se experimenta y modula el dolor, y en parte, simplemente porque las personas experimentan y reportan dolor.
La somatización, tal como se definió originalmente, es la tendencia a experimentar, comunicar y buscar atención para síntomas somáticos que son desproporcionados a los hallazgos patológicos. Un principio clave es que los pacientes que somatizan son reacios o incapaces de reconocer problemas psicológicos o emocionales, y su somatización representa una vía alternativa para comunicar sus dificultades. Si bien el concepto es controvertido y la investigación que lo apoya es limitada, la necesidad de refinarlo y probar rigurosamente cómo y si las emociones influyen en el dolor sigue siendo crucial para desarrollar enfoques de evaluación e intervención más potentes.
Estados Emocionales vs. Procesos Emocionales
La floreciente investigación sobre el dolor y las emociones ha sido impulsada por un cambio teórico. Tradicionalmente, la emoción se ha visto a menudo como menos madura que la razón, y la emoción negativa como patológica, necesitando control racional. Más recientemente, la ciencia afectiva ha adoptado un modelo funcional o evolutivo, que ve la emoción como algo con potencial para facilitar la conciencia y guiar y motivar el comportamiento adaptativo. Esta visión subyace a la comprensión actual de la conexión entre emoción y dolor.
Una distinción importante es entre los estados emocionales y los procesos emocionales. Los estados emocionales incluyen estados de ánimo transitorios, afectos de mayor duración y diversos trastornos emocionales (por ejemplo, trastornos del estado de ánimo o de ansiedad). Los procesos emocionales, en contraste, se refieren a los mecanismos por los cuales las emociones se generan, experimentan y utilizan, e incluyen la conciencia emocional, la etiquetación, la expresión, el procesamiento y la integración. Los procesos emocionales influyen fuertemente en los estados emocionales, así como en la salud mental, conductual y física en general.
La investigación sobre los procesos emocionales es más reciente que la de los estados emocionales, y su aplicación al dolor es aún más nueva. La conceptualización de los procesos emocionales es más amplia que la “regulación emocional”, una etiqueta que típicamente se refiere solo a la atenuación o reducción de la experiencia o expresión emocional, en lugar del rango completo de procesos, incluida la mejora de la conciencia, la experiencia y la expresión. Los procesos emocionales también son más amplios que el afrontamiento centrado en la emoción, que se refiere a estrategias o acciones volitivas dirigidas a las emociones. Los estudios a menudo sugieren que las estrategias de afrontamiento centradas en la emoción son desadaptativas; sin embargo, los ítems en la mayoría de estas escalas de afrontamiento están contaminados con angustia o afecto negativo, lo que resulta en una relación sesgada entre el afrontamiento centrado en la emoción y el dolor o la disfunción.
La Neurobiología de la Conexión Dolor-Emoción
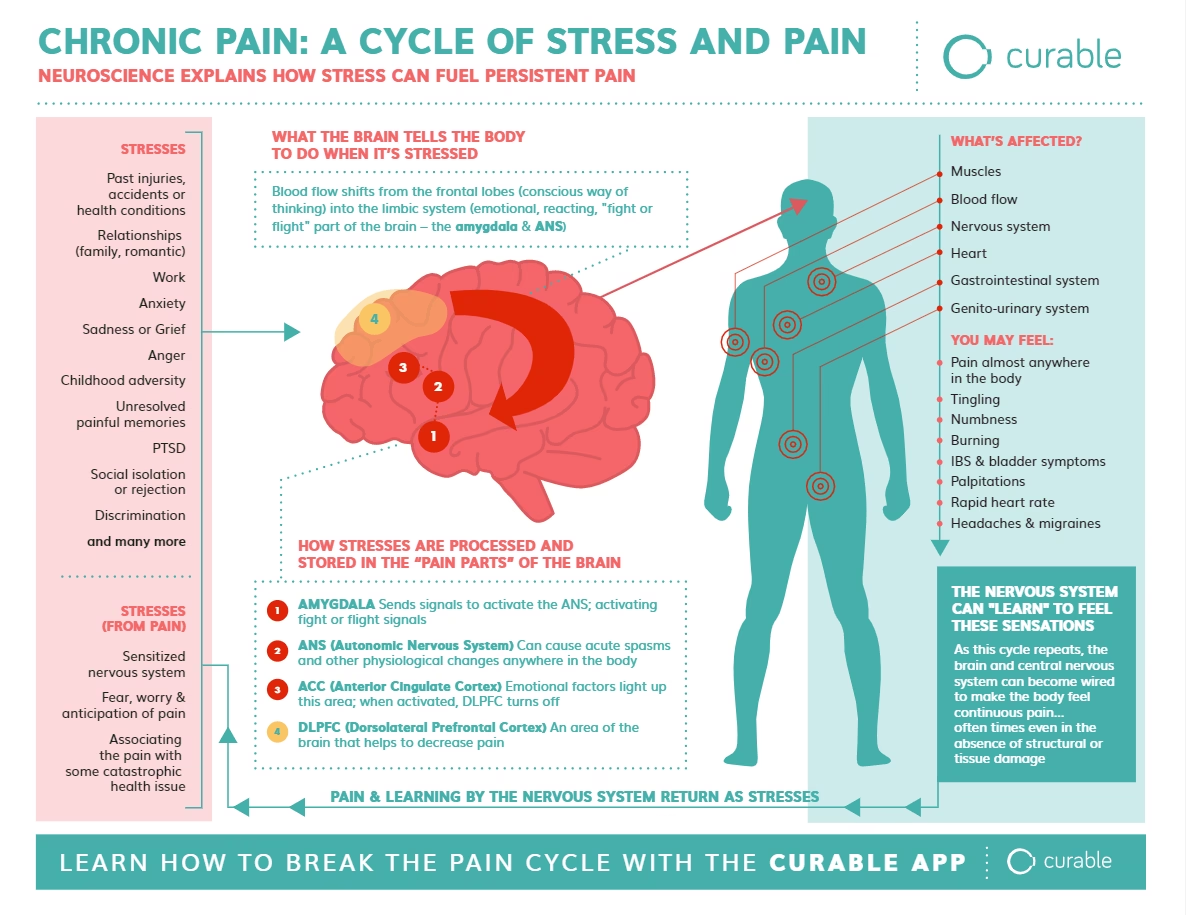
La investigación neurobiológica de la última década ha proporcionado evidencia contundente de los vínculos entre las emociones y los circuitos del dolor en el sistema nervioso central (SNC). Esta investigación documenta los procesos neurales que distinguen las dimensiones afectivas de las sensoriales del dolor, vinculan la emoción y el dolor, y generan la sensibilización del SNC al dolor.
El dolor no es procesado por una única área cerebral, sino por una red distribuida. Esta red se puede conceptualizar, de forma simplificada, en dos grandes sistemas: el sistema lateral y el sistema medial. El sistema lateral está más asociado con la localización, intensidad y características sensoriales del dolor. El sistema medial, sin embargo, está fuertemente implicado en la dimensión afectiva y emocional del dolor. Este sistema medial incluye regiones como la corteza cingulada anterior (ACC), la amígdala y la corteza prefrontal medial (mPFC).
La investigación ha demostrado que las emociones negativas, como el miedo, la ansiedad, la tristeza y la ira, influyen significativamente en la actividad de estas regiones del sistema medial. Por ejemplo, la ACC y la amígdala son cruciales en el procesamiento del miedo y la ansiedad, y se activan intensamente en respuesta a estímulos dolorosos, especialmente en el contexto del dolor persistente. La mPFC está implicada en la evaluación del contexto y la regulación emocional. La interacción entre estas áreas y otras estructuras cerebrales (como la ínsula, que procesa la conciencia interoceptiva, incluyendo el dolor) contribuye a la experiencia subjetiva y emocionalmente cargada del dolor.

La sensibilización central, mencionada anteriormente, implica cambios en la excitabilidad neuronal en el SNC que pueden amplificar las señales de dolor. Las experiencias emocionales negativas, especialmente las crónicas o traumáticas, parecen desempeñar un papel crucial en el desarrollo y mantenimiento de esta sensibilización. El estrés crónico, el trauma psicológico y las emociones negativas intensas pueden alterar la plasticidad sináptica y la función de los neurotransmisores en las vías del dolor, haciéndolas más reactivas a estímulos dolorosos o incluso a estímulos no dolorosos.
En esencia, el cerebro no solo registra la sensación física del dolor, sino que también la colorea con significado emocional, modificado por experiencias pasadas, estados emocionales actuales y factores psicosociales. Las vías neuronales que procesan las emociones y el dolor están tan interconectadas que es difícil, si no imposible, separarlas en la experiencia del dolor persistente.
Además de la neurobiología, la investigación psicológica y social ha arrojado luz sobre cómo las emociones interactúan con el dolor persistente:
- Factores Psicológicos: La investigación psicológica demuestra que un mayor dolor está relacionado con el estrés emocional y una conciencia, expresión y procesamiento emocional limitados. Conceptos como la catastrofización del dolor (una respuesta exagerada y negativa ante el dolor), la ansiedad por el dolor y el miedo relacionado con el dolor están fuertemente asociados con una mayor intensidad del dolor y discapacidad. Estos factores no solo son respuestas al dolor, sino que también pueden desencadenarlo, mantenerlo o exacerbarlo. Por otro lado, la falta de conciencia, expresión y experiencia de las emociones negativas también se asocia, y probablemente contribuye, a un mayor dolor y disfunción.
- Factores Sociales: La investigación social muestra la importancia potencial de la comunicación emocional, la empatía, el apego y el rechazo. Las interacciones sociales pueden modular la experiencia del dolor. El rechazo social, por ejemplo, activa regiones cerebrales similares a las activadas por el dolor físico. La comunicación abierta de las emociones y recibir empatía pueden influir positivamente en el manejo del dolor, mientras que el aislamiento o la falta de apoyo pueden empeorar la situación. El apego inseguro también se ha relacionado con una mayor vulnerabilidad al dolor.
El Paradigma de las Emociones: ¿Reducir o Procesar?
Durante décadas, la investigación ha sugerido que los estados emocionales negativos y el afrontamiento del dolor centrado en la emoción están asociados con un mayor dolor. Esto ha llevado a la visión generalizada de que las emociones negativas en personas con dolor persistente son desadaptativas y deben ser reguladas a la baja o eliminadas. Sin embargo, la investigación reciente solo apoya parcialmente esta visión.
Por un lado, la catastrofización del dolor, la ansiedad por el dolor, el miedo relacionado con el dolor, el rechazo social, la inseguridad del apego y las emociones negativas de alta activación están relacionados con un mayor dolor y un peor ajuste. Estos factores emocionales no solo ocurren en respuesta al dolor, sino que también lo desencadenan, mantienen o exacerban. La investigación neurocientífica apoya la idea de que las emociones negativas contribuyen a una experiencia de dolor-afecto, proporcionando el “color” emocional al dolor, particularmente a través del sistema medial del dolor. Desde esta perspectiva, las intervenciones clínicas deberían reducir estos estados emocionales negativos y aumentar las emociones positivas.
Por otro lado, la investigación también apoya una perspectiva aparentemente contradictoria: la falta de conciencia, expresión y experiencia de las emociones negativas se asocia con, y probablemente contribuye a, un mayor dolor y disfunción. Esta visión alternativa se basa en un modelo funcional o adaptativo de la emoción, que postula que las personas deben ser conscientes, informadas y motivadas para la acción adaptativa por sus emociones.
¿Cómo reconciliar estas dos perspectivas? ¿Deberían los pacientes con dolor persistente intentar evitar, reducir o minimizar la experiencia de emociones negativas como el miedo, la tristeza y la ira? ¿O deberían intentar elicitarlas, experimentarlas y dejarse guiar por ellas?
La teoría emocional contemporánea ofrece cierta orientación al distinguir entre emociones primarias y secundarias. Las emociones primarias adaptativas son fundamentales para nuestro desarrollo evolutivo, se elicitan por situaciones prototípicas, motivan comportamientos prototípicos y tienen valor de supervivencia. Por ejemplo, la ira primaria se elicita cuando se quita o amenaza algo de valor y motiva la defensa o el ataque. Las dificultades emocionales surgen cuando las personas no reconocen, entienden y expresan estas emociones primarias, sino que las ignoran o suprimen, lo que típicamente resulta de la socialización.
La supresión de la ira primaria parece ser algo común, y la investigación sugiere que esto contribuye al dolor, aunque la tristeza primaria, el miedo o incluso la alegría también son ignorados o suprimidos por algunas personas o en ciertos momentos. Como resultado de la falta de conciencia, expresión y procesamiento, las personas comúnmente experimentan “emociones secundarias” como la depresión, la ansiedad, la culpa y la irritabilidad, que no tienen un valor adaptativo basado en la evolución, pero que son frecuentemente reportadas por personas con dolor persistente.
Además, también ocurren asociaciones emocionales o aprendizajes desadaptativos, particularmente la asociación del miedo con el dolor persistente en lugar del agudo. El miedo primario en respuesta al dolor agudo es adaptativo, motivando la huida de la fuente potencialmente peligrosa del dolor; sin embargo, el miedo al dolor persistente es típicamente desadaptativo porque ya no existe una amenaza genuina para el cuerpo (aunque esto no es del todo cierto para algunas afecciones, como la artritis reumatoide).
Este modelo contemporáneo de la emoción ayuda a reconciliar la aparente paradoja del papel y el valor de la emoción para las personas con dolor persistente. La conciencia emocional ayuda a distinguir las emociones secundarias que deben reducirse de las emociones primarias que deben elicitarse y utilizarse para motivar y dirigir la acción. Experimentar y expresar emociones secundarias no es fundamentalmente útil y puede simplemente exacerbar el dolor; en estos casos, las técnicas para reducir dichas emociones están indicadas. En contraste, uno debe ser consciente de aquellas emociones relacionadas con situaciones primarias, biológicamente basadas en la vida de los pacientes, como violaciones (ira), pérdidas (tristeza), amenazas reales (miedo) e incluso logros o victorias (alegría), y deben ser accedidas y experimentadas por sus propiedades informativas y motivacionales.
Aplicaciones Clínicas y Limitaciones
La comprensión de la interconexión entre el dolor y las emociones tiene importantes implicaciones clínicas. Los modelos integrados, como el modelo biopsicosocial, que reconocen la compleja interacción entre factores biológicos, psicológicos y sociales, son esenciales para la evaluación y el tratamiento del dolor persistente. Modelos más específicos, como el modelo de mantenimiento mutuo o el de vulnerabilidad compartida, intentan explicar cómo el estrés, las emociones, las cogniciones y la conducta interactúan para perpetuar el dolor.
Clínicamente, es crucial que los profesionales pregunten sobre el desarrollo emocional de los pacientes, incluyendo eventos vitales estresantes, traumas (accidentes, lesiones, abuso) en la infancia y la edad adulta, las emociones que experimentan actualmente, cómo reaccionan las personas significativas a su dolor y emociones, y cuánto experimentan o evitan diversas emociones, acciones y relaciones. Clínicos y pacientes deben trabajar juntos para determinar cómo estos factores se relacionan con el inicio, la exacerbación y la atenuación del problema de dolor actual.
Es fundamental comunicar claramente a los pacientes que examinar los estados y procesos emocionales no implica que el dolor no sea real, o que represente un fracaso moral o psicológico. Por el contrario, se debe enfatizar la realidad y legitimidad del dolor y destacar que las emociones y los procesos emocionales, junto con las creencias y las acciones, son partes vitales de la experiencia del dolor humano.
A pesar de los avances, la investigación sobre emociones y dolor es relativamente nueva y tiene limitaciones. La mayoría de los estudios son correlacionales o transversales, lo que dificulta establecer causalidad. Las poblaciones estudiadas varían (personas sanas con dolor experimental vs. pacientes con dolor crónico en clínicas especializadas), lo que afecta la generalización de los hallazgos. Además, la evaluación de las emociones a menudo se basa en autoinformes, que pueden estar sesgados por el nivel de angustia o la introspección limitada del paciente. Se necesitan métodos de evaluación más diversos y estudios longitudinales y experimentales bien controlados para comprender mejor las relaciones causales y el papel específico de las emociones.
Tabla Comparativa: Dolor Agudo vs. Dolor Crónico
| Característica | Dolor Agudo | Dolor Crónico (Persistente) |
|---|---|---|
| Duración Típica | Menos de 3 meses | 3 meses o más |
| Rol Adaptativo | Alarma de daño potencial | Menos adaptativo, puede ser la enfermedad en sí |
| Enfoque Principal | Daño tisular periférico | Implicación significativa del SNC (sensibilización central) |
| Aprendizaje | Limitado | Ocurre aprendizaje neurobiológico, psicológico y social |
| Tratamiento Típico | Biomédico (abordar causa física) | Biopsicosocial (abordar factores físicos, psicológicos y sociales) |
| Relevancia Psicológica | Menor (excepto en procedimientos) | Mayor (problemas de afrontamiento, estado de ánimo, relaciones) |
Preguntas Frecuentes sobre Emociones y Dolor
- ¿Significa que mi dolor “está en mi cabeza” si está relacionado con las emociones?
- No. El cerebro es donde se experimenta el dolor, ya sea que provenga de una lesión física o esté influenciado por factores emocionales. La conexión entre emociones y dolor es real y neurobiológica. Reconocer el papel de las emociones valida tu dolor, no lo niega.
- ¿Cómo pueden las emociones negativas empeorar el dolor?
- Emociones como el miedo, la ansiedad, la ira reprimida y la catastrofización activan circuitos cerebrales (sistema medial del dolor) que amplifican la señal de dolor. El estrés crónico y las emociones negativas también pueden contribuir a la sensibilización central, haciendo que el sistema nervioso sea más sensible al dolor.
- ¿Debo intentar evitar sentir emociones negativas para reducir mi dolor?
- No necesariamente. Suprimir o evitar las emociones, especialmente las emociones primarias adaptativas (ira, tristeza, miedo en respuesta a situaciones reales), puede ser contraproducente y contribuir al dolor persistente. La clave está en la conciencia y el procesamiento emocional: aprender a distinguir entre emociones secundarias desadaptativas (que pueden necesitar reducción) y emociones primarias informativas (que necesitan ser reconocidas y expresadas).
- ¿Qué son las emociones primarias y secundarias en el contexto del dolor?
- Las emociones primarias son respuestas innatas y adaptativas a situaciones básicas (miedo ante una amenaza real, ira ante una violación, tristeza ante una pérdida). Las emociones secundarias (ansiedad, depresión, culpa, irritabilidad) a menudo surgen cuando las emociones primarias no se reconocen o procesan. En el dolor crónico, el miedo a sentir dolor (secundario) es a menudo desadaptativo, mientras que reconocer la tristeza por las pérdidas que causa el dolor (primario) puede ser un paso hacia el procesamiento.
En conclusión, damos la bienvenida al creciente énfasis de la última década en los estados y procesos emocionales como factores importantes en la experiencia del dolor. El desarrollo teórico continuo y el estudio empírico de los aspectos biológicos, psicológicos y sociales de la emoción prometen mejorar nuestra comprensión del dolor y cambiar el paradigma hacia el reconocimiento del valor potencial de los procesos emocionales y las emociones primarias. Esto, creemos, resultará en una gama más amplia de enfoques de evaluación e intervención para ayudar a los millones de personas que sufren de dolor. Anticipamos un mayor desarrollo de un verdadero modelo biopsicosocial, en el que los tres dominios estén más estrechamente integrados, y un modelo cognitivo-afectivo-conductual integral que reconozca que, aunque estos dominios se discutan por separado, están fuertemente vinculados y se influyen recíprocamente.
Si quieres conocer otros artículos parecidos a Neurociencia del Dolor: El Rol de las Emociones puedes visitar la categoría Neurociencia.