Los trastornos alimentarios, como la Anorexia Nerviosa, la Bulimia Nerviosa y el Trastorno por Atracón, son enfermedades psiquiátricas graves con tasas de mortalidad alarmantes y un impacto profundo y duradero en la salud física y mental. Aunque factores psicológicos y socioculturales desempeñan un papel importante, la investigación neurocientífica sugiere que las diferencias en la química del cerebro pueden ser un factor contribuyente significativo, tanto en la predisposición como en el mantenimiento y la recuperación de estos trastornos.

Comprender las particularidades neurobiológicas en las personas con trastornos alimentarios es crucial. Estas diferencias químicas en el cerebro no solo afectan la forma en que las personas comen, sino también su estado de ánimo, personalidad, niveles de ansiedad y procesos de toma de decisiones. Las investigaciones en esta área buscan desentrañar por qué algunas personas desarrollan estos trastornos mientras que otras, expuestas a factores similares, no lo hacen.
La Química del Cerebro: Neurotransmisores y Trastornos Alimentarios
El cerebro es una red compleja de miles de millones de neuronas que se comunican entre sí utilizando sustancias químicas llamadas neurotransmisores. Estos mensajeros químicos pueden excitar o inhibir otras neuronas, modulando una vasta gama de funciones, desde el estado de ánimo hasta el comportamiento alimentario. Los estudios han identificado variaciones neurobiológicas específicas en las personas con distintos trastornos alimentarios.
Aunque la investigación aún está en sus primeras etapas y ningún neurotransmisor por sí solo es el único responsable, algunos han mostrado una asociación particularmente relevante con los trastornos alimentarios. Los más estudiados en este contexto son la serotonina y la dopamina, aunque otros como el GABA y el cortisol (una hormona relacionada con el estrés pero con efectos neurológicos importantes) también están implicados.
Serotonina: El Modulador del Ánimo y Más Allá
La Serotonina, también conocida como 5-hidroxitriptófano, es un neurotransmisor producido por las células nerviosas. Aunque se encuentra principalmente en el sistema digestivo, también tiene una presencia significativa en el sistema nervioso central. Es fundamental para mantener un estado de ánimo estable, la sensación de bienestar y felicidad. También juega un papel crucial en la comunicación entre las células cerebrales, y afecta procesos vitales como el sueño, la alimentación y la digestión.
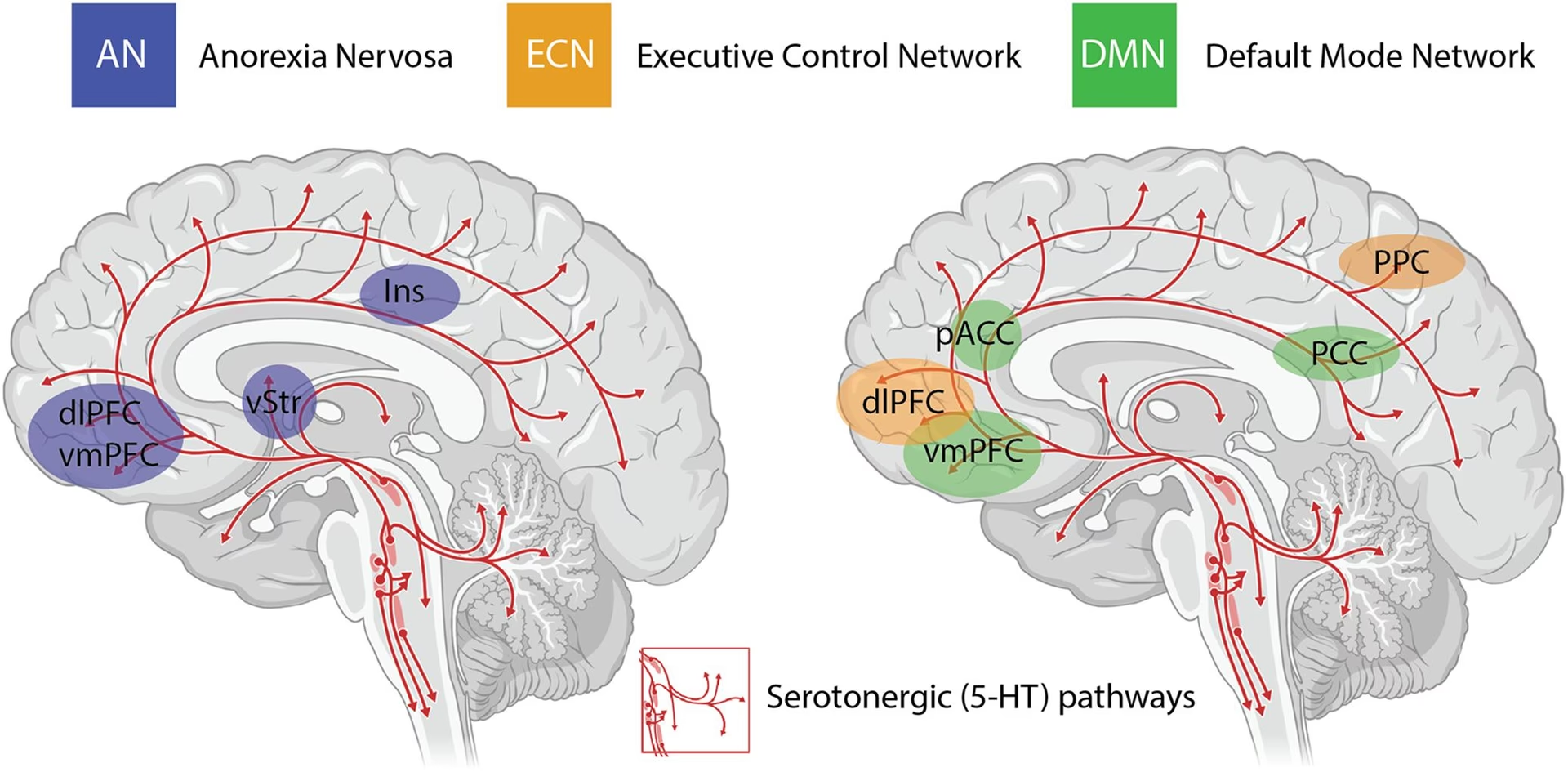
En el contexto de la Anorexia Nerviosa, los genetistas han encontrado que las personas afectadas tienen una mayor probabilidad de portar una variante del receptor 5HT2A. Se cree que esta variante podría aumentar la cantidad de serotonina cuando la persona no está en un estado de inanición. Investigaciones sugieren que las personas anoréxicas podrían tener una sobreproducción de serotonina, lo que podría generar un estado constante de estrés agudo y ansiedad. Una hipótesis prominente, planteada por el investigador Walter Kaye, sugiere que la inanición podría hacer que las personas con anorexia se sientan mejor al disminuir los niveles de serotonina en sus cerebros.
Sin embargo, cuando una persona con anorexia comienza a comer de nuevo, sus niveles de serotonina pueden aumentar bruscamente, provocando ansiedad extrema, caos emocional y una disminución del bienestar mental. Esto podría explicar por qué reanudar la alimentación es tan difícil y genera tanta angustia para ellas.
En otros trastornos, como la Bulimia Nerviosa y el Trastorno por Atracón, los niveles bajos de serotonina podrían ser un factor que contribuya a los antojos intensos de carbohidratos. Los carbohidratos son necesarios para que el triptófano, un precursor de la serotonina, cruce la barrera hematoencefálica y se convierta en serotonina en el cerebro. Esta diferencia en los niveles de serotonina entre la anorexia y la bulimia/atracones subraya la complejidad y las distinciones neurobiológicas entre estos trastornos.
Dopamina: Placer, Recompensa y Control
La Dopamina es otro neurotransmisor clave producido en varias áreas del cerebro. Es fundamental para la sensación de placer y recompensa, y desempeña un papel en el comportamiento, la cognición, el sueño, el estado de ánimo y el aprendizaje.
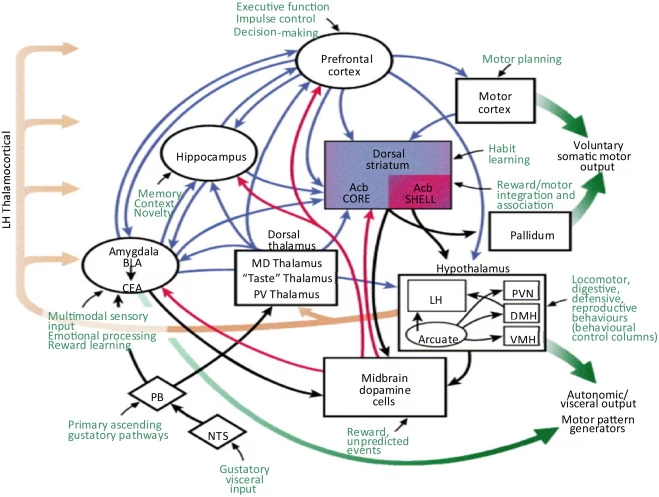
En la Anorexia Nerviosa, una hipótesis principal es que el trastorno está asociado con una sobreproducción de dopamina. Esto podría contribuir a características como la ansiedad, la evitación del daño, la hiperactividad y la capacidad de prescindir de cosas placenteras, incluida la comida. Esta sobreproducción de dopamina podría deberse a la propia producción excesiva o a una conversión reducida de dopamina en noradrenalina, un proceso que podría verse afectado por enzimas inhibidas por bacterias intestinales en un microbioma alterado.
Las diferencias en los niveles de dopamina también podrían ser una de las distinciones neuroquímicas entre la anorexia y la bulimia, según algunos expertos. Mientras que en la anorexia podría haber una sobreproducción asociada a la restricción y la evitación de la recompensa alimentaria, el papel exacto de la dopamina en la bulimia y el trastorno por atracón aún se investiga, aunque se relaciona con los sistemas de recompensa y el ciclo de atracón-purga.
GABA: Ansiedad y Conductas Restrictivas
El ácido gamma-aminobutírico, o GABA, es el principal neurotransmisor inhibidor en el sistema nervioso central. Su función principal es reducir la excitabilidad neuronal, lo que está estrechamente relacionado con la regulación de la ansiedad. Niveles alterados de GABA se han asociado con trastornos de ansiedad, y los medicamentos gabaérgicos se utilizan a veces para tratarla.
Investigaciones recientes sugieren que el GABA también podría estar implicado en la Anorexia Nerviosa, aunque su papel exacto aún no está completamente claro. Dado que la alta ansiedad es una característica común en las personas con anorexia, se cree que los niveles alterados de GABA y el aumento de la ansiedad podrían estar relacionados con algunas de las conductas observadas en el trastorno, incluida la intensa ansiedad en torno a la imagen corporal y la comida.
Cortisol: La Respuesta al Estrés y el Hambre
Aunque es una hormona esteroidea producida por las glándulas suprarrenales, el cortisol juega un papel crucial en la respuesta al estrés del cuerpo y afecta directamente al cerebro y al metabolismo. En las personas con trastornos alimentarios que están en un estado de inanición, los niveles de cortisol pueden estar crónicamente elevados. Esto es parte de la respuesta del cuerpo para regularse frente a la amenaza y el estrés de la falta de nutrientes.
Este aumento de cortisol puede resultar en una disminución del apetito, ya que inhibe la liberación de estimulantes del apetito. Es un mecanismo de supervivencia que se activa en situaciones de estrés extremo o privación. En estados crónicos de la enfermedad, el cuerpo puede tener dificultades para producir suficiente cortisol, lo que lleva a un estado de baja energía y funcionamiento deficiente.
Durante el proceso de recuperación y aumento de peso, los niveles de cortisol tienden a normalizarse. Esta normalización mejora las respuestas al estrés, fortalece el sistema inmunológico y optimiza el metabolismo, lo que a su vez acelera la recuperación general y disminuye los efectos negativos de la inanición prolongada asociada a la anorexia y otros trastornos alimentarios.
Diferencias en la Estructura y Función Cerebral
Más allá de los neurotransmisores, la investigación también ha explorado cómo se ven y funcionan los cerebros de las personas con trastornos alimentarios. Estudios de neuroimagen han mostrado que algunas partes del cerebro pueden ser más pequeñas en personas con Anorexia Nerviosa en estado agudo. Sin embargo, estas áreas tienden a recuperar un tamaño comparable al de personas sin el trastorno durante la recuperación. Esto sugiere que estas diferencias estructurales podrían ser una consecuencia de los efectos de la inanición más que una causa subyacente, o que la recuperación física va acompañada de una recuperación cerebral.
La forma en que el cerebro funciona es igualmente informativa. Las técnicas de neuroimagen funcional, como la resonancia magnética funcional (fMRI), permiten observar qué áreas cerebrales se activan durante diferentes tareas o al ser expuestas a estímulos específicos, como imágenes de alimentos o del propio cuerpo. En personas con anorexia, se ha observado una mayor actividad en áreas cerebrales relacionadas con el procesamiento de la recompensa (como el estriado ventral) al ver cuerpos con bajo peso. Esto podría indicar que ver un cuerpo delgado es más gratificante para ellas.
También se ha encontrado una mayor actividad en regiones cerebrales implicadas en el procesamiento de detalles finos al ver su propio rostro. Esto podría ayudar a explicar la tendencia de las personas con anorexia a centrarse obsesivamente en los detalles de su apariencia física. Un hallazgo particularmente interesante es que, al tomar decisiones sobre qué comer, las personas con anorexia parecen usar sistemas cerebrales diferentes. Mientras que las personas sin el trastorno se guían principalmente por sistemas de recompensa, las personas con anorexia se basan más en un sistema cerebral más profundo, el estriado dorsal, asociado a los hábitos. Esto apoya la idea de que las conductas restrictivas en la anorexia pueden tener un componente de hábito arraigado a nivel neurológico.
En la Bulimia Nerviosa, la investigación es menos extensa que en la anorexia, pero ha identificado algunas similitudes, como la actividad reducida en la corteza parietal (un área de conciencia espacial) al mirar el propio cuerpo. Sin embargo, también se han encontrado diferencias en la respuesta neural a las imágenes de comida entre la anorexia y la bulimia. Estos hallazgos sugieren que, si bien comparten algunas características neurobiológicas, también existen diferencias clave que explican las distintas manifestaciones conductuales de cada trastorno.
Un Panorama Complejo: No Hay un Único Culpable
Es fundamental entender que la neurobiología de los trastornos alimentarios es compleja y multifacética. No hay un solo neurotransmisor, una sola área cerebral o un solo factor químico que sea el único responsable. Los desequilibrios o diferencias en la serotonina, dopamina, GABA, cortisol y otras sustancias actúan en conjunto, interactuando con factores genéticos, psicológicos, ambientales y socioculturales.
La investigación en este campo es prometedora y continúa avanzando. Un conocimiento más profundo de los mecanismos cerebrales implicados en los trastornos alimentarios es vital para desarrollar tratamientos más efectivos y dirigidos en el futuro. Aunque los hallazgos actuales sugieren que las personas con anorexia y otros trastornos alimentarios pueden tener cerebros que se ven y funcionan de manera diferente, lo que podría predisponerlas a desarrollar la enfermedad, se necesita mucha más investigación para confirmar estos mecanismos y aplicarlos plenamente en la práctica clínica.
Comprender el papel de la neuroquímica en los trastornos alimentarios es un paso importante para abordar estas enfermedades graves. La investigación continúa desentrañando la intrincada red de factores biológicos que contribuyen a su desarrollo y mantenimiento.

| Neurotransmisor/Hormona | Posible Rol en Anorexia Nerviosa | Posible Rol en Bulimia Nerviosa/Trastorno por Atracón | Funciones Clave |
|---|---|---|---|
| Serotonina | Posible sobreproducción (no en inanición), variante receptor 5HT2A, ansiedad/estrés. Inanición la disminuye (mejora sintomática temporal). Aumento al comer -> ansiedad. | Posibles niveles bajos contribuyen a antojos de carbohidratos. | Ánimo, bienestar, sueño, apetito, digestión. |
| Dopamina | Posible sobreproducción asociada a ansiedad, evitación de daño, restricción. Diferencias en la conversión a noradrenalina. | Los niveles pueden diferir de la anorexia. Implicada en sistemas de recompensa y ciclo atracón-purga. | Placer, recompensa, comportamiento, cognición, estado de ánimo. |
| GABA | Posible implicación (aún poco clara). Niveles relacionados con alta ansiedad, que es característica del trastorno. | Menos investigado específicamente que en anorexia. | Principal neurotransmisor inhibidor, regula la ansiedad. |
| Cortisol | Elevado crónicamente por inanición. Disminuye apetito. Se normaliza con la recuperación. | Puede estar elevado en respuesta al estrés. | Hormona del estrés, metabolismo, respuesta inmune, afecta el apetito. |
Preguntas Frecuentes sobre Neuroquímica y Trastornos Alimentarios
¿Hay un solo neurotransmisor responsable de los trastornos alimentarios?
No. La investigación actual indica que los trastornos alimentarios son condiciones muy complejas influenciadas por múltiples factores, incluyendo diferencias en varios neurotransmisores como la serotonina, dopamina y GABA, así como hormonas como el cortisol. No hay un único culpable químico.
¿Los desequilibrios químicos son la única causa de los trastornos alimentarios?
Definitivamente no. Los desequilibrios químicos o las diferencias neurobiológicas se consideran factores de predisposición biológica o contribuyentes al mantenimiento de los síntomas. Los trastornos alimentarios son entendidos mejor a través de un modelo biopsicosocial, donde interactúan factores biológicos, psicológicos y socioculturales.
¿Los niveles de neurotransmisores y las diferencias cerebrales vuelven a la normalidad con la recuperación?
La investigación sugiere que muchas de las diferencias observadas, tanto en la estructura cerebral como en los niveles de neurotransmisores (como la serotonina y la dopamina), tienden a normalizarse a medida que la persona se recupera y recupera un peso corporal saludable. Esto podría indicar que algunas de estas diferencias son una consecuencia del estado de enfermedad (especialmente la inanición) más que una causa primaria, o que el cerebro también se recupera.
¿Cómo ayuda entender la neuroquímica al tratamiento de los trastornos alimentarios?
Comprender los mecanismos neurobiológicos subyacentes puede ayudar a desarrollar tratamientos más específicos y efectivos. Por ejemplo, si se identifica que ciertas vías de neurotransmisores están alteradas, se podrían diseñar terapias farmacológicas o conductuales dirigidas a modular esas vías. También valida la experiencia del paciente, mostrando que no es solo una 'elección' sino que hay bases biológicas complejas involucradas.
¿La serotonina es el neurotransmisor más asociado con los trastornos alimentarios?
La serotonina ha sido extensamente investigada y muestra asociaciones significativas, particularmente en la anorexia y su relación con la ansiedad y la inanición. Sin embargo, la dopamina también es clave, especialmente en relación con los sistemas de recompensa y control, y el GABA está emergiendo como importante en la ansiedad. Es una interacción de varios neurotransmisores y hormonas, no solo la serotonina.
Abordaje Terapéutico Integral
Dada la complejidad de los trastornos alimentarios y la interacción de factores biológicos (incluida la neuroquímica), psicológicos y sociales, el tratamiento más efectivo es un enfoque biopsicosocial integral. Esto generalmente involucra un equipo multidisciplinario de profesionales de la salud, que pueden incluir médicos, psiquiatras, psicólogos, nutricionistas y otros terapeutas. La recuperación es un proceso complejo y requiere un abordaje compasivo y basado en la evidencia, que aborde tanto los aspectos mentales como físicos de la enfermedad.
Si quieres conocer otros artículos parecidos a Neuroquímica y Trastornos Alimentarios puedes visitar la categoría Neurociencia.
