Durante mucho tiempo, la comprensión del dolor, incluso del dolor crónico, se basó en un modelo lineal y simplista: la cantidad de dolor que sentías se creía directamente proporcional al daño tisular identificable. Si no había una patología clara, el dolor a menudo se etiquetaba como 'psicógeno', implicando que estaba 'todo en la cabeza' del paciente. Sin embargo, en las últimas cuatro o cinco décadas, esta visión limitada ha sido reemplazada por una perspectiva mucho más rica y compleja: el modelo biopsicosocial del dolor.
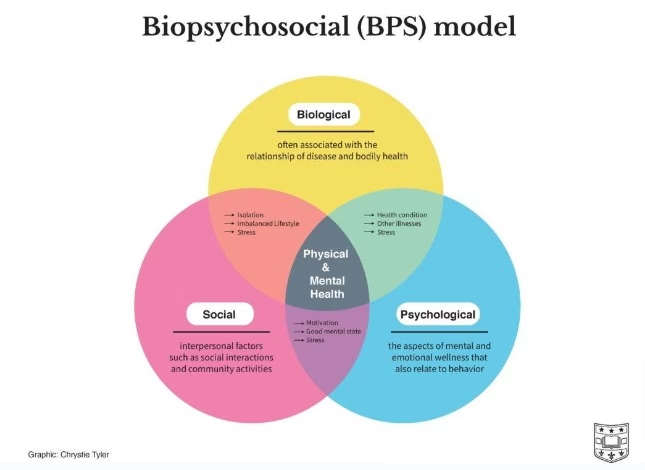
Este enfoque, que actualmente domina la comprensión científica del dolor crónico, describe el dolor y la discapacidad no como el resultado de una única causa, sino como una integración multidimensional y dinámica entre factores fisiológicos, psicológicos y sociales que se influyen recíprocamente. Es un modelo flexible que ha evolucionado significativamente, gracias a pioneros como el psiquiatra George Engel, quien en 1977 propuso un nuevo 'modelo médico' que incorporara las dimensiones sociales, psicológicas y conductuales de la enfermedad, así como al trabajo seminal de Fordyce sobre el condicionamiento conductual y los factores contextuales, y la síntesis de Loeser de los principios biopsicosociales.
La era actual de la medicina personalizada del dolor subraya aún más la importancia de caracterizar las interrelaciones entre los estados psicológicos, las fuerzas sociales/contextuales y los procesos neurobiológicos en cada paciente individual, con el objetivo de optimizar los resultados del tratamiento. Desde esta perspectiva, la evaluación, el diagnóstico, el pronóstico y, en consecuencia, el tratamiento de los pacientes con dolor persistente requieren una estrategia amplia que examine e incorpore una amplia gama de factores psicosociales y conductuales, además de los biomédicos.
Para entender la magnitud del cambio, es útil contrastar los dos modelos:
| Aspecto | Modelo Biomédico | Modelo Biopsicosocial |
|---|---|---|
| Causa del Dolor | Principalmente daño tisular o patología orgánica. | Interacción compleja de factores biológicos, psicológicos y sociales. |
| Rol de Factores Psicológicos | Considerados primarios solo si no hay patología clara ('psicógeno'). | Parte integral de la experiencia del dolor, influyen y son influenciados por factores biológicos y sociales. |
| Evaluación | Enfoque en pruebas físicas y diagnósticos médicos. | Evaluación integral que incluye historial médico, estado psicológico, contexto social y conductual. |
| Tratamiento | Dirigido a la patología subyacente (cirugía, medicamentos). | Enfoque multidisciplinario que aborda factores biológicos, psicológicos y sociales (terapia, soporte social, manejo del estrés, ejercicio, etc.). |
| Visión del Paciente | Receptor pasivo de tratamiento. | Participante activo en su propio manejo del dolor. |
El modelo biopsicosocial reconoce que la experiencia del dolor es siempre subjetiva, influenciada por una amplia gama de constructos y procesos cognitivos, conductuales y afectivos. Desplaza el énfasis de una dependencia exclusiva en la fisiopatología involucrada en la iniciación de la nocicepción a la participación del estado cognitivo y emocional del paciente, su vulnerabilidad psicológica (es decir, susceptibilidad a resultados indeseables) y las respuestas condicionadas que influyen en sus experiencias de dolor y comportamiento posterior.
El modelo biopsicosocial otorga un peso significativo a los factores psicosociales, que se pueden categorizar en generales (presentes en la población general) y específicos del dolor (únicos en personas con dolor). A continuación, exploramos algunos de los más influyentes y estudiados:
Factores Afectivos
La depresión, la ansiedad y los índices generales de malestar emocional, junto con un conjunto de emociones, pensamientos y comportamientos negativos (conocido como 'afecto negativo'), son quizás los factores psicológicos más comúnmente evaluados en pacientes con dolor persistente. Las revisiones sistemáticas recientes indican que los pacientes con dolor crónico muestran niveles elevados en todos estos índices de afecto negativo autoinformado en comparación con controles sin dolor.
Aunque la sintomatología psicológica a menudo se interpreta como una consecuencia del dolor crónico, estudios prospectivos sugieren que la disfunción psicológica preexistente representa un factor de riesgo para el desarrollo futuro de numerosas condiciones de dolor crónico, incluyendo dolor musculoesquelético y trastornos de dolor funcional. Es más, estudios longitudinales han demostrado que la depresión y la ansiedad predicen longitudinalmente el dolor y la discapacidad relacionada con el dolor. La evidencia es abrumadora: los síntomas de depresión, ansiedad y malestar emocional contribuyen fuertemente (a menudo más fuertemente que la intensidad del dolor en muchos estudios) a resultados clave a largo plazo del dolor persistente, como la discapacidad física, la discapacidad laboral, los costos de atención médica, la mortalidad e incluso el suicidio.
Por ejemplo, en un estudio sobre fusión lumbar, los síntomas altos de depresión preoperatoria fueron el único predictor significativo de no regresar al trabajo después de la cirugía, incluso después de incluir la intensidad del dolor. En este caso, la depresión medió completamente la asociación prospectiva entre la intensidad del dolor y la discapacidad ocupacional.
Así como el afecto negativo se asocia con un aumento del dolor y la discapacidad, el afecto positivo y el optimismo se asocian con menos dolor y disfunción. El optimismo disposicional se ha relacionado no solo con una menor sensibilidad al dolor, sino que mejora la intensidad del dolor al reducir la catastrofización situacional del dolor. El afecto positivo basado en el estado ha sido identificado como un mediador de la resiliencia frente al dolor crónico. Las Intervenciones de Actividad Positiva (IAP), dirigidas a aumentar los sentimientos, cogniciones y comportamientos positivos en lugar de reducir los negativos, muestran evidencia preliminar de efectividad en el tratamiento del dolor crónico, con mejoras reportadas en la intensidad y el control del dolor.
Trauma
Cada vez más evidencia sugiere una asociación entre el trauma psicológico y físico y el dolor crónico. Existen fuertes vínculos prospectivos entre las experiencias traumáticas tempranas y el desarrollo posterior de dolor crónico. Un metaanálisis reciente informó que la presencia de traumas pasados se asocia con un aumento de 2 a 3 veces en el desarrollo de dolor crónico generalizado. El trauma infantil, incluyendo el abuso físico, sexual y psicológico, ha sido demostrado como factor de riesgo para el desarrollo de condiciones de dolor crónico en la edad adulta, como fibromialgia, síndrome del intestino irritable, dolor pélvico crónico y trastornos de la articulación temporomandibular. El abuso infantil confiere un aumento del 97% en el riesgo de tener un síndrome somático doloroso como la fibromialgia en la edad adulta.
Aún no está claro si la asociación entre el trauma y el dolor crónico posterior es resultado del trauma en sí o está impulsada por respuestas afectivas, cognitivas y conductuales al evento traumático (por ejemplo, miedo y evitación). Sin embargo, hay evidencia que sugiere que algunas categorías de estrés traumático son factores de riesgo más fuertes para el dolor que otras. El Trastorno de Estrés Postraumático (TEPT), una condición psiquiátrica resultante de la exposición a un evento traumático, no solo es un factor de riesgo para el dolor crónico, sino que también está asociado con un mayor riesgo de transición del dolor agudo al crónico y con una mayor gravedad del dolor y discapacidad entre las víctimas de abuso.
El TEPT ha demostrado ser un mediador entre el trauma y los resultados del dolor. Los síntomas de TEPT median la relación entre el abuso y maltrato infantil y el dolor y las limitaciones relacionadas con el dolor más adelante en la vida. La demostración de tales efectos a lo largo de 30 años recuerda cuán arraigados y duraderos pueden ser los efectos perjudiciales del abuso temprano. Además, la lesión cerebral traumática (LCT) complica la asociación entre el trauma psicológico y el dolor crónico, ya que existe una comorbilidad significativa entre LCT, dolor y TEPT. Sigue siendo difícil identificar en qué medida el TEPT y la LCT pueden predecir de forma independiente el desarrollo del dolor crónico.
Las fuerzas sociales también impactan el dolor y los resultados relacionados con el dolor. El apoyo social, ya sea percibido globalmente o en respuestas específicas al dolor (por ejemplo, ofrecerse a ayudar con tareas), juega un papel crucial. Según la hipótesis del amortiguamiento del estrés, las consecuencias negativas de los factores estresantes en los resultados de salud pueden ser mitigadas por el apoyo social. Consistentemente con esta noción, el apoyo social se asocia con una mejor función física, menos dolor y mejores resultados generales en personas con condiciones de dolor y discapacidad, como lesiones de la médula espinal, esclerosis múltiple, amputación o cáncer.
La presencia de un compañero o pareja que brinda apoyo se ha asociado con una carga de síntomas reducida (incluyendo menos dolor), una mejor calidad de vida y menos síntomas de malestar en pacientes con diversos tipos de cáncer. Los estudios de dolor experimental demuestran que recibir apoyo social durante una tarea dolorosa no solo atenúa las respuestas fisiológicas (presión arterial, frecuencia cardíaca, cortisol), sino que también se asocia con una reducción en la intensidad y desagrado del dolor y un aumento del umbral del dolor. El apoyo social puede incluso servir como objetivo de tratamiento para el dolor crónico, con intervenciones basadas en mensajes de texto o terapias de pareja mostrando efectividad.
Por otro lado, el modelo de condicionamiento operante del dolor crónico postula que las respuestas de otros al comportamiento de dolor juegan un papel en la cronicidad y la discapacidad. Existe una evidencia considerable de que un mayor grado de solicitud (respuestas que fomentan la inactividad o la dependencia) en respuesta a los comportamientos de dolor predice un aumento de la discapacidad relacionada con el dolor. El entorno social inmediato, como los padres para los niños que experimentan dolor o las parejas para los adultos casados, ejerce una poderosa influencia en los resultados relacionados con el dolor. En el caso de los niños, la catastrofización parental del dolor está fuertemente relacionada con el desarrollo del dolor persistente y la discapacidad del niño.
Las interacciones entre los pacientes con dolor crónico y sus seres queridos pueden facilitar o perjudicar la adaptación al dolor crónico. Los estilos de apego, tanto del paciente como de la pareja, son predictores importantes de los resultados relacionados con el dolor. Las personas con estilos de apego ansiosos o inseguros tienen un riesgo elevado de peor salud mental y física y menor mejora en los resultados afectivos con el tratamiento.
Las interacciones sociales importantes fuera del hogar, como las relaciones laborales, también son cruciales. La falta de apoyo social en el trabajo, la insatisfacción con los compañeros y las interacciones con el sistema de compensación por discapacidad se encuentran entre los predictores más potentes de la discapacidad laboral relacionada con el dolor. Las diferencias en las estructuras sociales y ocupacionales entre países parecen contribuir a las diferencias transnacionales en las tasas de retorno al trabajo después de lesiones laborales dolorosas.
El entorno social también puede ser aprovechado con fines adaptativos. El apoyo social en forma de estímulo para persistir en una tarea se asocia negativamente con la discapacidad. Las intervenciones asistidas por la pareja, que enseñan habilidades de comunicación y establecen metas mutuas, pueden facilitar una mejor adaptación al dolor y mejorar la autoeficacia en el manejo de los síntomas.
Finalmente, la relación terapéutica (la alianza de trabajo) entre el paciente y el terapeuta es crucial en el tratamiento psicoterapéutico y parece mediar los efectos positivos de las intervenciones de rehabilitación. Crear y mantener una alianza terapéutica efectiva parece ser una condición necesaria y suficiente para promover los efectos de mejora del dolor de diversas intervenciones.
El sexo y el género son factores importantes en la percepción y experiencia del dolor. Existe una evidencia considerable que sugiere una mayor prevalencia de dolor en mujeres en comparación con hombres, así como una mayor sensibilidad a múltiples modalidades de dolor experimental. Las mujeres a menudo experimentan dolor recurrente, más severo, más frecuente y de mayor duración, y condiciones como el dolor musculoesquelético, la artritis reumatoide, el dolor gastrointestinal, neuropático, facial y de cabeza son más prevalentes en mujeres.
Se han observado diferencias fisiológicas en respuesta al dolor, como una mayor sensibilidad a los reflejos musculares inducidos por el dolor, una mayor dilatación pupilar y una activación cerebral amplificada en mujeres. También hay diferencias en modelos dinámicos de dolor experimental, como la sumación temporal (que evalúa el procesamiento facilitatorio central) y los controles inhibitorios nocivos difusos (DNIC, un mecanismo de modulación endógena del dolor), aunque los hallazgos sobre los DNIC no son totalmente consistentes.
Las diferencias de sexo observadas en la experiencia del dolor pueden ser causadas por una serie de factores biológicos, psicológicos y socioculturales. En cuanto a las contribuciones biológicas, hay evidencia consistente que sugiere que las hormonas influyen en las diferencias de sexo en las condiciones de dolor clínico, con diferencias que emergen después de la pubertad y la gravedad de los síntomas variando a lo largo del ciclo menstrual. Las diferencias en el sistema opioide endógeno también pueden contribuir, con diferentes patrones de unión a receptores opioides entre hombres y mujeres.
Los mecanismos psicosociales también contribuyen. Los roles de género, por ejemplo, se asocian con las respuestas al dolor. Los hombres a menudo adoptan la norma de género masculina de mayor tolerancia al dolor, mientras que las mujeres aceptan el dolor como parte normal de la vida. Avalar rasgos de género masculinos se ha asociado con un umbral y tolerancia al dolor más altos y calificaciones de dolor más bajas. Las expectativas de rol de género específicas del dolor también influyen, con las mujeres consideradas más sensibles, menos resistentes y más dispuestas a informar del dolor.
Las diferencias de sexo en la percepción del dolor también pueden explicarse por factores psicológicos como el afrontamiento, la catastrofización y el malestar afectivo. Las mujeres informan un uso más frecuente de catastrofización y otras estrategias de afrontamiento. La catastrofización ha demostrado mediar las diferencias de sexo en los resultados relacionados con el dolor. La ansiedad y la depresión, que son más prevalentes en mujeres y comórbidas con el dolor, también pueden desempeñar un papel, aunque no está completamente claro si median las diferencias de sexo en la percepción del dolor.
La adopción del modelo biopsicosocial tiene profundas implicaciones. Primero, exige una evaluación exhaustiva que vaya más allá de la búsqueda de una única causa física. Los profesionales de la salud deben explorar no solo la patología subyacente, sino también el estado emocional del paciente (depresión, ansiedad, miedo), sus creencias y expectativas sobre el dolor (catastrofización, autoeficacia), sus comportamientos de afrontamiento (actividad, evitación), y su entorno social (apoyo familiar, laboral, interacciones). La discordancia entre la percepción del paciente y la del médico sobre la gravedad de la enfermedad, a menudo influenciada por el estado emocional del paciente, puede afectar la satisfacción y la adherencia al tratamiento.
En segundo lugar, este modelo impulsa enfoques de tratamiento multidisciplinarios que aborden simultáneamente los componentes biológicos, psicológicos y sociales del dolor. Esto puede incluir no solo fisioterapia o medicación, sino también terapia cognitivo-conductual, terapia de aceptación y compromiso, manejo del estrés, intervenciones de apoyo social y enfoques que fomenten la actividad y la autoeficacia. El objetivo no es solo reducir la intensidad del dolor, sino mejorar la función, la calidad de vida y la capacidad del paciente para manejar su condición.
- ¿Significa el modelo biopsicosocial que mi dolor no es real?
- Absolutamente no. El modelo reconoce plenamente la realidad del dolor. Simplemente explica que el dolor es una experiencia compleja influenciada por muchos factores, no solo el daño físico. Tu dolor es real, pero su intensidad y el impacto que tiene en tu vida están modulados por tu mente y tu entorno.
- Si el estrés o la depresión empeoran mi dolor, ¿está 'todo en mi cabeza'?
- No. El cerebro y el cuerpo están íntimamente conectados. El estrés, la ansiedad o la depresión no inventan el dolor, pero pueden amplificar las señales de dolor, alterar la forma en que tu cerebro procesa esas señales y afectar tu capacidad para afrontar el dolor. Son factores reales que influyen en una experiencia real.
- ¿Cómo puede ayudar la terapia psicológica o el apoyo social con el dolor físico?
- Los factores psicológicos y sociales pueden influir en la neurobiología del dolor. La terapia puede ayudarte a cambiar pensamientos y comportamientos que empeoran el dolor (como la catastrofización o la evitación), mejorar tus habilidades de afrontamiento y reducir el malestar emocional que amplifica el dolor. El apoyo social puede reducir el estrés, mejorar el estado de ánimo y fomentar comportamientos más activos y saludables.
- ¿Este modelo reemplaza los tratamientos médicos tradicionales?
- No. El modelo biopsicosocial aboga por un enfoque integral. Los tratamientos biomédicos (medicación, fisioterapia, cirugía cuando es necesaria) siguen siendo importantes, pero se consideran una parte de un plan de manejo más amplio que también aborda los aspectos psicológicos y sociales.
En conclusión, el modelo biopsicosocial ofrece una comprensión mucho más completa y precisa del dolor crónico. Al reconocer la intrincada red de interacciones entre el cuerpo, la mente y el entorno social, abre nuevas vías para una evaluación más precisa y el desarrollo de tratamientos más efectivos y personalizados, empoderando a los pacientes para que participen activamente en su camino hacia el bienestar.
Si quieres conocer otros artículos parecidos a Dolor Crónico: Enfoque Biopsicosocial puedes visitar la categoría Neurociencia.

