Es uno de los enigmas más profundos de la neurociencia clínica: ¿cómo puede una molécula relativamente simple, al bloquear unos pocos receptores en el cerebro, alterar o incluso desmantelar creencias profundamente arraigadas o percepciones sensoriales distorsionadas que definen la psicosis en un paciente? Esta pregunta central nos lleva a explorar la compleja interacción entre la química cerebral, específicamente la dopamina, y la experiencia de la realidad.

La transmisión normal de dopamina juega un papel crucial en la forma en que nuestro cerebro procesa la información sobre recompensas novedosas y en la asignación de 'saliencia motivacional' a los estímulos. Es decir, nos ayuda a identificar qué es importante y merece nuestra atención en el entorno. Sin embargo, cuando esta transmisión dopaminérgica se vuelve anormal, estos procesos se alteran drásticamente. El resultado puede ser una sensación aberrante de novedad, donde cosas ordinarias parecen extrañamente significativas, y una asignación inapropiada de saliencia, llevando a la persona a percibir conexiones o significados donde no existen. Esta distorsión en el procesamiento de la saliencia es fundamental para la experiencia de la psicosis, manifestada a menudo como delirios o alucinaciones.
- El Mecanismo de Acción: Silenciando la Saliencia Anormal
- Más Allá de los Antipsicóticos: Psicofármacos y Neurotransmisores
- Antipsicóticos Típicos vs. Atípicos: Una Diferencia en la Acción
- Antipsicóticos y Neuroplasticidad: Un Cambio Duradero
- La Neuroplasticidad en la Acción Antipsicótica
- Preguntas Frecuentes sobre los Antipsicóticos
El Mecanismo de Acción: Silenciando la Saliencia Anormal
Los antipsicóticos ejercen su efecto terapéutico precisamente al mitigar esta transmisión dopaminérgica anormal. Lo logran principalmente bloqueando los receptores de dopamina, específicamente los subtipos D2 y D3, y no otros como D1 o D4. Al ocupar estos receptores, la molécula antipsicótica impide que la dopamina se una a ellos y ejerza su efecto excesivo. Aunque diversas regiones cerebrales pueden estar involucradas en este proceso, se sugiere que las regiones del estriado ventral, análogas al núcleo accumbens en animales, desempeñan un papel particularmente crítico en la mediación de los efectos antipsicóticos.
Contrario a la creencia popular de que el efecto de los antipsicóticos tarda semanas en manifestarse, la evidencia sugiere que el efecto terapéutico comienza en los primeros días de tratamiento. De hecho, la mayor parte de la mejoría ocurre en las primeras dos semanas, superando la mejoría observada en cualquier período subsiguiente de dos semanas.
Sin embargo, es importante entender que una molécula orgánica simple no puede abordar directamente la compleja fenomenología de la experiencia psicótica individual. Los antipsicóticos, al disminuir la transmisión de dopamina, amortiguan la saliencia de los síntomas preocupantes. Por lo tanto, en la etapa inicial de respuesta al tratamiento, los pacientes a menudo experimentan un desapego de sus síntomas. Los delirios y las alucinaciones no desaparecen necesariamente de inmediato, sino que son relegados a un segundo plano en sus mentes; pierden su urgencia y su capacidad de dominar la conciencia del paciente. No es una "borradura" de los síntomas, sino una reducción de su impacto emocional y cognitivo.
Más Allá de los Antipsicóticos: Psicofármacos y Neurotransmisores
Los antipsicóticos son solo una clase dentro del amplio grupo de fármacos psicotrópicos. Un fármaco psicotrópico es, por definición, cualquier agente que induce cambios en la conciencia, el comportamiento, el estado de ánimo, la percepción o la sensación. Estos fármacos se utilizan para tratar una vasta gama de condiciones, desde trastornos del sueño y dolor hasta ansiedad, depresión y psicosis.
La acción de los fármacos psicotrópicos se centra en los neurotransmisores, las moléculas señalizadoras que transmiten información entre neuronas y otras células. Los psicofármacos pueden afectar a los neurotransmisores de diversas maneras: imitando sus efectos (agonistas), bloqueando su actividad (antagonistas), o alterando su almacenamiento, liberación o recaptación (transporte de vuelta a la neurona que los liberó). Algunos incluso actúan impidiendo la degradación de los neurotransmisores una vez liberados, permitiendo que permanezcan más tiempo en el espacio sináptico e interactúen con sus receptores. Neurotransmisores clave afectados por psicofármacos incluyen la dopamina, el ácido gamma-aminobutírico (GABA), la norepinefrina y la serotonina.
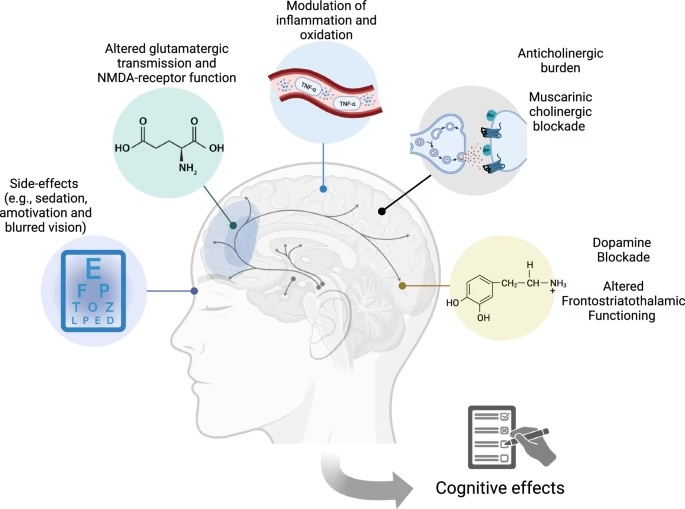
Las principales clases de psicofármacos se distinguen a menudo por los neurotransmisores que modulan:
- Agentes Antiansiedad: Muchos, como las benzodiazepinas (ej. clonazepam, diazepam), potencian los efectos del GABA, un neurotransmisor inhibitorio, resultando en un efecto calmante. Otros, como la buspirona, pueden actuar sobre los receptores de serotonina.
- Antidepresivos: Un grupo diverso (tricíclicos, IMAO, ISRS, IRN, ISRSN, atípicos) que buscan corregir desequilibrios en los neurotransmisores monoamínicos (serotonina, norepinefrina, dopamina). Inhiben la recaptación o inactivación de estos neurotransmisores, aumentando su disponibilidad y contacto prolongado con los receptores, lo que se cree fundamental para elevar el estado de ánimo.
- Antipsicóticos: El foco de nuestro artículo, se subdividen en típicos y atípicos.
- Estabilizadores del Ánimo: Actúan de diversas formas. El litio, por ejemplo, reduce la actividad excitatoria (dopamina, glutamato) y aumenta la inhibitoria (GABA). La carbamazepina, un anticonvulsivo, modula canales iónicos dependientes de voltaje (calcio, potasio, sodio).
- Estimulantes: Generalmente aumentan los niveles de neurotransmisores catecolamínicos (dopamina, epinefrina, norepinefrina), incrementando la actividad en sus receptores.
Antipsicóticos Típicos vs. Atípicos: Una Diferencia en la Acción
La distinción entre antipsicóticos típicos (o de primera generación) y atípicos (o de segunda generación) radica en sus mecanismos de acción predominantes y perfiles de efectos secundarios. Los antipsicóticos típicos, como la clorpromazina, la flufenazina y el haloperidol, funcionan principalmente bloqueando los receptores de dopamina (D2/3).
El mecanismo de acción de los antipsicóticos atípicos es menos claro y parece ser más complejo, involucrando la inhibición de una variedad de neurotransmisores, no solo dopamina, sino también acetilcolina, norepinefrina o serotonina, en diferentes combinaciones y con afinidades variables. Ejemplos de antipsicóticos atípicos incluyen aripiprazol, clozapina e iloperidona.
Aunque ambos grupos buscan tratar los síntomas de la psicosis, sus perfiles de efectos secundarios difieren. Los típicos están más asociados con efectos extrapiramidales (temblores, rigidez muscular, movimientos involuntarios), mientras que los atípicos pueden aumentar el riesgo de problemas metabólicos (diabetes, colesterol alto) y cardíacos.
| Característica | Antipsicóticos Típicos | Antipsicóticos Atípicos |
|---|---|---|
| Mecanismo Principal | Bloqueo de receptores D2/3 de Dopamina | Acción sobre múltiples neurotransmisores (Dopamina, Serotonina, etc.) |
| Ejemplos | Haloperidol, Clorpromazina | Clozapina, Aripiprazol |
| Inicio del Efecto | Temprano (días/primeras 2 semanas) | Temprano (días/primeras 2 semanas) |
| Efecto Inicial sobre Síntomas | Dampen salience, detachment | Dampen salience, detachment |
| Efectos Secundarios Comunes | Extrapiramidales | Metabólicos, cardiovasculares |
Antipsicóticos y Neuroplasticidad: Un Cambio Duradero
La idea de que los antipsicóticos simplemente bloquean receptores no explica completamente la mejoría que ocurre con el tiempo, ni la posible remisión completa de los síntomas en algunos individuos. Aquí es donde entra el concepto de neuroplasticidad. La neuroplasticidad se refiere a la capacidad del cerebro para cambiar y reorganizarse a sí mismo a lo largo de la vida, tanto a nivel estructural como funcional, en respuesta a la experiencia o a otras influencias, como los fármacos.
Existe evidencia convincente de que los fármacos antipsicóticos, en particular los típicos como el haloperidol, inducen cambios neuroplásticos en el cerebro maduro. Estos cambios han sido documentados a varios niveles:
- Cambios Anatómicos: Se han observado cambios en el volumen de regiones cerebrales específicas, así como modificaciones a nivel microscópico en la morfología (forma) y el número de células, dendritas, espinas dendríticas y sinapsis.
- Cambios Moleculares: Los estudios han mostrado que el haloperidol puede causar fosforilación de proteínas e inducir la expresión de genes específicos. Estas respuestas moleculares se observan predominantemente en el estriado y el núcleo accumbens. Los antipsicóticos atípicos parecen tener un impacto neuroplástico más sutil y distribuido.
Estos hallazgos sugieren que la capacidad de los antipsicóticos para inducir cambios anatómicos y moleculares en el cerebro podría ser relevante para sus propiedades terapéuticas. Aunque la investigación sobre la sinaptogénesis (formación de nuevas sinapsis) en el cerebro adulto es metodológicamente desafiante, la evidencia disponible apunta a que los antipsicóticos promueven la modificación y el rearreglo de las conexiones sinápticas.
La Neuroplasticidad en la Acción Antipsicótica
La aparente "demora" en la resolución completa de los síntomas, en contraste con el inicio temprano del desapego, podría estar relacionada con estos procesos neuroplásticos. Mientras que el bloqueo directo de los receptores de dopamina atenúa rápidamente la saliencia anormal, la resolución más profunda de los síntomas podría requerir la mediación de nuevos aprendizajes y cambios plásticos en las redes neuronales. Es como si el fármaco "silenciara" el ruido psicótico inicial, permitiendo luego que el cerebro se "reorganice" y aprenda a procesar la información de manera más adaptativa.
La comprensión de cómo los antipsicóticos inducen la neuroplasticidad no solo es crucial para entender su mecanismo de acción, sino que también ofrece una perspectiva renovada sobre la psicosis, viéndola quizás en parte como un trastorno de la organización sináptica. Un mejor conocimiento de los cambios sinápticos inducidos por estos fármacos podría, en el futuro, abrir nuevas vías para el descubrimiento de dianas terapéuticas y el desarrollo de medicamentos más efectivos y con menos efectos secundarios.

Preguntas Frecuentes sobre los Antipsicóticos
¿Cuándo empiezan a hacer efecto los antipsicóticos?
Aunque la mejoría completa puede llevar tiempo, los efectos iniciales, como el desapego de los síntomas, comienzan en los primeros días. La mayor mejoría se observa típicamente en las primeras dos semanas de tratamiento.
¿Los antipsicóticos "borran" los síntomas como los delirios o alucinaciones?
Inicialmente, los antipsicóticos no suelen "borrar" los síntomas, sino que reducen su intensidad y la importancia que el paciente les asigna (su saliencia). Los síntomas pueden seguir presentes, pero dejan de ser tan perturbadores o dominantes. Con el tiempo y la neuroplasticidad, en algunos casos, puede haber una resolución más completa.
¿Los antipsicóticos cambian el cerebro de forma permanente?
La evidencia sugiere que los antipsicóticos pueden inducir cambios neuroplásticos, modificando la estructura y la función cerebral, particularmente en áreas como el estriado. Estos cambios podrían ser parte del mecanismo por el cual ejercen sus efectos a largo plazo, permitiendo una reorganización neuronal.
¿Por qué hay diferentes tipos de antipsicóticos?
Existen antipsicóticos típicos y atípicos, que difieren en sus mecanismos de acción (principalmente bloqueo de D2/3 vs. acción sobre múltiples neurotransmisores) y perfiles de efectos secundarios. La elección del fármaco depende de las necesidades individuales del paciente y su tolerancia.
¿Los antipsicóticos solo afectan a la dopamina?
Los antipsicóticos típicos actúan principalmente bloqueando los receptores D2/3 de dopamina. Los antipsicóticos atípicos tienen mecanismos más complejos y pueden afectar a otros neurotransmisores como la serotonina, la norepinefrina y la acetilcolina, además de la dopamina.
En resumen, los antipsicóticos son herramientas farmacológicas poderosas que actúan modulando la transmisión de neurotransmisores, principalmente la dopamina, para reducir la saliencia anormal asociada con la psicosis. Su acción es más rápida de lo que se cree, pero la resolución completa de los síntomas a menudo implica procesos más lentos de neuroplasticidad, a través de los cuales el cerebro se reorganiza. Comprender estos mecanismos es fundamental para mejorar el tratamiento y la vida de las personas afectadas por trastornos psicóticos.
Si quieres conocer otros artículos parecidos a Antipsicóticos: Cómo Actúan en Tu Cerebro puedes visitar la categoría Neurociencia.
