Inicialmente conocido por sus efectos en el sistema respiratorio, el COVID-19, causado por el virus SARS-CoV-2, pronto reveló una faceta mucho más amplia y preocupante: su capacidad para afectar el sistema nervioso. Desde síntomas leves y persistentes hasta complicaciones graves y potencialmente mortales, el impacto neurológico del COVID-19 se ha convertido en un área crítica de investigación y atención clínica.
Aunque la infección respiratoria es la característica principal, muchos pacientes experimentan síntomas neurológicos. Uno de los más reportados es la niebla mental, que describe problemas de memoria, concentración y claridad de pensamiento, y que puede durar semanas o meses como parte del COVID prolongado. Pero este es solo uno de los muchos efectos neurológicos que se han observado.
- Síntomas Neurológicos del COVID-19
- Neurobiología del COVID-19: ¿Cómo Afecta el Virus al Sistema Nervioso?
- Síntomas Comunes vs. Complicaciones Graves
- Manejo y Desafíos Clínicos
- Efectos a Largo Plazo y Posibles Vínculos Neurodegenerativos
- Preguntas Frecuentes sobre el Impacto Neurológico del COVID-19
- ¿Cuáles son los síntomas neurológicos más comunes del COVID-19?
- ¿Puede el COVID-19 leve causar problemas neurológicos?
- ¿Cómo llega el virus SARS-CoV-2 al cerebro?
- ¿Cuáles son las complicaciones neurológicas más graves?
- ¿El COVID-19 causa o acelera el Alzheimer o el Parkinson?
- ¿Cuánto duran los síntomas neurológicos como la niebla mental?
- ¿Se puede tratar la niebla mental y otros síntomas neurológicos persistentes?
- Conclusión
Síntomas Neurológicos del COVID-19
La gama de síntomas neurológicos asociados al COVID-19 es sorprendentemente amplia y puede manifestarse tanto en la fase aguda de la infección como persistir tiempo después. El profesor Giovanni Schifitto de la Universidad de Rochester señala que estos síntomas son muy comunes.
En la fase aguda, los síntomas frecuentes incluyen la pérdida del olfato (anosmia) y la alteración o pérdida del gusto (ageusia), dolores de cabeza intensos, disfunción cognitiva (niebla mental) y, en casos más graves, accidentes cerebrovasculares. También se han reportado efectos en el sistema nervioso periférico.
Aunque las complicaciones neurológicas son más probables en personas con COVID-19 grave (estudios han encontrado que hasta el 80% de los hospitalizados experimentan síntomas neurológicos), también pueden afectar a quienes tienen síntomas leves. Ciertos factores como la edad avanzada, ser hombre, la raza blanca y tener trastornos neurológicos preexistentes se han asociado con una mayor probabilidad de desarrollar estos síntomas.
La anosmia y la ageusia son, con diferencia, los síntomas neurológicos más comunes. Se estima que hasta el 68% de las personas pueden perder el olfato y el 44% el gusto durante la infección aguda. Es importante destacar que, aunque comunes, estos síntomas no necesariamente implican que el virus haya invadido directamente el cerebro.

Complicaciones Neurológicas Graves
Más allá de los síntomas comunes, el COVID-19 puede desencadenar complicaciones neurológicas serias que requieren atención médica urgente. Estas incluyen:
- Accidente Cerebrovascular (ACV): Tanto isquémico (por coágulos) como hemorrágico. Es una de las complicaciones más temidas.
- Encefalitis y Meningitis: Inflamación del cerebro y sus membranas, respectivamente.
- Encefalopatía: Un término general para el daño cerebral que altera la función o estructura del cerebro, a menudo manifestado como confusión o estado mental alterado.
- Síndrome de Guillain-Barré (SGB): Un trastorno autoinmune raro donde el sistema inmunológico ataca los nervios periféricos, causando debilidad e incluso parálisis.
- Convulsiones: Pueden ocurrir como resultado de la inflamación, la falta de oxígeno o el daño directo al cerebro.
- Trastornos Neuromusculares: Afectando los músculos o la conexión entre nervios y músculos, como miopatías o exacerbación de condiciones preexistentes como la miastenia gravis.
- Déficits de Nervios Craneales: Afectando funciones como la visión, el movimiento facial o la deglución.
Estas complicaciones graves, aunque menos frecuentes que la pérdida de olfato o la niebla mental, han sido documentadas en pacientes con COVID-19, incluso en aquellos sin síntomas respiratorios típicos al inicio.
Neurobiología del COVID-19: ¿Cómo Afecta el Virus al Sistema Nervioso?
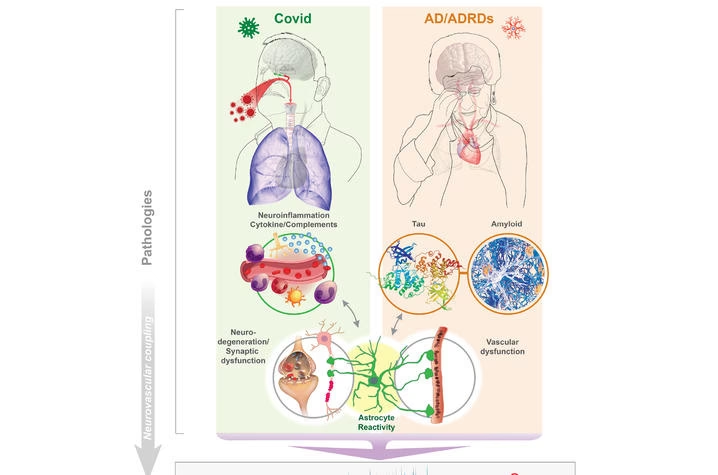
Determinar la causa exacta de los síntomas neurológicos en el COVID-19 es complejo. Podrían deberse a la acción directa del virus, a la respuesta inflamatoria descontrolada del cuerpo (tormenta de citoquinas), a problemas de coagulación sanguínea (hipercoagulabilidad) o a una combinación de estos factores.
Mecanismos Propuestos de Afección Neurológica
Se han planteado diversas rutas por las cuales el SARS-CoV-2 podría afectar el sistema nervioso:
- Invasión Viral Directa: Aunque el virus se detecta en tejido cerebral post-mortem o líquido cefalorraquídeo (LCR) en algunos casos, no está claro cuán común es o si causa la mayoría de los síntomas. El cerebro está protegido por la barrera hematoencefálica (BHE), pero los virus neurotrópicos pueden cruzarla. Las posibles rutas de entrada incluyen:
- Ruta Hematógena (a través de la sangre): El virus podría cruzar la BHE mediante transcistosis (atravesando las células endoteliales), utilizando células inmunes infectadas como "Caballo de Troya", o pasando entre células endoteliales si las uniones están dañadas por la inflamación. El virus utiliza receptores como ACE2, BSG y NRP-1, presentes en las células endoteliales y otras células cerebrales.
- Ruta Olfatoria (a través del nervio olfatorio): Los coronavirus respiratorios tienen afinidad por esta ruta. El virus podría infectar las células del epitelio olfatorio y viajar a través de las neuronas sensoriales olfatorias hasta el bulbo olfatorio en el cerebro. Esta ruta se considera probable para explicar la anosmia.
- Inflamación Sistémica y Neuroinflamación: La respuesta inmunitaria exagerada al virus puede generar una "tormenta de citoquinas" que daña los vasos sanguíneos, incluyendo los del cerebro, y causa inflamación en el tejido nervioso. Esta neuroinflamación puede contribuir a la encefalitis, encefalopatía, convulsiones y otros síntomas.
- Hipercoagulabilidad y Daño Vascular: La infección por SARS-CoV-2 puede alterar el sistema de coagulación, aumentando el riesgo de formación de coágulos sanguíneos (trombosis). Estos coágulos pueden viajar al cerebro y causar accidentes cerebrovasculares isquémicos. La inflamación también daña el endotelio (la capa interna de los vasos sanguíneos), contribuyendo a la coagulación y al riesgo de ACV. La depleción del receptor ACE2 tras la unión del virus también puede aumentar los niveles de Angiotensina II, un potente vasoconstrictor, elevando la presión arterial y el riesgo de coágulos.
- Efectos Indirectos de la Enfermedad Grave: La falta de oxígeno (hipoxia) debido a problemas respiratorios graves, las disfunciones metabólicas y el fallo multiorgánico en pacientes críticos también pueden dañar el cerebro y causar síntomas neurológicos como encefalopatía hipóxica o convulsiones.
Síntomas Comunes vs. Complicaciones Graves
La siguiente tabla resume algunas de las manifestaciones neurológicas del COVID-19:
| Tipo de Síntoma | Ejemplos Comunes | Ejemplos Graves |
|---|---|---|
| Cognitivos/Mentales | Niebla mental, dificultad de concentración, fatiga | Encefalopatía, delirio, estado mental alterado |
| Sensoriales | Pérdida de olfato (anosmia), pérdida de gusto (ageusia) | Déficits visuales, dolor neuropático |
| Motores/Musculares | Mialgia (dolor muscular) | Debilidad muscular severa, parálisis (SGB) |
| Dolor | Dolor de cabeza | Dolor neuropático severo |
| Complicaciones Vasculares | N/A | Accidente Cerebrovascular (ACV isquémico/hemorrágico) |
| Inflamación SNC | N/A | Encefalitis, Meningitis, Encefalomielitis Diseminada Aguda (ADEM) |
| Otros | Mareos | Convulsiones |
Manejo y Desafíos Clínicos
El manejo de las complicaciones neurológicas en pacientes con COVID-19 presenta desafíos. Si bien muchas condiciones como el ACV, la encefalitis o las convulsiones se tratan según los protocolos estándar, la presencia de la infección por SARS-CoV-2 añade complejidad.
Por ejemplo, el alto riesgo de trombosis en pacientes con COVID-19 ha llevado a considerar la tromboprofilaxis (prevención de coágulos) en pacientes hospitalizados, especialmente en unidades de cuidados intensivos. Se monitorean marcadores sanguíneos como el dímero D, el fibrinógeno y los tiempos de coagulación.
En el caso de las convulsiones, aunque se usan fármacos antiepilépticos habituales, es crucial estar atento a las posibles interacciones medicamentosas entre estos y los tratamientos para el COVID-19 (como algunos antivirales que afectan enzimas hepáticas clave en el metabolismo de muchos antiepilépticos).
Para el Síndrome de Guillain-Barré, el tratamiento estándar con inmunoglobulina intravenosa (IVIG) es la opción principal. En pacientes con trastornos neuromusculares preexistentes como la miastenia gravis, se recomienda continuar con la terapia inmunosupresora pero tomando precauciones adicionales, y evitar ciertos fármacos que podrían empeorar la condición.

Efectos a Largo Plazo y Posibles Vínculos Neurodegenerativos
Una de las mayores preocupaciones a largo plazo del COVID-19 es su impacto en la salud neurológica y cognitiva. La niebla mental, la fatiga persistente, los dolores de cabeza y las alteraciones del sueño son comunes en el COVID prolongado. Además, se ha observado un aumento de casos de ansiedad, depresión y trastornos obsesivo-compulsivos tras la infección.
Existe la pregunta de si la infección por SARS-CoV-2 podría aumentar el riesgo de desarrollar enfermedades neurodegenerativas a largo plazo, como la Esclerosis Múltiple (EM), la Enfermedad de Alzheimer (EA) o la Enfermedad de Parkinson (EP), o si podría acelerar su progresión en personas ya afectadas. Aunque el virus puede dañar el sistema nervioso y la inflamación es un factor clave en estas enfermedades, la evidencia actual que vincule directamente el COVID-19 con la causalidad o aceleración de la EM, EA o EP es insuficiente.
Se necesitan estudios a largo plazo para comprender completamente las secuelas neurológicas del COVID-19 y determinar si existe un vínculo real con el desarrollo futuro de trastornos neurodegenerativos. Por ahora, la atención se centra en el manejo de los síntomas agudos y persistentes y en la rehabilitación de los pacientes afectados.
Preguntas Frecuentes sobre el Impacto Neurológico del COVID-19
¿Cuáles son los síntomas neurológicos más comunes del COVID-19?
Los más comunes son la pérdida del olfato (anosmia), la pérdida o alteración del gusto (ageusia), dolores de cabeza, fatiga y problemas de concentración y memoria, a menudo descritos como "niebla mental".
¿Puede el COVID-19 leve causar problemas neurológicos?
Sí, aunque las complicaciones graves son más probables en casos severos, síntomas como la pérdida de olfato/gusto, dolores de cabeza y niebla mental pueden ocurrir incluso en personas con síntomas leves o moderados de COVID-19.
¿Cómo llega el virus SARS-CoV-2 al cerebro?
Se proponen varias rutas, incluyendo la entrada a través del nervio olfatorio y el paso a través de la barrera hematoencefálica desde el torrente sanguíneo. Sin embargo, la presencia del virus en el cerebro no siempre se confirma y los síntomas neurológicos a menudo se deben a la inflamación o problemas de coagulación inducidos por la infección.

¿Cuáles son las complicaciones neurológicas más graves?
Las complicaciones graves incluyen accidente cerebrovascular (ACV), encefalitis (inflamación del cerebro), meningitis (inflamación de las membranas cerebrales), convulsiones y el Síndrome de Guillain-Barré.
¿El COVID-19 causa o acelera el Alzheimer o el Parkinson?
Actualmente, no hay evidencia suficiente y concluyente para afirmar que el COVID-19 cause o acelere enfermedades neurodegenerativas como el Alzheimer o el Parkinson. Se necesitan investigaciones y seguimiento a largo plazo de los supervivientes para determinar si existe un vínculo.
¿Cuánto duran los síntomas neurológicos como la niebla mental?
Los síntomas como la niebla mental pueden persistir durante semanas o meses después de la infección inicial, siendo una característica común del COVID prolongado.
¿Se puede tratar la niebla mental y otros síntomas neurológicos persistentes?
El manejo del COVID prolongado y sus síntomas neurológicos persistentes a menudo implica enfoques multidisciplinarios, incluyendo rehabilitación cognitiva, terapia ocupacional y manejo sintomático. La investigación sobre tratamientos específicos está en curso.
Conclusión
El impacto neurológico del COVID-19 es una realidad compleja que abarca desde síntomas sensoriales comunes y disfunciones cognitivas persistentes hasta complicaciones graves que amenazan la vida. Comprender los mecanismos por los cuales el SARS-CoV-2 afecta el sistema nervioso (ya sea por invasión directa, inflamación o problemas vasculares) es crucial para el desarrollo de estrategias de manejo y tratamiento más efectivas. Si bien se ha avanzado mucho en la identificación de las manifestaciones neurológicas agudas, la investigación a largo plazo es fundamental para desentrañar las posibles secuelas crónicas y su relación con enfermedades neurodegenerativas. La atención continua y la investigación en el campo del "NeuroCOVID" son esenciales para abordar el impacto completo de esta pandemia en la salud cerebral global.
Si quieres conocer otros artículos parecidos a COVID-19: Impacto Neurológico puedes visitar la categoría Neurociencia.

