Durante milenios en Occidente, la neurología y la psiquiatría fueron vistas como ramas de una única disciplina médica, a menudo denominada neuropsiquiatría. Pensadores influyentes como Charcot, Freud, Jackson y Bleuler, entre muchos otros, concebían un estudio unificado del cerebro y la mente, sin importar sus intereses clínicos o de investigación específicos.
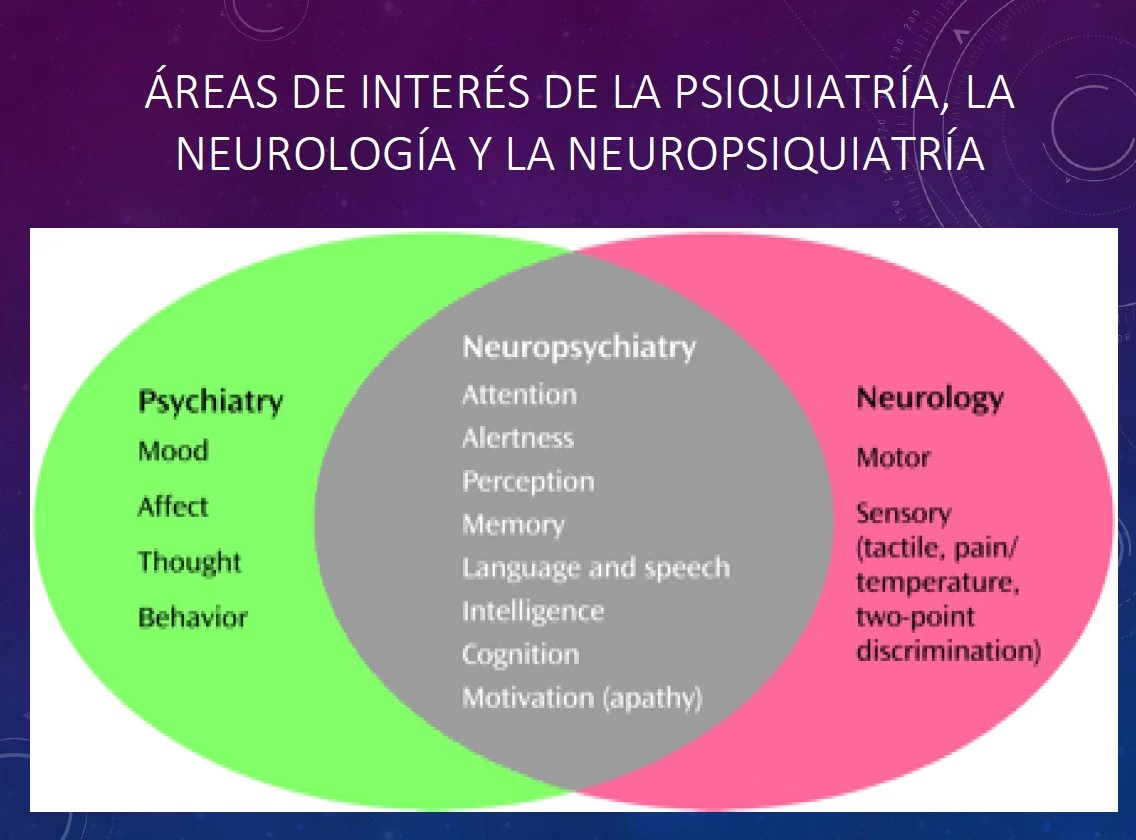
Sin embargo, a lo largo del siglo XX, surgió una clara separación a medida que cada campo tomó caminos distintos. Los neurólogos se concentraron en los trastornos cerebrales que presentaban anormalidades cognitivas y conductuales junto con signos somáticos evidentes, como el accidente cerebrovascular, la esclerosis múltiple o la enfermedad de Parkinson. Por otro lado, los psiquiatras se enfocaron en los trastornos del estado de ánimo y del pensamiento asociados con pocos o ningún signo físico detectable en un examen neurológico estándar de los sistemas motor y sensorial, incluyendo la esquizofrenia, la depresión y los trastornos de ansiedad.
Esta división llevó a teorías contradictorias sobre la etiología y patogénesis de ciertos trastornos, generando en ocasiones actitudes negativas y falta de respeto entre profesionales de ambos campos. En los centros médicos académicos, se formaron departamentos separados de neurología y psiquiatría que mostraron poco interés en colaborar en investigación, docencia o atención al paciente. Aquellos especialistas que defendían una visión más holística de estas disciplinas se vieron marginados a mediados de siglo.
- La Neurociencia Moderna Desafía la División
- Trastornos Mentales vs. Trastornos Neurológicos: Una Falsa Dicotomía
- La Distinción "Orgánico" vs. "Funcional" es Irracional
- Hacia una Clasificación Integrada de los Trastornos del Sistema Nervioso
- Comparativa: Visión Histórica vs. Actual
- Preguntas Frecuentes
La Neurociencia Moderna Desafía la División
Los recientes y vastos avances en la neurociencia han hecho que sea insostenible trazar una línea precisa entre los trastornos neurológicos y psiquiátricos. Cada vez es más evidente que la distinción tradicional es artificial y no refleja la compleja realidad de la enfermedad del cerebro y la mente.
Por ejemplo, es bien sabido que muchos pacientes con enfermedad de Parkinson o que han sufrido un accidente cerebrovascular manifiestan depresión y, en algunos casos, demencia. ¿Existe una diferencia sustancial entre una psicosis tóxica (tradicionalmente psiquiatría) y una encefalopatía metabólica con delirio (tradicionalmente neurología)? Estos ejemplos llevan años desafiando la clasificación. Pero la evidencia más reciente y dramática proviene de técnicas avanzadas de neuroimagen, como la resonancia magnética funcional (fMRI) y la tomografía por emisión de positrones (PET).
El trastorno obsesivo-compulsivo (TOC), considerado un trastorno psiquiátrico, se caracteriza por ideas, imágenes o impulsos intrusivos no deseados (obsesiones) y la necesidad de realizar actos para aliviar el malestar (compulsiones). Se ha demostrado que aumentar los niveles de serotonina cerebral puede controlar los síntomas. Además, la evidencia de una base genética en algunos pacientes, la presencia de anormalidades estructurales cerebrales detectadas por resonancia magnética en otros, y la disfunción cerebral observada mediante fMRI y PET, sugieren colectivamente que el TOC es un trastorno del cerebro.
De manera similar, la esquizofrenia, otro trastorno psiquiátrico grave, está fuertemente respaldada por evidencia de una base genética, anormalidades estructurales y función cerebral alterada. Estos hallazgos de la neurociencia apuntan claramente a que lo que antes se consideraban puramente trastornos de la mente tienen un origen o correlato significativo en la disfunción cerebral.
La evidencia que vincula la neurología y la psiquiatría a través de la neurociencia no se limita al estudio de enfermedades. Investigaciones sobre la plasticidad cerebral demuestran cómo las experiencias pueden modificar la estructura y función del cerebro. Aprender a leer en Braille, por ejemplo, puede aumentar el tamaño de la región cerebral que responde a la estimulación de las puntas de los dedos. Estudios de neuroimagen muestran que varias áreas cerebrales son más grandes en músicos adultos que en no músicos, incluyendo la corteza motora primaria, el cerebelo y el cuerpo calloso. La discontinuación de estas actividades puede incluso revertir algunas de estas conexiones neuroanatómicas funcionales. Esto subraya que el cerebro es dinámico y se moldea por la experiencia, no solo por la enfermedad "neurológica" en el sentido clásico.
Trastornos Mentales vs. Trastornos Neurológicos: Una Falsa Dicotomía
La neurociencia clínica ha dejado claro que los trastornos de la mente tienen su origen en una disfunción del cerebro. Al mismo tiempo, los trastornos neurológicos interactúan fuertemente con factores psicológicos y sociales, y a menudo causan síntomas psicológicos significativos. Sin embargo, las clasificaciones dominantes de los trastornos médicos, como la Clasificación Internacional de Enfermedades (CIE) y el Manual Diagnóstico y Estadístico (DSM), continúan trazando una distinción marcada entre los trastornos de la mente (provincia de la psiquiatría) y los trastornos del cerebro (provincia de la neurología).
Mantener esta línea de demarcación es contraproducente tanto para los médicos como para los pacientes. La evidencia acumulada sugiere la necesidad de una reevaluación radical de estos sistemas de clasificación. Proponemos que los trastornos psiquiátricos deberían ser reclasificados como trastornos del sistema nervioso (central). Este cambio actualizaría nuestro sistema de clasificación a la luz de la neurociencia contemporánea y fomentaría la integración de la psiquiatría en la corriente principal de la medicina, que es donde pertenece.
La Evidencia Biológica en Trastornos Psiquiátricos
La investigación biológica en los trastornos mentales ha sido transformada por los avances en neuroimagen estructural y funcional, neurofarmacología y meta-análisis genéticos. Estos han demostrado que las anormalidades estructurales del cerebro están presentes en condiciones como la esquizofrenia, el trastorno afectivo bipolar, el trastorno depresivo recurrente, el trastorno de estrés post-traumático y el trastorno obsesivo compulsivo.
La neuroimagen funcional ha revelado que tanto las emociones normales como las anormales tienen representaciones neurales. Los meta-análisis muestran una activación alterada en los sistemas cerebrales límbicos relacionados con la depresión y el trastorno bipolar. Incluso es posible visualizar la actividad cerebral alterada asociada con alucinaciones o con los llamados trastornos de conversión, que difiere de la activación inducida por la simulación y puede estar relacionada con circuitos emocionales dominantes.
La investigación reciente también ha comenzado a delinear la arquitectura genética de estos trastornos, implicando variantes alélicas, variantes de número de copias, interacciones gen-gen y gen-ambiente, y factores epigenéticos. Se han vinculado activaciones cerebrales específicas con variaciones genéticas. Estos hallazgos implican que nuestra taxonomía actual de los trastornos psiquiátricos requiere una revisión urgente.

Además, los fármacos psicotrópicos alteran la función y la estructura cerebral. La eficacia de los antidepresivos se correlaciona con la activación cerebral en las partes del cerebro que median el humor. Sus importantes efectos sobre la neurogénesis y la sinaptogénesis del hipocampo han sido recientemente identificados. Incluso los tratamientos no farmacológicos, como la terapia cognitivo-conductual, modulan la actividad del cerebro.
Todo este conocimiento es consistente con la idea fundamental de que la mente es indivisible del cerebro. Sin embargo, la participación del cerebro en la enfermedad psiquiátrica es totalmente compatible con las funciones vitales que desempeñan los factores psicológicos y sociales. Las fobias, por ejemplo, se desarrollan por condicionamiento; el trastorno de estrés post-traumático requiere un trauma; el desempleo es un factor de riesgo importante para la enfermedad depresiva.
Los Trastornos Neurológicos También Tienen Manifestaciones Psicológicas
A pesar de las barreras intelectuales e institucionales entre la neurología y la psiquiatría, la mayoría de los trastornos del sistema nervioso central producen síntomas tanto "neurológicos" (motores y sensoriales) como "psicológicos" (efectos cognitivos, afectivos y conductuales). Los trastornos mentales constituyen elementos principales de trastornos del sistema nervioso considerados tradicionalmente neurológicos, incluyendo la esclerosis múltiple, la enfermedad de Parkinson, la enfermedad de Huntington y el síndrome de Tourette. Aunque algunos de estos síntomas son reactivos (como la depresión que puede ocurrir en cualquier enfermedad crónica discapacitante), otros expresan directamente la fisiopatología subyacente, como la demencia subcortical en la esclerosis múltiple, la afectación de las dimensiones cognitivas y motivacionales en la enfermedad de Parkinson, o la psicosis post-ictal en la epilepsia del lóbulo temporal.
La neurociencia clínica ha demostrado que regiones del cerebro, alguna vez consideradas predominantemente “neurológicas”, como el cerebelo y los ganglios basales, también regulan el pensamiento y la emoción. La enfermedad cerebelosa, por ejemplo, puede causar problemas de memoria y planificación, así como emociones lábiles. Los síntomas cognitivos y emocionales también pueden ocurrir como resultado de la estimulación cerebral profunda en trastornos de los ganglios basales.
Los pacientes remitidos a neurólogos se beneficiarían enormemente de clínicos que puedan reconocer y manejar las manifestaciones psicológicas y los orígenes de los trastornos neurológicos y sus síntomas. El lugar de las intervenciones psicológicas y conductuales en pacientes con trastornos neurológicos está siendo cada vez más reconocido. Por lo tanto, un sistema de clasificación que establece una clara distinción entre los trastornos neurológicos y psiquiátricos es inútil.
La Distinción "Orgánico" vs. "Funcional" es Irracional
La evidencia mencionada anteriormente indica que ambos tipos de trastornos, neurológicos y psiquiátricos, deben ser considerados como trastornos del sistema nervioso. Sin embargo, nuestros sistemas actuales de clasificación, separados artificialmente, dan lugar a una aberrante doble contabilidad. Por ejemplo, en la CIE-10, la “demencia en la enfermedad de Alzheimer” se clasifica como un trastorno mental (F00), mientras que la enfermedad de Alzheimer en sí se clasifica como neurológica (G30). Los trastornos del desarrollo neurológico también disfrutan de una existencia híbrida. El síndrome de Edward (trisomía 18) se clasifica en neurología, mientras que los problemas de aprendizaje de etiología desconocida se clasifican como “retraso mental” en psiquiatría (F10-79). Otro ejemplo es el insomnio: G47.0 ofrece una clasificación neurológica de “trastornos de inicio y consolidación del sueño [insomnios]”, mientras que F51.0 lo describe como “insomnio no orgánico”.
No hay motivos claros para decidir si el insomnio es psiquiátrico o neurológico, aparte de la cuestión imponderable de si la causa es "orgánica" o "funcional". Pero esta distinción es fundamentalmente irracional. Todos somos órganos con funciones. No hay función sin órgano. La enfermedad afecta tanto a órganos como a funciones.
El requisito de que las condiciones se clasifiquen en capítulos “mentales” o “físicos” crea una dificultad particular en el contexto de los síndromes somáticos funcionales o trastornos somatomorfos, en los que a menudo se asume que los síntomas físicos tienen una explicación psicológica. Tanto los pacientes como sus médicos a menudo se sienten insatisfechos con los encuentros clínicos resultantes; esta insatisfacción proviene en parte de un sistema de diagnóstico dual que falla en categorizar adecuadamente las condiciones que caen en la brecha entre la medicina física y psicológica.
Por ejemplo, el síndrome de fatiga crónica puede ser clasificado como encefalomielitis miálgica (ME) en el capítulo de neurología (G93.3) de la CIE-10, o como neurastenia, un trastorno psiquiátrico (F48.0). Del mismo modo, la cefalea tensional es una enfermedad neurológica (G44.2), mientras que si se considera como un trastorno de dolor somatomorfo persistente (F45.4) es psiquiátrica.
Los trastornos somatomorfos (F45) son considerados como trastornos mentales en la CIE-10 y el DSM-4. Este diagnóstico requiere que el médico esté convencido de que no hay un diagnóstico médico que pueda explicar los síntomas, y que estos son el resultado de, o están relacionados principalmente con el estrés o procesos psicológicos. Pero hay fuertes razones para creer que estos trastornos tienen tanto causas físicas como psicológicas. La evidencia es creciente, por ejemplo, en los síndromes de dolor crónico, indicando que pueden ser causados por la sensibilización del sistema nervioso central (al dolor), cuyos mecanismos relacionados son independientes del humor. Al igual que en todas las condiciones, las creencias, los sentimientos y la conducta médica consiguiente son importantes en el mantenimiento de la mala salud y la discapacidad una vez que una enfermedad se ha establecido. Así, la clasificación actual es poco adecuada para los síndromes somáticos funcionales, que no son "ni exclusivamente físicos ni sólo mentales, sino ambos".
Hacia una Clasificación Integrada de los Trastornos del Sistema Nervioso
La evidencia de que los trastornos psiquiátricos están basados en el cerebro, mientras que los trastornos neurológicos (y otros desórdenes médicos) tienen aspectos psicológicos importantes, implica que la división entre medicina física y psicológica debe ser reconsiderada. Este movimiento ya está en camino dentro de la comunidad científica y clínica.
Mientras que los científicos clínicos y los profesionales están tratando de reintegrar la medicina y la psiquiatría, es inútil tener una falsa dicotomía en el corazón de nuestra clasificación de las enfermedades. Proponemos, por lo tanto, que las clasificaciones de los trastornos psiquiátricos y neurológicos deberían fusionarse como trastornos del sistema nervioso. Este cambio de la clasificación no será, en sí mismo, capaz de transformar la relación entre la psiquiatría y el resto de la medicina de la noche a la mañana, pero encarnará un cambio intelectual con consecuencias beneficiosas de gran alcance.

Beneficios de la Integración
Para la psiquiatría, la reclasificación como trastornos del sistema nervioso contribuirá a reducir la discriminación de las personas con enfermedad psiquiátrica, para el beneficio de los pacientes que ya no se considerarán como pertenecientes a “la otra mitad de la medicina”, responsables de su difícil situación, o que sean atendidos en ambientes que se considerarían inaceptables para las personas con trastornos "físicos". Una psiquiatría más medicalizada podría mejorar el actual bajo reclutamiento de profesionales hacia la profesión. La formación del personal en materia de psiquiatría y de medicina mejorará las habilidades médicas y neurológicas generales de los futuros psiquiatras y enfermeras de salud mental, ayudándoles a comprender y a gestionar la dimensión biológica de los trastornos de sus pacientes. Esto puede contribuir a reducir la brecha de mortalidad, ya que los pacientes con enfermedades mentales graves mueren por causas naturales muchos años antes que el resto de la población.
En neurología, y más en general en la medicina, la reclasificación será útil para alentar a los médicos a reconocer a la tercera parte de los pacientes que acuden a las clínicas con condiciones que tienen una explicación predominantemente psicológica, y las ramificaciones –aún más comunes– de los aspectos psicológicos de la enfermedad neurológica y médica. La rotación regular del personal subalterno a través de puestos de formación en salud mental los equipará mejor para hacer frente a los aspectos psicológicos de los trastornos médicos, que actualmente son poco reconocidos. Los pacientes subtratados se beneficiarán de una comunicación menos fragmentada y una atención más integrada.
Obstáculos y el Futuro
Nuestra propuesta encontrará varios obstáculos. En términos de la nosología, el mayor de ellos es que no existe una clasificación americana equivalente de trastornos neurológicos con la que el DSM podría ser articulado. Por lo tanto, la primera prioridad debe ser la de fusionar los capítulos mentales y del comportamiento y de neurología de la CIE-11.
También puede haber cierta reticencia entre los clínicos. No prevemos que las disciplinas de la psiquiatría y la neurología se fusionen en el corto o mediano plazo. Sus historias distintivas, culturas, habilidades y las instituciones se oponen a esto. Además de las amplias diferencias de perspectiva entre las dos especialidades, también hay diferencias sustanciales de perspectivas dentro de ellas. Sin embargo, las dos disciplinas tienen mucho que ganar de una colaboración más estrecha. El cambio en la clasificación de los trastornos ayudará a los psiquiatras y neurólogos a promover un modelo biopsicosocial de la enfermedad a fin de que los futuros médicos encuentren que no es necesario clasificar a los pacientes en categorías físicas o mentales que dificultan la evaluación y la gestión más de lo que ayudan.
Fundamentalmente, la reclasificación de las enfermedades mentales como trastornos del sistema nervioso puede chocar con la tendencia generalizada hacia un dualismo mente/cerebro. Nuestra propuesta no tiene, de hecho, el propósito de tratar de negar la importancia de la mente. Por un lado, argumentamos que los trastornos mentales son trastornos del cerebro; por otra parte, argumentamos que la mente requiere atención en todo el territorio de la medicina. Nuestra propuesta de que los trastornos psiquiátricos deben ser clasificados como trastornos del sistema nervioso central está en consonancia con la importancia vital de los factores psicosociales en todas las áreas de la medicina. Tanto la práctica clínica como la ciencia clínica tienen mucho que ganar con el desarrollo de una sola clasificación para los trastornos del sistema nervioso.
Comparativa: Visión Histórica vs. Actual
| Aspecto | Visión Histórica (Siglo XX) | Visión Actual (Neurociencia) |
|---|---|---|
| Enfoque Principal | Neurología: Trastornos con signos somáticos. Psiquiatría: Trastornos de humor/pensamiento sin signos somáticos. | Ambos campos estudian trastornos del sistema nervioso central con manifestaciones diversas. |
| Tipos de Trastornos | Neurológicos (ej: ACV, Parkinson). Mentales (ej: Esquizofrenia, Depresión). | Trastornos del Sistema Nervioso Central (CNS). Las antiguas categorías se solapan significativamente. |
| Separación Mente/Cerebro | Dualismo implícito o explícito. La mente separada o con poca conexión directa al cerebro en psiquiatría. | La mente es indisociable del cerebro. Los trastornos mentales tienen base cerebral. |
| Base de los Trastornos Mentales | Principalmente psicológicos o funcionales. | Base neurobiológica demostrada (estructural, funcional, genética, neuroquímica). |
| Síntomas en Trastornos Neurológicos | Principalmente físicos/motores/sensoriales. | Comúnmente incluyen síntomas psicológicos (depresión, demencia, psicosis). |
| Distinción Orgánico/Funcional | Central para la clasificación y la separación de campos. | Considerada irracional y obsoleta. Todos los trastornos implican órganos y funciones. |
| Colaboración Interdisciplinar | Escasa, departamentos separados. | Necesaria y creciente para una atención integral. |
Preguntas Frecuentes
- ¿Qué es la neuropsiquiatría?
Originalmente, era el término que unificaba el estudio del cerebro y la mente antes de la separación formal de la neurología y la psiquiatría en el siglo XX. Hoy día, el término a veces se usa para referirse a la superposición de los dos campos o a una subespecialidad centrada en trastornos que combinan síntomas de ambas áreas.
- ¿Por qué se separaron la neurología y la psiquiatría en el siglo XX?
Se separaron principalmente porque los neurólogos se enfocaron en trastornos cerebrales con síntomas físicos detectables, mientras que los psiquiatras se centraron en trastornos del estado de ánimo y el pensamiento que no presentaban signos físicos evidentes en el examen neurológico estándar de la época.
- ¿Los trastornos mentales son solo "psicológicos" o "funcionales"?
La neurociencia moderna proporciona una fuerte evidencia de que los trastornos mentales tienen bases biológicas significativas en el cerebro, incluyendo anormalidades estructurales, funcionales y genéticas. Si bien los factores psicológicos y sociales son cruciales, no operan de forma independiente del cerebro.
- ¿Los trastornos neurológicos pueden tener síntomas psicológicos?
Sí, es muy común. Muchos trastornos neurológicos como la enfermedad de Parkinson, la esclerosis múltiple o el accidente cerebrovascular se asocian frecuentemente con síntomas psicológicos como depresión, ansiedad, demencia o psicosis, que pueden ser una consecuencia directa de la patología cerebral subyacente o una reacción a la enfermedad.
- ¿Qué significa la distinción "orgánico" vs. "funcional" y por qué se critica?
Tradicionalmente, "orgánico" se refería a trastornos con una causa física o estructural clara en un órgano (como el cerebro en neurología), mientras que "funcional" se usaba para trastornos sin una causa física aparente y a menudo atribuidos a factores psicológicos (en psiquiatría). Se critica porque implica falsamente que los trastornos "funcionales" no tienen una base biológica y porque todos los trastornos médicos implican tanto órganos como funciones.
- ¿Se fusionarán las disciplinas de neurología y psiquiatría pronto?
Aunque la evidencia científica aboga por una visión unificada de los trastornos del sistema nervioso, la fusión completa de las disciplinas en el corto o mediano plazo es improbable debido a sus distintas historias, culturas institucionales y habilidades clínicas. Sin embargo, se espera un aumento en la colaboración y una eventual fusión de sus sistemas de clasificación.
En conclusión, los avances de la neurociencia están cerrando la brecha histórica entre la neurología y la psiquiatría, revelando que la mente y el cerebro son dos caras de la misma moneda. La distinción tradicional entre trastornos "neurológicos" y "mentales", basada en criterios a menudo obsoletos y una distinción artificial entre lo "orgánico" y lo "funcional", es cada vez menos sostenible. Una clasificación unificada de los trastornos del sistema nervioso, junto con una mayor colaboración entre disciplinas, es esencial para una comprensión científica más precisa y una atención más efectiva e integrada para los pacientes.
Si quieres conocer otros artículos parecidos a Neurociencia vs. Psiquiatría: ¿Dónde Está la Línea? puedes visitar la categoría Neurociencia.

