La capacidad de sentir y reaccionar ante estímulos dañinos es fundamental para el bienestar y la supervivencia de cualquier organismo. Sin estas capacidades, un ser vivo carecería de los medios para prevenir o minimizar el daño tisular. Dada la importancia de la sensación de dolor, no sorprende que las vías neuronales centrales y periféricas que sirven para la transmisión de información nociceptiva, así como las vías que modulan esta transmisión somatosensorial, sean esenciales para comprender esta modalidad sensorial.
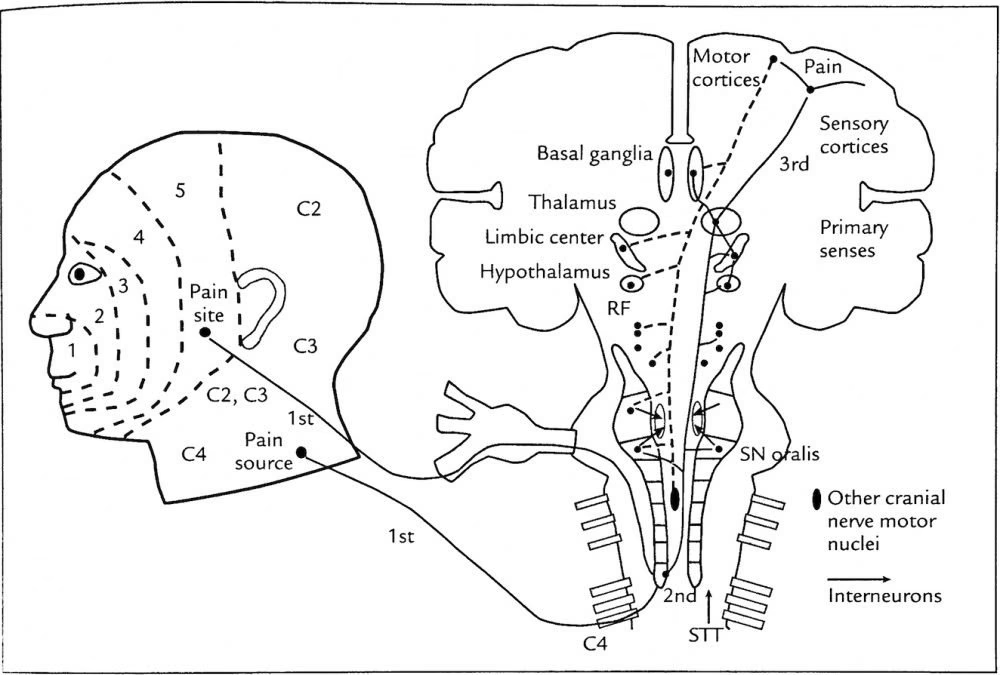
El dolor viaja a través de vías que a menudo se describen como “redundantes”, lo que garantiza que el sujeto sea informado para “Salir de esta situación de inmediato”. Comprender estas rutas es clave para descifrar cómo nuestro cuerpo nos alerta del peligro.
- Las Vías Ascendentes del Dolor
- Tipos de Dolor
- Sensibilización
- Tabla Comparativa de las Vías Ascendentes del Dolor
- Preguntas Frecuentes sobre las Vías del Dolor
- ¿Por qué el dolor es una sensación tan importante?
- ¿Cómo distingue el cerebro entre un pinchazo agudo y un dolor sordo persistente?
- ¿Qué es el tálamo y por qué es importante en la percepción del dolor?
- ¿Por qué a veces siento dolor en un lugar diferente al de la lesión?
- ¿Qué significa la sensibilización en el contexto del dolor?
- ¿Puede el cerebro crear dolor sin un estímulo físico?
- Conclusión
Las Vías Ascendentes del Dolor
Las vías ascendentes que median el dolor se componponen principalmente de tres haces o tractos diferentes en la médula espinal: el tracto neospinotalámico, el tracto paleospinotalámico y el tracto arquiespinotalámico. Las neuronas de primer orden para las tres vías se encuentran en el ganglio de la raíz dorsal (DRG). Cada tracto de dolor se origina en diferentes regiones de la médula espinal y asciende para terminar en distintas áreas del Sistema Nervioso Central (SNC).
Tracto Neospinotalámico
El tracto neospinotalámico es la vía más rápida y filogenéticamente más reciente. Tiene pocas sinapsis y constituye el clásico tracto espinotalámico lateral (LST). Las neuronas nociceptivas de primer orden (ubicadas en el DRG) establecen conexiones sinápticas con neuronas de la capa I de Rexed (zona marginal) en el asta dorsal de la médula espinal.
Los axones de las neuronas de la capa I cruzan la línea media (decusan) en la comisura blanca anterior, aproximadamente al mismo nivel en que entran en la médula, y ascienden por el cuadrante anterolateral contralateral. La mayoría de las fibras de dolor provenientes de las extremidades inferiores y el cuerpo por debajo del cuello terminan en el núcleo ventroposterolateral (VPL) y el núcleo ventroposteroinferior (VPI) del tálamo.
El tálamo actúa como una estación de relevo que envía las señales a la corteza somatosensorial primaria (SCI). Se cree que el VPL se ocupa principalmente de las funciones discriminatorias del dolor, es decir, su localización precisa y su intensidad. Desde el VPL, los axones se proyectan a la corteza somatosensorial primaria (áreas 1 y 2 de Brodmann).
Las fibras nociceptivas de primer orden de la cabeza, la cara y las estructuras intraorales tienen sus somas en el ganglio del trigémino. Las fibras trigeminales entran en el puente, descienden hasta el bulbo raquídeo y establecen conexiones sinápticas en el núcleo espinal del trigémino. Luego cruzan la línea media y ascienden como el tracto trigeminotalámico (o lemnisco trigeminal).
Las fibras A delta, responsables del dolor agudo y localizado, terminan en el tálamo ventroposteromedial (VPM), que es la parte del tálamo que recibe información sensorial de la cabeza y la cara. Las fibras C, que transmiten el dolor sordo y quemante, terminan en los núcleos parafascicular (PF) y centromediano (CM) del tálamo, que forman parte de los núcleos intralaminares (IL).
Todas las fibras neospinotalámicas que terminan en VPL y VPM están somatotópicamente organizadas, lo que significa que las neuronas mantienen un mapa espacial del cuerpo. Desde allí, envían axones que hacen sinapsis en la corteza somatosensorial primaria (SC I). Esta vía es responsable de la conciencia inmediata de una sensación dolorosa y de la conciencia de la ubicación exacta del estímulo doloroso. Es la vía del “primer dolor”, agudo y bien localizado.
Tracto Paleospinotalámico
El tracto paleospinotalámico es filogenéticamente más antiguo y más difuso que el neospinotalámico. La mayoría de las neuronas nociceptivas de primer orden (en el DRG) establecen conexiones sinápticas en la capa II de Rexed (sustancia gelatinosa) del asta dorsal. Las neuronas de segundo orden hacen sinapsis en las láminas IV-VIII.
Estas neuronas de segundo orden también reciben información de mecanorreceptores y termorreceptores, lo que las convierte en nociceptores de rango dinámico amplio (WDR) o multirreceptivos. La mayoría de sus axones cruzan la línea media y ascienden en la médula espinal, principalmente en la región anterior, por lo que a veces se le llama tracto espinotalámico anterior (AST). Sin embargo, es un tracto multisimpático y más complejo.
Estas fibras contienen varios haces que hacen sinapsis en diferentes lugares:
- Formación reticular mesencefálica (MFR) y sustancia gris periacueductal (PAG). Estas fibras también se conocen como tracto espinorreticular.
- El tectum (parte del mesencéfalo). Estas fibras se conocen como tracto espinotectal o espinomedular.
- El complejo PF-CM (núcleos intralaminares - IL) del tálamo. Estas fibras se conocen como tracto espinotalámico en este contexto particular.
Estos tres haces (espinorreticular, espinotectal y espinotalámico a los núcleos intralaminares) se conocen colectivamente como el tracto paleospinotalámico. La inervación de estos tractos es a menudo bilateral, ya que algunas de las fibras ascendentes no cruzan al lado opuesto de la médula. Desde el complejo PF y CM, estas fibras hacen sinapsis bilateralmente en la corteza somatosensorial secundaria (SC II - área 3 de Brodmann), pero también tienen amplias proyecciones a otras áreas cerebrales.
Esta vía multisimpática, que pasa por la formación reticular, también se proyecta al complejo PF-CM (IL). Existen extensas conexiones entre los núcleos intralaminares del tálamo y áreas límbicas como la corteza cingulada y la corteza insular. Se cree que estas áreas están involucradas en el procesamiento de los componentes emocionales y afectivos del dolor. La corteza insular, en particular, integra la entrada sensorial con componentes cognitivos corticales para generar la respuesta a la sensación dolorosa. Las estructuras límbicas, a su vez, se proyectan al hipotálamo e inician respuestas viscerales al dolor. Los núcleos intralaminares también se proyectan a la corteza frontal, que a su vez se proyecta a las estructuras límbicas donde se media la respuesta emocional al dolor.
El tracto paleospinotalámico es responsable del “segundo dolor”, que es un dolor más sordo, quemante, difuso y menos localizado. También está fuertemente asociado con las respuestas autonómicas y emocionales al dolor.
Tracto Arquiespinotalámico
El tracto arquiespinotalámico es un tracto multisimpático y difuso, filogenéticamente el más antiguo que transporta información nociva. Las neuronas nociceptivas de primer orden (en el DRG) establecen conexiones sinápticas en la capa II de Rexed (sustancia gelatinosa) y ascienden a las láminas IV a VII.
Desde las láminas IV a VII, las fibras ascienden y descienden en la médula espinal a través de la vía propioespinal multisimpática que rodea la sustancia gris, para hacer sinapsis con células en el área MFR-PAG (formación reticular mesencefálica y sustancia gris periacueductal). Otras vías multisimpáticas difusas ascienden a las áreas intralaminares (IL) del tálamo (es decir, el complejo PF-CM) y también envían colaterales al hipotálamo y a los núcleos del sistema límbico.
Estas fibras median reacciones viscerales, emocionales y autonómicas al dolor. Al igual que el paleospinotalámico, está más asociado con el dolor crónico, difuso y los componentes afectivos y motivacionales del dolor.
Tipos de Dolor
El dolor puede clasificarse según su origen y características:
Dolor Somático
El dolor somático se origina en tejidos somáticos como piel, músculos, articulaciones, tendones y huesos. Puede ser:
- Dolor Cutáneo o Superficial: Proviene de la piel. Generalmente tiene dos componentes: una respuesta inicial rápida (transmitida por el tracto neospinotalámico vía fibras A delta) y una respuesta posterior más lenta (transmitida por los tractos paleospinotalámico y arquiespinotalámico vía fibras C). El dolor punzante es un ejemplo del primer componente, mientras que el dolor quemante o sordo después de una lesión es un ejemplo del segundo.
- Dolor Profundo: Proviene de estructuras más profundas como articulaciones, tendones y fascia. Suele ser sordo, doloroso o quemante y a menudo se acompaña de respuestas autonómicas como sudoración, náuseas y cambios en la presión arterial y la frecuencia cardíaca. Este dolor se transmite principalmente por los tractos paleospinotalámico y arquiespinotalámico.
Dolor Visceral
Se origina en los órganos internos del cuerpo. Los nociceptores viscerales responden a estímulos mecánicos (distensión, espasmo muscular) y químicos (inflamación, isquemia). A diferencia del dolor somático, el dolor visceral es a menudo difuso, mal localizado y acompañado de síntomas autonómicos (náuseas, sudor frío, cambios en la frecuencia cardíaca y presión arterial). La información nociva visceral es transportada por aferentes viscerales, a menudo a través de nervios simpáticos, parasimpáticos y, en algunos casos, somáticos, y tiende a llegar al SNC bilateralmente.
Dolor Referido
Es la percepción de dolor en un sitio diferente al lugar real de la lesión. Es común en el dolor visceral, donde el dolor se siente en una región cutánea distante. Una explicación común es la teoría de la convergencia: las fibras nerviosas de un órgano interno convergen con fibras nerviosas de una región cutánea en las mismas neuronas del asta dorsal de la médula espinal. El cerebro, acostumbrado a recibir señales de la piel, interpreta la señal visceral como proveniente de la piel. Ejemplos clásicos incluyen el dolor del ataque cardíaco referido al brazo izquierdo o el dolor de vesícula biliar referido al hombro derecho.
Dolor Central (Síndrome de Dolor Talámico)
Este dolor se origina en lesiones dentro del SNC, como un accidente cerebrovascular que afecta el tálamo. Es un dolor persistente, a menudo quemante o punzante, que puede ocurrir en áreas donde no hay estímulo periférico. Se cree que se debe a la estimulación anormal directa de las vías nociceptivas o a la interrupción de las vías de supresión del dolor.
Dolor Neuropático
Es un dolor persistente y a menudo devastador que surge de un daño directo a los nervios periféricos o del SNC, no por la activación normal de los nociceptores. Se caracteriza por sensaciones de ardor, punzadas o descargas eléctricas. Se cree que implica cambios funcionales y estructurales (neuroplasticidad) en el SNC, llevando a hiperexcitabilidad neuronal. La sensibilización del sistema nervioso juega un papel clave.
Dolor Psicógeno o Psicosomático
Este término describe el dolor que está influenciado o exacerbado por factores psicológicos como el estrés, la ansiedad, la depresión o las experiencias pasadas. Aunque la sensación de dolor es real, no hay una causa física obvia que la explique completamente. La investigación con PET ha mostrado que las emociones pueden modular la percepción del dolor, afectando áreas cerebrales como la corteza cingulada anterior, independientemente de la intensidad de la señal sensorial inicial en la corteza somatosensorial.
Dolor Fantasma
Es la experiencia de dolor en una parte del cuerpo que ya no existe, como después de una amputación. Aunque no hay entrada sensorial desde la periferia, el paciente siente dolor en la extremidad ausente. Las causas no se comprenden completamente, pero se sugieren descargas anormales de los nervios cortados (neuromas), hiperexcitabilidad de las neuronas espinales o cambios en el tálamo y la corteza somatosensorial.
Dolor Agudo vs. Dolor Crónico
- Dolor Agudo: Es un dolor de corta duración, generalmente asociado con una lesión o estímulo específico (ej. un pinchazo). Es una señal de advertencia inmediata.
- Dolor Crónico: Es un dolor prolongado (meses o años) que persiste mucho después de que la lesión inicial ha sanado, o que está asociado con condiciones médicas a largo plazo (ej. artritis, neuropatía diabética, dolor lumbar persistente). A menudo implica sensibilización del sistema nervioso, donde las vías del dolor se vuelven hiperexcitables y responden de manera exagerada a estímulos normales o incluso sin estímulo aparente.
Sensibilización
La sensibilización es un fenómeno crucial en la comprensión del dolor crónico. Puede ser:
- Sensibilización Periférica: Ocurre en los nociceptores periféricos. Después de una estimulación nociva prolongada o repetida, los nociceptores se vuelven más sensibles a estímulos posteriores. Incluso estímulos débiles que antes no causaban dolor pueden activarlos. Esto se debe a la liberación de sustancias químicas (como sustancia P, CGRP, bradicinina, prostaglandinas) en el sitio de la lesión que modifican las propiedades de los nociceptores.
- Sensibilización Central: Ocurre en el SNC, principalmente en la médula espinal (asta dorsal) y áreas cerebrales superiores. La entrada persistente de impulsos nerviosos de los nociceptores periféricos (debido a la sensibilización periférica o una lesión continua) provoca cambios a largo plazo en la actividad de las neuronas del SNC. Las neuronas del asta dorsal se vuelven hiperexcitables, lo que significa que responden de forma exagerada a la entrada aferente y pueden generar impulsos espontáneamente. Esto implica la activación de receptores como los NMDA y cascadas de señalización intracelular. La sensibilización central contribuye significativamente a la alodinia (dolor por estímulos normalmente no dolorosos) y la hiperalgesia (respuesta exagerada a estímulos dolorosos).
Tabla Comparativa de las Vías Ascendentes del Dolor
| Vía | Origen Neurona 2º Orden | Cruzamiento (Decusación) | Destino Principal (Tálamo) | Tipo de Fibra Principal | Tipo de Dolor | Función Principal |
|---|---|---|---|---|---|---|
| Neospinotalámico | Lámina I (Zona Marginal) | A nivel de entrada | VPL/VPM (Núcleos Ventroposteriores) | A delta | Rápido, Agudo, Localizado | Localización precisa, Conciencia inmediata |
| Paleospinotalámico | Láminas II, IV-VIII (Sustancia Gelatinosa, etc.) | Principalmente a nivel de entrada (algunas ipsilaterales) | PF-CM (Núcleos Intralaminares), Formación Reticular, Tectum | C | Lento, Sordo, Quemante, Difuso | Respuestas autonómicas, Emocionales (conexiones límbicas), Componente afectivo |
| Arquiespinotalámico | Láminas II, IV-VII (Vía Propioespinal) | Multisimpático (difuso, bilateral) | PF-CM (Núcleos Intralaminares), Formación Reticular, Hipotálamo, Sistema Límbico | C | Muy Lento, Difuso | Reacciones viscerales, Emocionales y autonómicas intensas |
Preguntas Frecuentes sobre las Vías del Dolor
Aquí respondemos algunas preguntas comunes sobre cómo se transmite el dolor:
¿Por qué el dolor es una sensación tan importante?
El dolor es crucial para la supervivencia porque actúa como un sistema de alerta. Nos informa sobre posibles daños tisulares o peligros en el entorno, lo que nos permite retirar el cuerpo del estímulo nocivo y evitar lesiones mayores o la muerte. Es una señal protectora esencial.
¿Cómo distingue el cerebro entre un pinchazo agudo y un dolor sordo persistente?
El cerebro utiliza diferentes vías nerviosas para procesar estos tipos de dolor. El dolor agudo y bien localizado (como un pinchazo) es transmitido principalmente por fibras nerviosas rápidas (A delta) a través del tracto neospinotalámico, que se proyecta a áreas cerebrales que permiten una localización precisa. El dolor sordo, quemante y difuso es transmitido por fibras nerviosas más lentas (C) a través de los tractos paleospinotalámico y arquiespinotalámico, que se proyectan a áreas cerebrales más difusas y asociadas con las emociones y respuestas autonómicas.
¿Qué es el tálamo y por qué es importante en la percepción del dolor?
El tálamo es una estructura cerebral que actúa como una estación de relevo para casi toda la información sensorial que llega a la corteza cerebral, incluido el dolor. Recibe señales de la médula espinal y el tronco encefálico a través de las vías ascendentes del dolor y las retransmite a diferentes áreas de la corteza cerebral para su procesamiento final. Diferentes núcleos talámicos están involucrados en distintos aspectos del dolor (localización vs. componente emocional).
¿Por qué a veces siento dolor en un lugar diferente al de la lesión?
Esto se conoce como dolor referido. Ocurre típicamente con el dolor visceral. Se debe a que las fibras nerviosas que transportan el dolor desde los órganos internos convergen en la médula espinal con las fibras nerviosas que transportan el dolor desde ciertas áreas de la piel. El cerebro, al recibir la señal combinada, la interpreta erróneamente como proveniente del área cutánea, que es una fuente de dolor más familiar para él.
¿Qué significa la sensibilización en el contexto del dolor?
La sensibilización se refiere a un aumento en la excitabilidad de las neuronas involucradas en la transmisión del dolor. Puede ocurrir tanto en la periferia (nociceptores) como en el SNC (médula espinal, cerebro). Cuando el sistema nervioso se sensibiliza, se vuelve hipersensible al dolor. Estímulos normales pueden causar dolor (alodinia), y los estímulos dolorosos se perciben como mucho más intensos (hiperalgesia). La sensibilización es un mecanismo clave en el desarrollo y mantenimiento del dolor crónico.
¿Puede el cerebro crear dolor sin un estímulo físico?
Sí. Esto puede ocurrir en condiciones como el dolor central o el dolor fantasma. En el dolor central, una lesión en el SNC puede causar la activación anormal de las vías del dolor. En el dolor fantasma, después de una amputación, los cambios en el sistema nervioso central pueden generar la percepción de dolor en la extremidad ausente. Además, factores psicológicos pueden influir fuertemente en la percepción y la intensidad del dolor, o incluso manifestar dolor sin una causa física aparente en el dolor psicógeno.
Conclusión
Las vías del dolor son un sistema complejo y vital que protege al organismo de daños. Involucran múltiples rutas neuronales, desde los receptores especializados en la periferia (los nociceptores) hasta intrincadas redes en la médula espinal, el tronco encefálico, el tálamo y diversas áreas de la corteza somatosensorial y límbica. La redundancia en estas vías asegura que las señales de advertencia lleguen al cerebro. Comprender estas vías y los diferentes tipos de dolor, incluyendo fenómenos como el dolor referido y la sensibilización, es fundamental para el diagnóstico y tratamiento efectivo de las condiciones dolorosas, especialmente el desafiante dolor crónico.
Si quieres conocer otros artículos parecidos a Las Vías del Dolor en el Sistema Nervioso puedes visitar la categoría Neurociencia.
