La parálisis del sueño es un fenómeno intrigante y a menudo aterrador que ocurre cuando te encuentras en un estado intermedio entre el sueño y la vigilia. Durante un episodio, la persona está consciente de su entorno pero es completamente incapaz de moverse o hablar. Esta experiencia, aunque inofensiva, puede ir acompañada de sensaciones intensas y alucinaciones vívidas, generando gran temor y confusión en quienes la padecen. Comprender lo que ocurre en el cerebro durante estos momentos es clave para desmitificar esta parasomnia y aliviar la ansiedad asociada.
https://www.youtube.com/watch?v=0gcJCdgAo7VqN5tD
En esencia, la parálisis del sueño es una desconexión temporal en el funcionamiento habitual del cerebro durante las transiciones del sueño. Específicamente, está íntimamente ligada a la etapa de sueño REM (Movimiento Rápido de Ojos), que es cuando soñamos más intensamente y cuando nuestro cuerpo experimenta una parálisis natural llamada atonía muscular. Esta atonía nos impide actuar nuestros sueños, protegiéndonos de posibles lesiones. La parálisis del sueño ocurre cuando esta atonía persiste brevemente al despertar, o aparece justo antes de dormir, mientras la mente ya está o aún está consciente.
Síntomas y Sensaciones Durante un Episodio
El síntoma principal es la incapacidad de moverse o hablar al despertar o al quedarse dormido. Sin embargo, la parálisis del sueño rara vez se presenta sola. A menudo viene acompañada de una serie de sensaciones y percepciones que pueden ser muy perturbadoras.
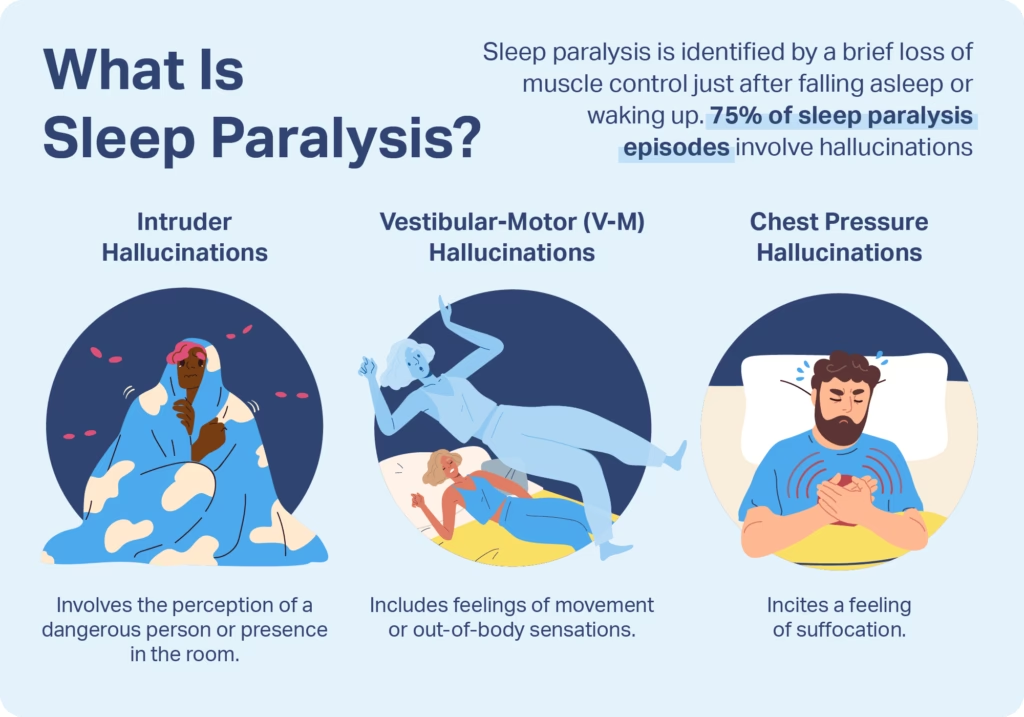
Las alucinaciones son comunes y pueden variar ampliamente. Algunas personas reportan escuchar ruidos imaginarios como zumbidos, silbidos o estática. Otras experimentan sonidos más complejos como voces, susurros o rugidos. También es frecuente sentir una presión en el pecho o un dolor intenso en la cabeza. Estas sensaciones físicas suelen estar acompañadas de emociones abrumadoras, principalmente miedo y pánico intensos.
Además de las alucinaciones auditivas y táctiles (como la presión en el pecho), las alucinaciones visuales son quizás las más conocidas y temidas. Pueden incluir la sensación de una presencia intrusa en la habitación o la visión de figuras oscuras, a menudo referidas popularmente como 'demonios de la parálisis del sueño'. También hay sensaciones cinestésicas, como sentirse arrastrado fuera de la cama, flotando, experimentando entumecimiento o vibraciones eléctricas recorriendo el cuerpo.
La sensación de asfixia es otra característica recurrente. La persona puede sentir una opresión en el pecho, dificultad para respirar y una intensa sensación de terror, como si algo o alguien estuviera sentado sobre su pecho o estrangulándola. Esta combinación de inmovilidad, sensaciones extrañas y emociones negativas contribuye a la naturaleza aterradora de la parálisis del sueño.
La Neurociencia Detrás de la Inmovilidad
Aunque la fisiopatología exacta de la parálisis del sueño no está completamente clara, las teorías actuales la sitúan como una parasomnia, un trastorno del sueño que implica eventos indeseables que ocurren durante la transición entre la vigilia y el sueño. La hipótesis principal es que se produce un solapamiento disfuncional entre las etapas de sueño REM y vigilia.
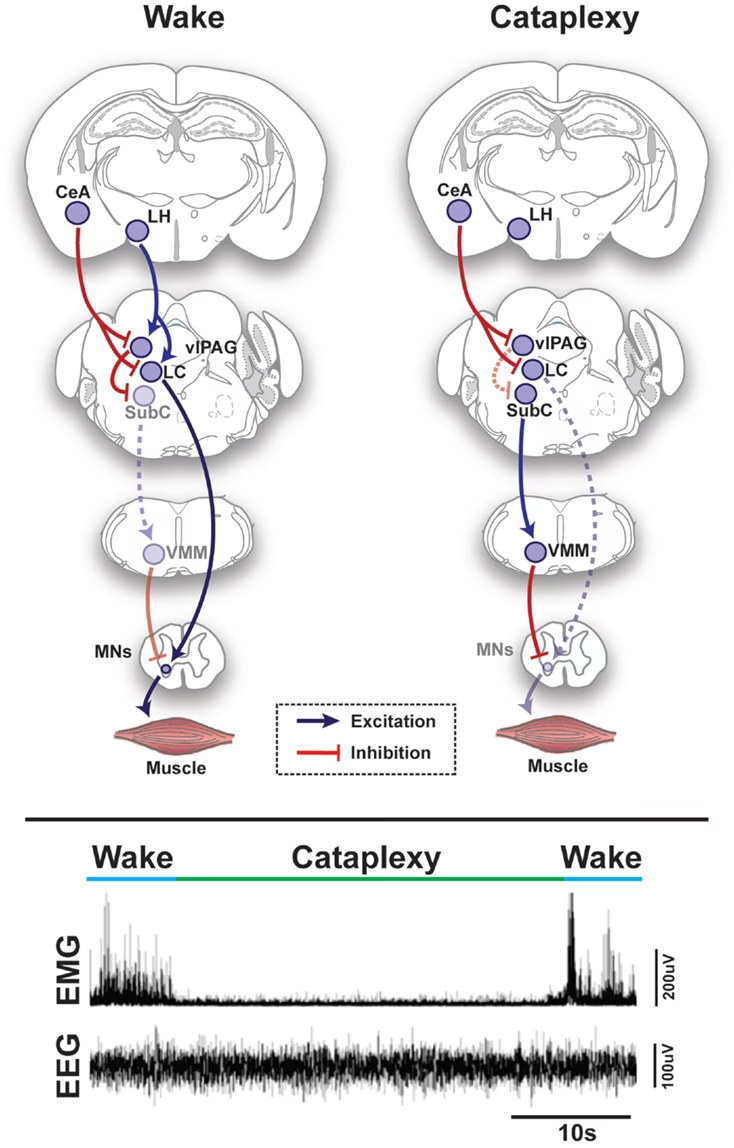
Durante el sueño REM normal, el cerebro está muy activo, casi como si estuviera despierto, pero el cuerpo está paralizado. Esta parálisis es el resultado de la actividad de circuitos neuronales específicos. Se cree que el núcleo subcoeruleus (SubC) en el tronco encefálico, rico en neuronas glutamatérgicas, juega un papel central. Estas neuronas activan otras neuronas en la médula ventral medial (VMM) y la médula espinal, que a su vez liberan neurotransmisores inhibidores como GABA y glicina. Estos neurotransmisores actúan sobre las motoneuronas esqueléticas, impidiendo que envíen señales a los músculos, lo que resulta en la atonía muscular característica del REM.
En la parálisis del sueño, se postula que este mecanismo de atonía muscular propio del sueño REM se activa o persiste mientras la persona ya ha recuperado (o no ha perdido completamente) la conciencia propia de la vigilia. Es como si el cerebro se despertara pero el interruptor de la parálisis corporal aún estuviera 'encendido'.
Estudios han observado que las personas con parálisis del sueño a menudo tienen patrones de sueño fragmentado o alterado, lo que podría predisponer a este solapamiento de estados. La desregulación en las poblaciones neuronales que regulan el ciclo sueño-vigilia, como las colinérgicas ('encendidas' durante el sueño) y las serotoninérgicas ('apagadas' durante el sueño y 'encendidas' en vigilia), también podría contribuir. Si las neuronas que promueven la vigilia y la movilidad no pueden superar la señal de las neuronas que mantienen el cerebro en estado de sueño REM (y por tanto, el cuerpo paralizado), el resultado es la parálisis mientras se está consciente.
¿Por Qué las Alucinaciones son Tan Reales?
Las alucinaciones que acompañan la parálisis del sueño son un componente clave de la experiencia aterradora. Existen varias teorías neurológicas para explicarlas.
Una hipótesis sugiere que la desorientación vestíbulo-motora, que puede generar sensaciones de flotación o experiencias extracorporales, podría surgir de una actividad anómala en los núcleos vestibulares del cerebro, que están relacionados con la orientación espacial y el movimiento ocular durante el REM.
Las alucinaciones de intrusos o presencias amenazantes se relacionan con la activación del sistema de vigilancia activado por amenaza en el cerebro, localizado en el mesencéfalo. Al despertar paralizado y sentirse vulnerable, el cerebro puede interpretar esta indefensión como una situación de peligro inminente. Esta hipervigilancia intensifica la respuesta al miedo y puede generar estímulos endógenos (creados por el propio cerebro) que se perciben como una amenaza externa, como una figura oscura o una presencia.
La sensación de asfixia y presión en el pecho también podría explicarse por una combinación de este sistema de vigilancia y la parálisis muscular. Durante el sueño REM, la respiración tiende a ser superficial y rápida. Si la parálisis impide el control voluntario de la respiración al despertar, la persona intenta respirar profundamente y se encuentra con resistencia. El sistema de vigilancia activado por amenaza puede interpretar esta dificultad para respirar como si algo estuviera oprimiendo el pecho, generando la alucinación de un íncubo o una entidad que causa asfixia. Esta sensación de atrapamiento y la lucha por respirar crean un círculo vicioso de miedo y pánico.
Factores de Riesgo y Causas Potenciales
Aunque la parálisis del sueño puede ocurrirle a cualquiera, ciertos factores aumentan la probabilidad de experimentarla:
- Privación del sueño: Dormir muy poco es un desencadenante común.
- Horarios de sueño irregulares: Los turnos de trabajo, el jet lag o los patrones de sueño inconsistentes alteran el ciclo natural.
- Estrés y fatiga física: Tanto el estrés mental como el agotamiento físico pueden perturbar el sueño.
- Posición al dormir: Dormir boca arriba (posición supina) se asocia con una mayor incidencia de parálisis del sueño. Se cree que en esta posición, las vías respiratorias pueden colapsar ligeramente, y la presión sobre los pulmones puede generar microdespertares que facilitan el solapamiento de estados.
- Genética: Existe evidencia de un componente hereditario. Estudios en gemelos han mostrado una alta concurrencia de parálisis del sueño en gemelos idénticos.
- Otros trastornos del sueño: La parálisis del sueño es un síntoma común en la narcolepsia, un trastorno neurológico crónico que afecta el control del ciclo sueño-vigilia.
La comprensión de estos factores puede ayudar a tomar medidas preventivas.
Diagnóstico y Diferenciación
El diagnóstico de la parálisis del sueño se basa principalmente en la entrevista clínica. El médico preguntará sobre los síntomas, su frecuencia, duración y si ocurren al quedarse dormido (hipnagógica) o al despertar (hipnopómpica). Es crucial descartar otras condiciones médicas o trastornos del sueño que podrían causar síntomas similares.
Cuando los episodios ocurren de forma aislada y no están asociados con otra condición subyacente como la narcolepsia o el uso de sustancias, se denomina "parálisis del sueño aislada" (PSA). Si los episodios son frecuentes y causan angustia significativa o interferencia en la vida diaria, se clasifica como "parálisis del sueño aislada recurrente" (PSAR).
Diferenciar la parálisis del sueño de otras condiciones puede ser un desafío. Por ejemplo, la cataplejía, un síntoma de la narcolepsia, también implica una pérdida repentina del tono muscular, pero generalmente es desencadenada por emociones fuertes y ocurre durante la vigilia completa, no en la transición al sueño.
Otras condiciones a considerar en el diagnóstico diferencial incluyen:
- Síndrome de la cabeza explosiva: Implica alucinaciones auditivas fuertes y repentinas al quedarse dormido o despertar, pero sin parálisis.
- Trastorno de pesadillas: También basado en el sueño REM, pero implica experiencias oníricas aterradoras durante el sueño, no la incapacidad de moverse al estar semi-consciente.
- Terrores nocturnos: No están basados en el sueño REM, ocurren en el sueño de ondas lentas, implican gritos y pánico extremo, pero la persona no está consciente de su entorno y no recuerda la experiencia.
- Ataques de pánico nocturnos: Implican miedo y angustia aguda, pero carecen de la parálisis y la imaginería onírica propia de la parálisis del sueño.
- Trastorno de estrés postraumático (TEPT): Puede incluir imágenes aterradoras y ansiedad, pero no se limita a las transiciones sueño-vigilia.
Prevención y Tratamiento
La forma más segura y efectiva de manejar la parálisis del sueño es adoptar hábitos de sueño saludables. Mejorar la higiene del sueño es fundamental:
- Mantener un horario de sueño regular, acostándose y levantándose a la misma hora todos los días, incluso los fines de semana.
- Asegurar un ambiente de sueño adecuado: oscuro, silencioso y fresco.
- Evitar el consumo de cafeína, alcohol y nicotina, especialmente antes de acostarse.
- Evitar comidas pesadas o ejercicio intenso cerca de la hora de dormir.
- Crear una rutina relajante antes de acostarse (baño tibio, lectura, meditación).
- Evitar dormir boca arriba si se sospecha que es un desencadenante. Intentar dormir de lado.
- Manejar el estrés a través de técnicas de relajación o mindfulness.
Si los síntomas persisten o son severos, se debe consultar a un médico especialista en sueño. En casos asociados con narcolepsia, el tratamiento de esta condición subyacente es clave. Para casos recurrentes y angustiantes de parálisis del sueño aislada, se pueden considerar tratamientos adicionales.
La educación sobre la naturaleza de la parálisis del sueño (explicar que es inofensiva y está relacionada con el sueño REM) puede reducir significativamente el miedo y la ansiedad asociados. Algunas terapias psicológicas, como la terapia cognitivo-conductual para la parálisis del sueño aislada (TCC-PSI), se han desarrollado para ayudar a los pacientes a reestructurar pensamientos catastróficos sobre los episodios y desarrollar técnicas para interrumpirlos o manejarlos.
En casos muy severos y recurrentes que no responden a otras medidas, los médicos pueden considerar el uso de medicamentos como los antidepresivos tricíclicos o los inhibidores selectivos de la recaptación de serotonina (ISRS). Se cree que estos medicamentos pueden suprimir el sueño REM. Sin embargo, no hay un fármaco que garantice la interrupción completa de los episodios en todos los casos.
Epidemiología: ¿Quién la Experimenta?
La parálisis del sueño es un fenómeno relativamente común. Se estima que aproximadamente el 8% de la población general experimenta al menos un episodio en su vida. Las tasas son más altas en estudiantes (alrededor del 28%) y pacientes psiquiátricos (alrededor del 32%), posiblemente debido a mayores niveles de estrés, patrones de sueño irregulares o condiciones subyacentes.
La parálisis del sueño afecta por igual a hombres y mujeres. Aunque puede ocurrir a cualquier edad, es más común que las personas experimenten su primer episodio o desarrollen parálisis del sueño aislada recurrente entre los 25 y 44 años.
Para la mayoría de las personas, los episodios son esporádicos, ocurriendo quizás una vez al mes o al año. Solo un pequeño porcentaje (alrededor del 3% de aquellos sin un trastorno neuromuscular asociado) experimenta episodios casi todas las noches.
La fuerte asociación con la narcolepsia es importante: entre el 30% y el 50% de las personas con narcolepsia experimentan parálisis del sueño como un síntoma auxiliar.
Preguntas Frecuentes
¿Es peligrosa la parálisis del sueño?
No, la parálisis del sueño en sí misma no es peligrosa ni causa daño físico permanente. Aunque la experiencia puede ser aterradora y generar pánico, el cuerpo eventualmente recupera su movilidad. El principal 'peligro' reside en la angustia psicológica que puede causar.
¿Puedo morir durante la parálisis del sueño?
No. Aunque la sensación de asfixia es común, la parálisis no afecta los músculos vitales como el diafragma, que controla la respiración. Tu respiración continúa automáticamente durante un episodio.
¿Son reales las figuras que veo o las presencias que siento?
No, son alucinaciones, percepciones que ocurren en ausencia de un estímulo externo real. Son creaciones del cerebro, posiblemente relacionadas con el solapamiento de estados de sueño y vigilia y la activación de sistemas de alerta.
¿La parálisis del sueño es un signo de enfermedad mental?
No necesariamente. Aunque puede tener una mayor prevalencia en personas con ciertas condiciones psiquiátricas (posiblemente debido a factores como el estrés o la medicación que afectan el sueño), la parálisis del sueño aislada no es un trastorno mental en sí mismo. Es una parasomnia, un fenómeno relacionado con el funcionamiento del sueño.
¿Qué debo hacer si tengo un episodio?
Intentar mantener la calma puede ayudar a acortar el episodio. Enfócate en intentar mover un dedo o un músculo pequeño, como los ojos, lo cual a menudo es posible. Evita luchar o entrar en pánico, ya que esto puede intensificar el miedo y las alucinaciones. Recuerda que es temporal y pasará.
¿Puede la parálisis del sueño estar relacionada con experiencias espirituales o sobrenaturales?
Históricamente, la parálisis del sueño ha sido interpretada culturalmente de diversas maneras, a menudo asociándola con seres sobrenaturales, espíritus o demonios (como el íncubo o súcubo). Sin embargo, desde una perspectiva neurocientífica, es un fenómeno fisiológico explicado por la actividad cerebral durante las transiciones del sueño.
¿Cuándo debo buscar ayuda médica?
Si los episodios son muy frecuentes (varias veces al mes o semana), te causan gran angustia, te impiden descansar adecuadamente o si experimentas somnolencia excesiva durante el día (lo cual podría ser un signo de narcolepsia u otro trastorno del sueño), es recomendable consultar a un médico o especialista en sueño.
Conclusión
La parálisis del sueño es un fascinante ejemplo de cómo el cerebro puede, en raras ocasiones, quedarse 'atascado' entre estados de conciencia. La inmovilidad es el resultado de la persistencia de la atonía muscular propia del sueño REM, mediada por neurotransmisores como GABA y glicina. Las aterradoras alucinaciones que a menudo la acompañan parecen surgir de la interacción compleja entre la actividad cerebral residual del sueño REM y la activación de sistemas de alerta y vigilancia ante la sensación de vulnerabilidad. Aunque la experiencia es desagradable, es importante recordar que es un fenómeno benigno y temporal. Adoptar hábitos de sueño saludables y comprender su base neurocientífica son los pasos más efectivos para manejar y reducir la incidencia de la parálisis del sueño, permitiéndonos descansar sin el miedo a ser prisioneros en nuestro propio cuerpo al despertar.
Si quieres conocer otros artículos parecidos a ¿Qué Pasa en Tu Cerebro Durante la Parálisis? puedes visitar la categoría Neurociencia.
