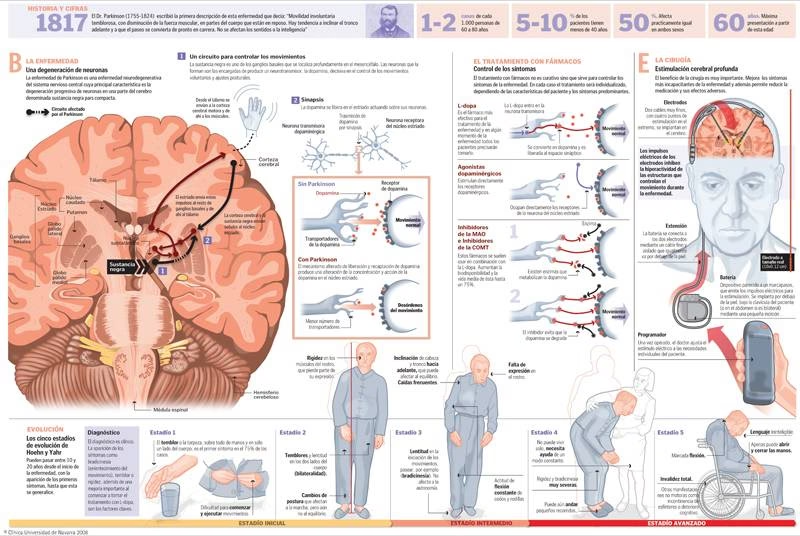
La enfermedad de Parkinson es un trastorno neurodegenerativo progresivo que afecta principalmente al sistema nervioso, controlando funciones vitales como el movimiento. Es el trastorno del movimiento más común, impactando a aproximadamente el 1 por ciento de la población general en Estados Unidos. Su aparición es gradual, con síntomas iniciales a menudo sutiles que empeoran con el tiempo. A nivel cerebral, la enfermedad se caracteriza por la pérdida de neuronas en una región específica llamada la sustancia negra, fundamental para la producción de un neurotransmisor clave: la dopamina. Esta deficiencia de dopamina conduce a una actividad cerebral irregular que desencadena los problemas motores característicos del Parkinson, así como otros síntomas no motores. Además de la pérdida neuronal, una marca patológica distintiva es la presencia de acumulaciones anormales de proteínas dentro de las neuronas afectadas, conocidas como cuerpos de Lewy.
Entender la compleja neurobiología detrás de esta enfermedad es crucial para el desarrollo de tratamientos efectivos. La investigación se centra en desentrañar los mecanismos celulares y moleculares que subyacen a la degeneración neuronal y la formación de estos cuerpos de Lewy, buscando identificar objetivos terapéuticos para frenar o revertir su progresión.
Síntomas de la Enfermedad de Parkinson
Los síntomas de la enfermedad de Parkinson varían considerablemente entre individuos y su gravedad aumenta a medida que la enfermedad progresa. Los síntomas tempranos pueden ser tan leves que pasan desapercibidos. Típicamente, los síntomas comienzan en un lado del cuerpo y eventualmente afectan a ambos, aunque suelen ser más pronunciados en el lado inicial.
Los síntomas motores principales, resultado directo de la deficiencia de dopamina, incluyen:
- Temblor: Un temblor rítmico que a menudo comienza en una mano o dedos, a veces descrito como 'temblor de rodamiento de la píldora'. Este temblor suele ser más notorio en reposo y bajo estrés, disminuyendo durante el movimiento o la realización de tareas.
- Retraso o lentitud de movimiento (Bradicinesia): La bradicinesia es un síntoma cardinal. Hace que las tareas simples de la vida diaria, como levantarse de una silla, vestirse o ducharse, se vuelvan difíciles y requieran más tiempo. La expresión facial puede volverse reducida ('cara de máscara') y el parpadeo puede disminuir.
- Rigidez muscular: Los músculos pueden sentirse tensos y rígidos en cualquier parte del cuerpo, a menudo causando dolor y limitando el rango de movimiento. Los movimientos de los brazos al caminar pueden volverse cortos y bruscos.
- Postura y equilibrio deficientes: La enfermedad puede llevar a una postura encorvada y problemas significativos con el equilibrio, aumentando el riesgo de caídas.
- Pérdida de movimientos automáticos: Se refiere a la disminución de acciones que normalmente se realizan sin pensar, como parpadear, sonreír o el balanceo natural de los brazos al caminar.
- Cambios en el habla: El habla puede volverse monótona, rápida, muy baja o incomprensible. Puede haber dudar antes de hablar.
- Cambios en la escritura (Micrografía): La escritura tiende a volverse más pequeña y apretada.
Además de los síntomas motores, el Parkinson presenta una amplia gama de síntomas no motores que pueden impactar significativamente la calidad de vida, incluso en etapas tempranas. Estos incluyen:
- Depresión y ansiedad
- Estreñimiento
- Problemas para dormir, incluyendo el trastorno de conducta del sueño REM (actuar físicamente los sueños) y somnolencia diurna excesiva.
- Problemas de vejiga, como urgencia urinaria.
- Cambios en la presión arterial, que pueden causar mareos o desmayos al ponerse de pie (hipotensión ortostática).
- Pérdida o disminución del sentido del olfato.
- Cansancio y fatiga.
- Dolor o calambres musculares y articulares.
- Problemas cognitivos, incluyendo dificultad para pensar con claridad, problemas de memoria y razonamiento, que en etapas avanzadas pueden derivar en demencia.
- Disminución del deseo o función sexual.
- Dificultad para masticar y tragar (disfagia), especialmente en etapas avanzadas.
Tabla Comparativa: Síntomas Motores y No Motores
| Síntomas Motores | Síntomas No Motores |
|---|---|
| Temblor en reposo | Depresión y ansiedad |
| Bradicinesia (lentitud de movimiento) | Estreñimiento |
| Rigidez muscular | Problemas de sueño (insomnio, trastorno de conducta REM) |
| Problemas de postura y equilibrio | Dificultad para oler (hiposmia/anosmia) |
| Pérdida de movimientos automáticos (parpadeo, balanceo de brazos) | Fatiga y cansancio |
| Cambios en el habla (monótona, rápida, baja) | Dolor y calambres |
| Micrografía (escritura pequeña) | Problemas de vejiga (urgencia) |
| Dificultad para masticar y tragar (disfagia) | Cambios en la presión arterial (hipotensión ortostática) |
| Problemas cognitivos y demencia | |
| Cambios en la función sexual |
¿Qué Causa el Parkinson?
La causa exacta de la enfermedad de Parkinson sigue siendo desconocida en la mayoría de los casos, que se consideran esporádicos (90-95%). Se cree que es el resultado de una compleja interacción entre factores genéticos y ambientales. Lo que sí se sabe es que la enfermedad implica la degeneración progresiva y muerte de neuronas, especialmente aquellas que producen dopamina en la sustancia negra. La pérdida de estas neuronas interrumpe las vías de señalización en el cerebro que controlan el movimiento.
Además de la dopamina, las personas con Parkinson también experimentan una pérdida del neurotransmisor norepinefrina, que regula funciones corporales como la presión arterial, lo que contribuye a algunos de los síntomas no motores.
Aunque la mayoría de los casos son esporádicos, un pequeño porcentaje (5-10%) se relaciona con mutaciones en genes específicos. La presencia de ciertos cambios genéticos aumenta el riesgo, especialmente si hay varios miembros de la familia afectados, pero estos casos hereditarios son menos comunes.
Los factores ambientales también se investigan como posibles contribuyentes. La exposición a ciertas toxinas, como el MPTP (una sustancia adictiva encontrada en drogas sintéticas) o ciertos pesticidas y el agua de pozo, se ha asociado con un mayor riesgo. Sin embargo, no se ha identificado un único factor ambiental que cause la enfermedad de manera concluyente.
El Papel de la Alfa-Sinucleína y los Cuerpos de Lewy
Uno de los hallazgos patológicos más consistentes en el cerebro de las personas con Parkinson es la presencia de cuerpos de Lewy. Estas son inclusiones o agrupaciones anormales de proteínas que se forman dentro de las neuronas afectadas. Los investigadores creen que la formación y acumulación de estos cuerpos de Lewy desempeñan un papel central en la muerte neuronal característica de la enfermedad.
El componente principal de los cuerpos de Lewy es una proteína llamada alfa-sinucleína. La alfa-sinucleína es una proteína pequeña que se encuentra naturalmente en las neuronas, particularmente en las terminales presinápticas donde se liberan los neurotransmisores. En el Parkinson, la alfa-sinucleína se pliega incorrectamente y se agrega, formando estas masas insolubles que las células tienen dificultades para eliminar. Esta acumulación tóxica interrumpe las funciones celulares normales y contribuye al proceso neurodegenerativo.
El gen de la alfa-sinucleína fue el primer gen vinculado genéticamente al Parkinson, lo que subraya la importancia de esta proteína en la patología de la enfermedad. La investigación se centra activamente en comprender por qué la alfa-sinucleína se agrega, cómo se propaga entre las neuronas y cómo eliminar o prevenir la formación de estos agregados.
Otros cambios observados en el cerebro con Parkinson incluyen alteraciones en las mitocondrias, los compartimentos celulares encargados de generar energía. Las disfunciones mitocondriales pueden dañar las células y se han encontrado en las neuronas afectadas por la enfermedad.
Modelos de Investigación en Neurociencia
Para avanzar en la comprensión del Parkinson y desarrollar terapias, los científicos utilizan diversos modelos experimentales. Estos modelos permiten estudiar los mecanismos de la enfermedad y probar posibles intervenciones en un entorno controlado. Entre las herramientas utilizadas se encuentran:
- Modelos animales: Especialmente roedores, en los que se busca replicar aspectos de la enfermedad. Los laboratorios, como el de la Dra. Pamela J. McLean, utilizan vectores virales para introducir genes (como el de la alfa-sinucleína) y modelar enfermedades neurodegenerativas. Los modelos de ratón son herramientas poderosas para estudiar la agregación de proteínas y explorar formas de eliminar la proteína anormal y proteger las células.
- Modelos celulares: Se utilizan cultivos celulares para estudiar procesos específicos a nivel molecular y celular. Un avance significativo es el uso de células madre pluripotentes inducidas (iPSC) derivadas de pacientes. Estas células pueden diferenciarse en neuronas dopaminérgicas (las que se pierden en el Parkinson), creando un modelo de la enfermedad 'en una placa de cultivo' que permite estudiar los mecanismos subyacentes en células humanas y avanzar en el descubrimiento de fármacos.
Estos modelos son fundamentales para investigar cómo la alfa-sinucleína se agrega y acumula en las células, identificar los factores que promueven o impiden este proceso, y evaluar la eficacia de compuestos que podrían prevenir la agregación o ayudar a eliminar las proteínas tóxicas. El objetivo último es traducir los hallazgos de la investigación básica en nuevas terapias que modifiquen el curso de la enfermedad y mejoren la vida de quienes la padecen.
Factores de Riesgo y Complicaciones
Aunque la causa exacta sigue siendo esquiva, se han identificado ciertos factores que aumentan la probabilidad de desarrollar la enfermedad de Parkinson:
- Edad: El riesgo aumenta significativamente con la edad. La mayoría de los casos comienzan alrededor de los 60 años, aunque puede aparecer en adultos más jóvenes (enfermedad de Parkinson de inicio temprano, antes de los 50).
- Genética: Tener familiares de primer grado (padres, hermanos) con Parkinson aumenta ligeramente el riesgo, aunque este riesgo es bajo a menos que haya una historia familiar muy fuerte o se herede una mutación genética específica conocida.
- Sexo: Los hombres tienen una mayor probabilidad de desarrollar Parkinson que las mujeres.
- Exposición a toxinas: La exposición crónica a ciertos herbicidas y pesticidas se ha asociado con un riesgo ligeramente mayor.
Las personas con Parkinson pueden experimentar diversas complicaciones que, si bien no son síntomas primarios del movimiento, impactan significativamente su bienestar y pueden requerir tratamiento específico. Ya mencionadas en la sección de síntomas no motores, es importante reiterar que estas complicaciones suelen aparecer o agravarse en etapas más avanzadas de la enfermedad:
- Problemas cognitivos, que pueden progresar a demencia.
- Trastornos del estado de ánimo como depresión y ansiedad.
- Dificultades para tragar (disfagia), que aumentan el riesgo de aspiración.
- Trastornos del sueño, incluyendo insomnio, somnolencia diurna y actuar los sueños.
- Problemas gastrointestinales como estreñimiento.
- Problemas de control de la vejiga.
- Fluctuaciones de la presión arterial.
- Fatiga.
- Dolor.
La Progresión de la Enfermedad: Fases
La enfermedad de Parkinson es progresiva, lo que significa que los síntomas empeoran con el tiempo. La velocidad y la forma en que progresa varían enormemente entre individuos. Generalmente, se describe la evolución a través de cinco fases:
Fase 1: Inicio Temprano
En esta fase, los síntomas son muy leves y a menudo pasan desapercibidos o se atribuyen a la vejez normal. Pueden incluir temblores leves, rigidez o lentitud en un solo lado del cuerpo. Los cambios son sutiles y no afectan significativamente la vida diaria. Puede haber cambios en la postura o expresión facial que notan más los allegados.
Fase 2: Progresión Moderada
Los síntomas se vuelven más notorios y comienzan a afectar ambos lados del cuerpo. El temblor, la rigidez y la bradicinesia son más evidentes. Pueden aparecer problemas de postura y dificultades para caminar. Aunque la persona aún puede vivir sola, las actividades cotidianas se vuelven más difíciles. El habla puede empezar a verse afectada.
Fase 3: Etapa Intermedia
Esta fase marca un punto de inflexión. Se mantienen los síntomas anteriores, pero la pérdida de equilibrio se vuelve un problema significativo. La lentitud de movimiento se agrava y las caídas se vuelven más frecuentes. Aunque la persona todavía puede caminar, la independencia disminuye considerablemente y la calidad de vida se ve más afectada.
Fase 4: Discapacidad Significativa
En esta etapa, los síntomas son graves y limitantes. La rigidez y la bradicinesia dificultan enormemente el movimiento. La persona necesita ayuda para caminar, a menudo utilizando un andador. La independencia se reduce drásticamente y, por lo general, la persona ya no puede vivir sola, necesitando asistencia considerable para las actividades diarias.
Fase 5: Etapa Avanzada
Es la fase más severa de la enfermedad. La rigidez muscular en las piernas es tan intensa que la persona no puede caminar ni ponerse de pie. Requiere una silla de ruedas y asistencia constante (24 horas al día) para todas las necesidades, incluyendo levantarse. En esta fase avanzada, es común que aparezcan complicaciones no motoras graves, como confusión, alucinaciones, delirios y demencia. La disfagia (dificultad para tragar) también es frecuente y peligrosa.
Parkinson y Esperanza de Vida
La enfermedad de Parkinson es una afección crónica, no una enfermedad mortal en sí misma. Gracias a los avances en el tratamiento que ayudan a controlar los síntomas y mejorar la calidad de vida, muchas personas con Parkinson pueden vivir una vida relativamente larga después del diagnóstico. Se estima que la esperanza de vida desde el momento del diagnóstico puede estar entre 15 y 25 años, o incluso más, dependiendo de la persona y de la aparición de complicaciones.
Sin embargo, en las etapas avanzadas de la enfermedad, ciertas complicaciones pueden impactar negativamente la esperanza de vida. Estas complicaciones, más que el Parkinson directamente, son las que a menudo llevan a un peor pronóstico. Las principales complicaciones que pueden aumentar la mortalidad incluyen:
- Disfagia severa: La dificultad para tragar puede llevar a la aspiración de alimentos o líquidos hacia los pulmones, causando neumonía por aspiración, que es una causa común de muerte en el Parkinson avanzado.
- Demencia: La demencia asociada al Parkinson, especialmente si se desarrolla temprano, puede reducir la supervivencia.
- Caídas frecuentes: Las caídas, particularmente en personas mayores, pueden resultar en fracturas graves que conllevan riesgos para la salud.
Es importante destacar que, aunque estas complicaciones existen, no todas las personas con Parkinson las desarrollan. La atención médica especializada, el manejo proactivo de los síntomas y las complicaciones, y el apoyo adecuado pueden ayudar a mitigar estos riesgos y mejorar la calidad de vida a lo largo de la enfermedad. En el caso del Parkinson de inicio temprano, la progresión suele ser más lenta y la esperanza de vida puede ser aún mayor, ya que los pacientes tienden a responder mejor a los tratamientos y a tener menos problemas de salud generales al inicio.
Investigación y Futuro
Aunque actualmente no existe una cura para la enfermedad de Parkinson, la investigación en neurociencia continúa avanzando a pasos agigantados. Los tratamientos actuales se centran principalmente en aliviar los síntomas, especialmente los motores, mediante la reposición de la dopamina o el uso de otros fármacos que actúan sobre los circuitos cerebrales afectados. También se abordan activamente los síntomas no motores y las complicaciones.
El futuro de la investigación en Parkinson es prometedor. Se exploran activamente terapias que busquen modificar el curso de la enfermedad, deteniendo o ralentizando la neurodegeneración. Esto incluye enfoques dirigidos a prevenir la agregación de la alfa-sinucleína, promover su eliminación, proteger las neuronas de la disfunción mitocondrial y la inflamación, y desarrollar terapias génicas o celulares para reemplazar las neuronas perdidas. El objetivo es traducir los descubrimientos del laboratorio, realizados con modelos como los desarrollados por el laboratorio de la Dra. McLean y otros, en tratamientos efectivos que puedan cambiar fundamentalmente el pronóstico para las personas con Parkinson.
Preguntas Frecuentes
¿Es el Parkinson una enfermedad mortal?
No, el Parkinson en sí mismo no se considera una enfermedad mortal. Es una enfermedad crónica y progresiva. Sin embargo, las complicaciones que pueden surgir en las etapas avanzadas, como la neumonía por aspiración (debido a problemas para tragar), la demencia o las lesiones por caídas, pueden ser potencialmente mortales.
¿Cuánto tiempo puede vivir una persona con Parkinson?
La esperanza de vida varía, pero con los tratamientos actuales, muchas personas pueden vivir entre 15 y 25 años o más después del diagnóstico. La esperanza de vida depende de factores individuales, la respuesta al tratamiento y la aparición de complicaciones.
¿Cuáles son los primeros síntomas del Parkinson?
Los síntomas tempranos suelen ser leves y pueden incluir temblor en una extremidad (a menudo una mano), rigidez, lentitud de movimiento (bradicinesia), cambios en la postura o expresión facial, o micrografía (escritura pequeña). Estos síntomas suelen comenzar en un lado del cuerpo.
¿Qué son los cuerpos de Lewy?
Los cuerpos de Lewy son acumulaciones anormales de proteínas que se forman dentro de las neuronas en el cerebro de las personas con Parkinson y otras enfermedades relacionadas. Están compuestos principalmente por la proteína alfa-sinucleína mal plegada y agregada, y se cree que contribuyen al daño y muerte neuronal.
¿Se puede prevenir el Parkinson?
Actualmente, no existe una forma comprobada de prevenir la enfermedad de Parkinson, ya que su causa exacta no se conoce. La investigación sugiere que factores como el ejercicio regular, el consumo de cafeína y el uso de ciertos medicamentos (como ibuprofeno o estatinas) podrían estar asociados con un menor riesgo, pero estos hallazgos no son concluyentes como medidas de prevención definitivas.
¿Cuál es el papel de la dopamina en el Parkinson?
La dopamina es un neurotransmisor crucial para el control del movimiento. En el Parkinson, las neuronas en la sustancia negra que producen dopamina se degeneran y mueren. La consiguiente deficiencia de dopamina interrumpe la señalización cerebral necesaria para el movimiento fluido y coordinado, causando los síntomas motores característicos de la enfermedad.
Si quieres conocer otros artículos parecidos a Neurociencia del Parkinson: Causas, Síntomas y Vida puedes visitar la categoría Neurociencia.
