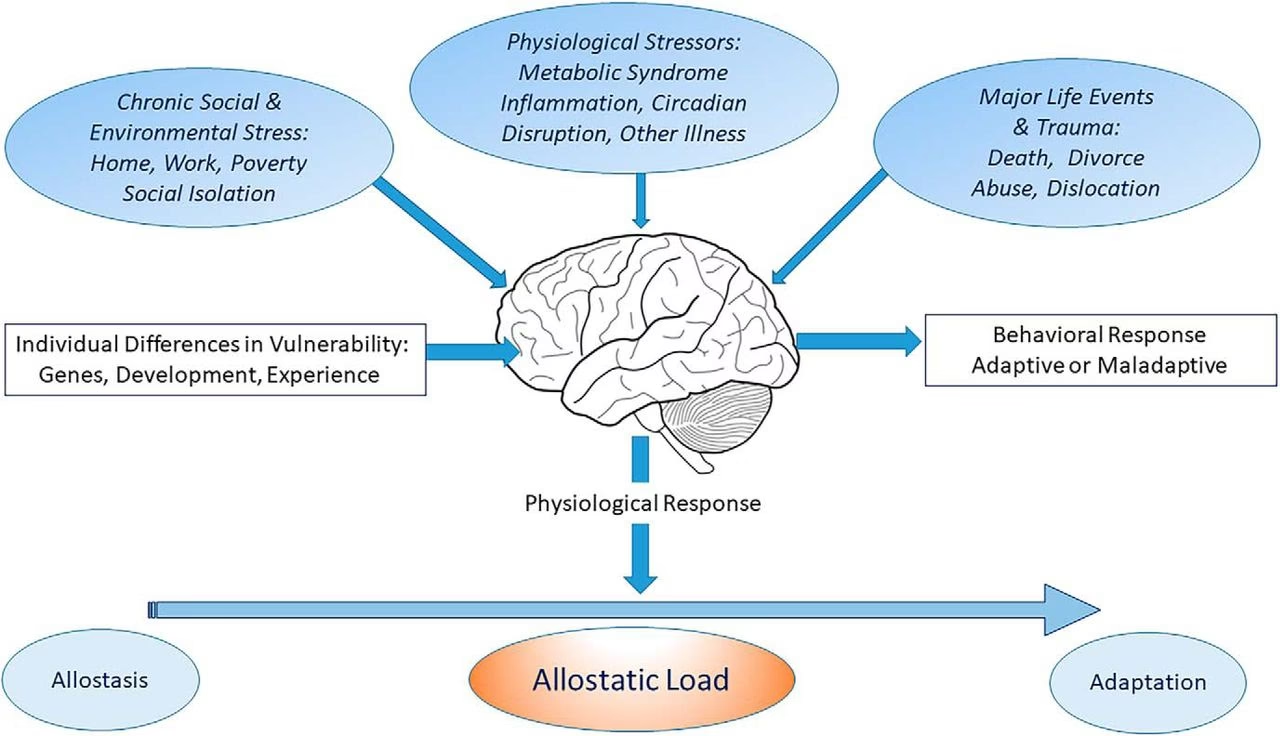
El estrés es una fuerza omnipresente en nuestras vidas diarias. En esencia, su papel es ayudarnos a superar desafíos, ya sea trabajando sin descanso o luchando contra una enfermedad. Sin embargo, con demasiada frecuencia, la respuesta al estrés se descontrola y deja de ser un servicio, convirtiéndose en un obstáculo significativo. Los clínicos, los cuidadores y, especialmente, los pacientes, están expuestos a altos niveles de estrés. Por un lado, vivir con una enfermedad y pasar por un largo proceso de recuperación da lugar a ansiedad, tristeza, depresión y, en última instancia, a un estrés crónico.

Por otro lado, el estrés como respuesta patológica a los cambios en el entorno cerebral puede acompañar a una enfermedad pero permanecer fuera del ámbito de la conciencia. Ambos tipos de respuesta al estrés son perjudiciales y requieren manejo. ¿Cómo influye exactamente el estrés en la progresión de las enfermedades neurológicas y cómo se puede gestionar?
- El Estrés y su Vínculo con los Sistemas Corporales
- Estrés Psicógeno vs. Estrés Neurogénico: Dos Caras del Mismo Problema
- Consecuencias a Largo Plazo del Estrés Crónico en la Neurología
- La Gestión del Estrés como Parte Integral del Cuidado Neurológico
- Preguntas Frecuentes (FAQs)
- ¿Qué es el estrés neurogénico?
- ¿Cómo afecta el estrés a las enfermedades neurológicas como el Parkinson o la Esclerosis Múltiple?
- ¿Puede el estrés causar un ictus?
- ¿Qué tipos de terapias se recomiendan para gestionar el estrés en pacientes neurológicos?
- ¿Por qué es importante que cuidadores y clínicos también gestionen su estrés?
- Conclusión
El Estrés y su Vínculo con los Sistemas Corporales
Los objetivos mejor conocidos del estrés son los sistemas cardiovascular, inmunológico y nervioso. El vínculo entre el estrés psicológico y la enfermedad cardiovascular se ha establecido desde hace mucho tiempo. Una multitud de factores que afectan el nivel de estrés, como la personalidad y la ocupación, están relacionados con un mayor riesgo de ictus. Por lo tanto, las técnicas de reducción del estrés pueden recomendarse en personas con riesgo de ictus, además de los pilares de la prevención del ictus, como los medicamentos para reducir la presión arterial alta y el colesterol. Los pacientes con riesgo de ictus tanto primario como secundario podrían beneficiarse de intervenciones para reducir el estrés. Por ejemplo, en pacientes afroamericanos con enfermedad coronaria, las técnicas de mindfulness destinadas a reducir el estrés (meditación trascendental) redujeron el riesgo de ictus secundario en un 48%.

Estrés Psicógeno vs. Estrés Neurogénico: Dos Caras del Mismo Problema
El estrés psicógeno descrito anteriormente es solo uno de los desencadenantes de la enfermedad cardiovascular; el estrés neurogénico agudo es otro. El estrés neurogénico se define por la liberación excesiva de catecolaminas desde las terminaciones nerviosas simpáticas hacia el miocardio, la liberación de catecolaminas a la circulación sistémica y una mayor sensibilidad a la norepinefrina. Los eventos patológicos descritos en pacientes con daño cerebral resultan en un síndrome conocido como miocardiopatía por estrés neurogénico.
El estrés neurogénico puede desarrollarse en respuesta a daño cerebral, por ejemplo, lesión traumática, hemorragia subaracnoidea, epilepsia e ictus isquémico o hemorrágico. Varias regiones del cerebro están implicadas en la respuesta cardiovascular simpática: hipotálamo, amígdala y varias regiones corticales como la ínsula y el giro cingulado. El daño a estas regiones pone en marcha la respuesta al estrés neurogénico. La amígdala, que controla el condicionamiento al miedo, puede producir una respuesta psicológica inadaptada cuando está dañada, lo que dificulta el manejo de la respuesta al estrés en estos pacientes.
En pacientes con daño cerebral, ambos tipos de estrés, el agudo neurogénico y el crónico psicógeno, requieren manejo. En la fase aguda de la lesión cerebral, es importante mantener la homeostasis, por lo que la función cardíaca debe ser monitorizada de cerca. Existen varios enfoques para diagnosticar la miocardiopatía neurogénica: monitorización de los niveles de catecolaminas en plasma y orina y evaluación de la función cardíaca con electrocardiografía y ecocardiografía, entre otros. La identificación de las personas con mayor riesgo de miocardiopatía por estrés neurogénico también puede ser beneficiosa y es actualmente un foco de investigación. El tratamiento de la miocardiopatía por estrés neurogénico es en gran medida sintomático y de apoyo; incluye betabloqueantes y varios enfoques experimentales.
Tabla Comparativa: Estrés Psicógeno vs. Neurogénico
| Característica | Estrés Psicógeno | Estrés Neurogénico |
|---|---|---|
| Origen Principal | Factores psicológicos, percepción de amenazas o desafíos | Daño directo o disfunción en regiones específicas del cerebro |
| Mecanismo Clave | Activación del eje HPA (Hipotálamo-Pituitaria-Adrenal), liberación de cortisol | Liberación excesiva de catecolaminas (adrenalina, noradrenalina) por el sistema nervioso simpático |
| Manifestación Aguda Común | Ansiedad, preocupación, tensión muscular | Impacto directo en la función cardiovascular (miocardiopatía por estrés) |
| Relación con Enfermedad Neurológica | Puede exacerbar síntomas, dificultar recuperación, aumentar riesgo (ictus, EM, etc.) | Respuesta directa y patológica a la lesión cerebral (ictus, TBI, etc.) |
| Percepción Consciente | Generalmente consciente | Puede ocurrir sin que el paciente sea consciente de ello, especialmente en fase aguda post-lesión |
Consecuencias a Largo Plazo del Estrés Crónico en la Neurología
El estrés después de una lesión cerebral puede tomar una forma crónica. Según un estudio reciente, a los 3 meses de la lesión, el sistema hormonal todavía estaba desequilibrado: las hormonas tiroideas y gonadales estaban reducidas y las hormonas del estrés elevadas en un 32% y 68% de los pacientes, respectivamente. Esto, a su vez, afectó su capacidad para vivir de forma independiente al año de la lesión. En algunos pacientes, puede desarrollarse trastorno de estrés postraumático (TEPT).
El estrés no gestionado también impacta negativamente en la memoria. La demencia, particularmente la enfermedad de Alzheimer, es mucho más común en personas que sufren de TEPT. Recientemente se ha demostrado que el estrés puede desencadenar la degeneración de las neuronas dopaminérgicas, lo que causa la enfermedad de Parkinson (EP) en ratas sometidas a estrés crónico. En conjunto, estos hallazgos acentúan la importancia de la gestión del estrés en pacientes con traumatismo cerebral y trastornos neurodegenerativos. Un estudio reciente que buscaba identificar las principales lagunas en el manejo de la EP, que son una prioridad en la investigación de esta enfermedad, enumeró la gestión del estrés y la ansiedad como la segunda área de investigación más importante.
Otro ejemplo de enfermedad que se exacerba por el estrés es la esclerosis múltiple (EM). Las nuevas lesiones de EM que se realzan con gadolinio tienden a aparecer de 4 a 8 semanas después de una experiencia estresante. El manejo del estrés ayuda a mejorar el bienestar y los resultados de la enfermedad en pacientes con EM. Según la literatura reciente, la terapia cognitivo-conductual es la intervención más utilizada y altamente efectiva para el estrés en pacientes con EM.
La Gestión del Estrés como Parte Integral del Cuidado Neurológico
Independientemente de su origen y mecanismo, el estrés tiene un efecto perjudicial diverso en pacientes con afecciones neurológicas. Tanto los pacientes como los clínicos y cuidadores deben ser conscientes de los efectos negativos del estrés en la progresión de la enfermedad, deben ser capaces de reconocer los signos de estrés y deben considerar las intervenciones de manejo del estrés como parte de la estrategia general de manejo de la enfermedad.
Un metaanálisis reciente identificó dos intervenciones centradas en el trauma, la terapia de procesamiento cognitivo y la terapia de exposición prolongada, como las más eficaces en personal militar y veteranos con TEPT. Estas terapias, aunque estudiadas en poblaciones específicas, resaltan el potencial de las intervenciones psicológicas estructuradas para abordar el estrés crónico y traumático.
La importancia de la gestión del estrés en el contexto neurológico es innegable. No se trata solo de mejorar el bienestar general, sino de influir directamente en la biología subyacente de la enfermedad y la capacidad del cerebro para recuperarse o compensar el daño. La investigación continua en esta área es crucial para desarrollar e implementar estrategias de manejo del estrés más efectivas y personalizadas para las diversas poblaciones neurológicas.
Preguntas Frecuentes (FAQs)
¿Qué es el estrés neurogénico?
El estrés neurogénico es una respuesta patológica del sistema nervioso simpático desencadenada por daño o disfunción en regiones específicas del cerebro. Se caracteriza por una liberación excesiva de catecolaminas, lo que puede afectar gravemente la función cardíaca, llevando a la miocardiopatía por estrés neurogénico.
¿Cómo afecta el estrés a las enfermedades neurológicas como el Parkinson o la Esclerosis Múltiple?
El estrés crónico se ha asociado con la degeneración de neuronas dopaminérgicas en modelos animales, lo que sugiere un posible papel en el desarrollo o progresión del Parkinson. En la Esclerosis Múltiple, los eventos estresantes se han relacionado con la aparición de nuevas lesiones cerebrales y la exacerbación de los síntomas. La gestión del estrés puede mejorar los resultados en ambos casos.
¿Puede el estrés causar un ictus?
El estrés psicológico crónico es un factor de riesgo conocido para enfermedades cardiovasculares, incluyendo el ictus. Las técnicas de reducción de estrés, como la meditación, han demostrado reducir el riesgo de ictus secundario en poblaciones de alto riesgo.
¿Qué tipos de terapias se recomiendan para gestionar el estrés en pacientes neurológicos?
Dependiendo de la condición específica, se han estudiado diversas terapias. La meditación trascendental y otras técnicas de mindfulness han mostrado beneficios en la prevención cardiovascular. La terapia cognitivo-conductual es efectiva para el estrés en pacientes con Esclerosis Múltiple. Para el TEPT post-lesión cerebral, las terapias centradas en el trauma como la terapia de procesamiento cognitivo y la exposición prolongada son opciones recomendadas.
¿Por qué es importante que cuidadores y clínicos también gestionen su estrés?
Cuidadores y clínicos también están expuestos a altos niveles de estrés. Su propio bienestar es crucial no solo para su salud personal, sino también para mantener la calidad de la atención que brindan a los pacientes. Reconocer y gestionar su propio estrés les permite ofrecer un mejor apoyo y modelar comportamientos saludables para los pacientes.
Conclusión
El estrés, en sus diversas formas, ejerce una influencia significativa y a menudo perjudicial sobre el sistema nervioso y la progresión de las enfermedades neurológicas. Desde el impacto agudo del estrés neurogénico tras un daño cerebral hasta las consecuencias crónicas del estrés psicológico en condiciones como el Parkinson, el Alzheimer o la Esclerosis Múltiple, la evidencia subraya la necesidad crítica de abordar este factor. Reconocer los signos del estrés e implementar estrategias de gestión efectivas, ya sean psicológicas, farmacológicas o conductuales, debe ser una parte integral del manejo de las enfermedades neurológicas. Invertir en la reducción del estrés no es solo una cuestión de mejorar el bienestar, sino una estrategia terapéutica válida que puede influir positivamente en los resultados clínicos y la calidad de vida de los pacientes y sus cuidadores.
Si quieres conocer otros artículos parecidos a Estrés y tu Cerebro: Impacto Neurológico puedes visitar la categoría Neurociencia.