La ideación suicida, definida como el pensamiento de hacerse daño a uno mismo o terminar con la propia vida, es un fenómeno complejo y doloroso que afecta a millones de personas en todo el mundo. No se trata de una simple debilidad moral o un defecto de carácter, sino de un intrincado proceso influenciado por factores psicológicos, biológicos, ambientales y culturales.

Comprender la ideación suicida es crucial para la prevención. Los investigadores han estado profundizando en las bases biológicas y psicológicas de estos pensamientos, buscando desentrañar por qué algunas personas con ideación nunca actúan, mientras que otras progresan hacia intentos o la muerte por suicidio. Esta diferencia, particularmente la transición de la ideación pasiva a un plan activo, es un área clave de estudio.
- La Neurociencia Detrás del Pensamiento Suicida
- Otras Bases Biológicas
- Teorías Psicológicas: Del Pensamiento a la Acción
- Epidemiología y Factores de Riesgo
- Evaluación: Identificando el Riesgo
- Enfoques de Tratamiento y Manejo
- Prevención y Apoyo
- Diagnóstico Diferencial
- Pronóstico y Complicaciones
- Preguntas Frecuentes
- Conclusión
La Neurociencia Detrás del Pensamiento Suicida
La investigación en neurociencia ha identificado varias áreas cerebrales y circuitos neuronales que parecen estar implicados en la ideación y las conductas suicidas. Como era de esperar, estas áreas forman parte de sistemas relacionados con la regulación de las emociones y el control de los impulsos.
Una de estas áreas es la corteza prefrontal ventral (CPFV), ubicada detrás y encima del puente de la nariz en ambos lados del cerebro. Las alteraciones en las regiones media y lateral de la CPFV y sus conexiones se asocian con estados internos excesivamente negativos o con una respuesta emocional positiva disminuida. Estos desequilibrios pueden estimular la ideación suicida.
Por encima de la CPFV se encuentra la corteza prefrontal dorsal (CPFD). Las disfunciones en la CPFD y sus conexiones, particularmente con el giro frontal inferior, se han relacionado más específicamente con las conductas de intento de suicidio.
La transición de los pensamientos suicidas (asociados a la CPFV) a las conductas suicidas (asociadas a la CPFD) parece estar mediada por otras áreas cerebrales, como la corteza cingulada anterior dorsal (CCAD) y la ínsula. Estas regiones podrían actuar como interruptores o facilitadores en la progresión de la ideación a la acción.
Curiosamente, las condiciones de salud mental con mayor riesgo de mortalidad por suicidio, como el trastorno bipolar, los trastornos depresivos y los trastornos del espectro de la esquizofrenia, también se han asociado con alteraciones en la CPFV, CPFD, CCAD y la ínsula. Esto refuerza la idea de una base neurológica compartida o superpuesta.
Aquí te presentamos una tabla resumen de estas áreas:
| Área Cerebral | Ubicación | Función Asociada (Suicidio) |
|---|---|---|
| Corteza Prefrontal Ventral (CPFV) | Debajo de CPFD, detrás de la frente | Ideación suicida (estados emocionales disfuncionales) |
| Corteza Prefrontal Dorsal (CPFD) | Encima de CPFV, detrás de la frente | Conductas de intento de suicidio |
| Corteza Cingulada Anterior Dorsal (CCAD) | Profunda, frontal | Mediación pensamiento -> acción |
| Ínsula | Profunda, lateral | Mediación pensamiento -> acción |
La esperanza es que una comprensión más profunda de estos circuitos neuronales permita desarrollar intervenciones y medidas preventivas más efectivas y dirigidas. Lo que está claro es que la ideación y las conductas suicidas involucran algo más que la debilidad, la cobardía o cualquier otra falla moral o de carácter que a menudo se les atribuye erróneamente.
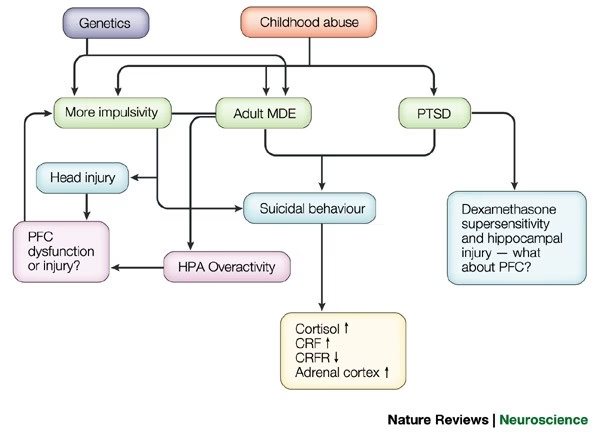
Otras Bases Biológicas
Además de los circuitos neuronales, otros factores biológicos han sido explorados en relación con la ideación y el comportamiento suicida:
- Disfunción del Eje Hipotalámico-Pituitario-Adrenal (HPA): Este eje es fundamental en la respuesta al estrés. Su desregulación se ha relacionado con problemas de salud mental y, específicamente, con la ideación suicida. Investigaciones sugieren que las experiencias traumáticas tempranas y ciertas variaciones genéticas (como el gen FKBP5) pueden influir en esta disfunción. Sin embargo, los resultados sobre los niveles de cortisol en personas con ideación suicida son variados, lo que indica un papel complejo.
- Neuroinflamación y Disfunción del Sistema Inmune: Se ha encontrado una mayor densidad y activación de la microglia (células inmunes del cerebro) en estudios post-mortem y de neuroimagen en personas con ideación suicida. Esta activación puede afectar la vía del triptófano-quinurenina, produciendo compuestos neurotóxicos que impactan la neurotransmisión del glutamato, lo cual se asocia con condiciones neuropsiquiátricas y suicidabilidad. Los niveles elevados de proteína translocadora, un marcador de neuroinflamación, también se observan en pacientes con depresión y ideación suicida.
- Factor Neurotrófico Derivado del Cerebro (BDNF): Se ha propuesto el BDNF como un posible biomarcador de suicidabilidad. Niveles más bajos de BDNF se han correlacionado con la ideación suicida, particularmente en poblaciones específicas como el personal militar.
- Factores Genéticos: La investigación ha identificado variantes en genes como el FKBP5 que se asocian con un mayor riesgo de trastornos depresivos e ideación suicida, sugiriendo una predisposición genética.
- Hormonas: Varios estudios han explorado la relación entre los niveles hormonales y el comportamiento suicida, incluyendo el cortisol, prolactina, andrógenos y la hormona estimulante de la tiroides (TSH). Si bien algunas investigaciones han encontrado correlaciones (por ejemplo, mujeres con baja estradiol/progesterona reportan mayor intención severa, algunos estudios asocian cortisol elevado con conducta suicida), los resultados generales son inconsistentes y no existe una asociación fiable y clara entre los niveles hormonales en sangre y el comportamiento suicida en todos los estudios. Se necesita más investigación sistemática en esta área.
Teorías Psicológicas: Del Pensamiento a la Acción
La progresión de la ideación suicida al comportamiento suicida no es lineal y se explica a través de varios modelos psicológicos:
- Modelos de Estrés-Diatésis: Proponen que la ideación suicida surge cuando una persona con una predisposición (diátesis, como historial de salud mental, rasgos de personalidad, trauma) se enfrenta a eventos estresantes que superan su capacidad de afrontamiento. Rasgos como la impulsividad y la agresión aumentan la probabilidad de actuar sobre la ideación.
- Marco de la Ideación a la Acción: Este marco distingue entre tener pensamientos suicidas y pasar a la acción. Un factor crítico para esta transición es la 'capacidad para el suicidio', que implica superar el miedo a la muerte y aumentar la tolerancia al dolor físico, a menudo a través de la exposición repetida a experiencias dolorosas o traumáticas.
- Teoría Interpersonal del Suicidio: Dentro del marco anterior, esta teoría enfatiza la 'capacidad adquirida' (menor miedo a la muerte, mayor tolerancia al dolor) como clave para pasar de la ideación al intento, resultante de la exposición a eventos dolorosos o provocadores.
- Modelo Integrado Motivacional-Volitivo: Describe tres fases: 1) Pre-motivacional (factores de fondo y eventos desencadenantes), 2) Motivacional (sentimientos de derrota, atrapamiento, falta de apoyo que llevan a la ideación), y 3) Volitiva (la transición a la acción, influenciada por 'moderadores volitivos' como acceso a medios, exposición a conducta suicida, menor miedo, impulsividad, planificación, etc.).
- Teoría de los Tres Pasos: Sugiere una progresión en tres etapas: 1) Dolor psicológico intenso y desesperanza llevan a contemplar el suicidio como escape, 2) Sentimientos de desconexión y verse como una carga, exacerbando la angustia, 3) Desarrollo de la capacidad para el suicidio (superar el miedo a la muerte, obtener medios).
- Teoría de la Vulnerabilidad Fluida: Propone que el riesgo de una persona fluctúa dinámicamente. Factores basales (crónicos: sexo, trauma, historial psiquiátrico, intentos previos) y factores agudos (reacciones a fuerzas externas: estrés emocional, eventos adversos) interactúan. El 'modo suicida' incluye esta interacción que afecta cognición, conducta, fisiología y emoción. Mitigar los desencadenantes agudos puede reducir el riesgo.
Epidemiología y Factores de Riesgo
El suicidio es un problema de salud pública global. Según la OMS, más de 800.000 personas mueren por suicidio anualmente. Es la segunda causa principal de muerte entre los 15 y 29 años a nivel mundial. Las tasas han aumentado significativamente en las últimas décadas, aunque ha habido fluctuaciones recientes.
En Estados Unidos, por ejemplo, la tasa ajustada por edad aumentó notablemente entre 1999 y 2017. Las estadísticas de 2021 revelan que 12.3 millones de adultos reportaron ideación suicida, 3.5 millones hicieron planes, 1.7 millones intentaron suicidarse y 48,183 murieron por suicidio. Es importante destacar que las muertes por suicidio a menudo se subestiman debido a la clasificación errónea como accidentes.
La ideación suicida sin acción es mucho más prevalente que el comportamiento suicida real. La ideación es un factor de riesgo significativo para futuros intentos de suicidio. Aunque algunos intentos ocurren sin ideación previa reportada, la mayoría sí tienen una historia de pensamientos suicidas.
Los factores de riesgo para el suicidio son variados y se acumulan a lo largo de la vida. Los trastornos psiquiátricos tienen el impacto más significativo (depresión, bipolar, esquizofrenia, abuso de sustancias, epilepsia, lesión cerebral traumática).
Se clasifican en:
- Factores Predisponentes (Crónicos): Trastornos neuropsiquiátricos, historial familiar de suicidio, intentos de suicidio previos (el predictor más fuerte de ideación futura y un predictor robusto de muerte por suicidio después de hospitalizaciones previas), experiencias adversas en la infancia, desafíos socioeconómicos.
- Factores Precipitantes (Agudos): Trastornos por uso de sustancias (especialmente alcohol), acceso a medios letales (armas de fuego, medicamentos), eventos vitales estresantes, diagnósticos recientes de enfermedades terminales o crónicas.
Estos factores pueden contribuir a sentimientos de aislamiento, desesperanza y percibirse como una carga.
Evaluación: Identificando el Riesgo
Evaluar la ideación y el riesgo suicida es fundamental en entornos de salud mental y atención primaria. No existe una herramienta única que determine con precisión los niveles de riesgo. Los clínicos utilizan una combinación de entrevistas clínicas y medidas de autoinforme.
Contrario a la preocupación popular, preguntar directamente a los pacientes sobre la ideación suicida no aumenta el riesgo de que la desarrollen o actúen. Es una parte necesaria de la evaluación.
Una evaluación exhaustiva incluye:
- Características de la ideación: Inicio, frecuencia, duración, intensidad, desencadenantes, factores asociados, control sobre los pensamientos, y si es pasiva (deseo general de morir) o activa (plan concreto).
- Naturaleza de la ideación: Distinguir pasiva de activa, aunque la ideación pasiva también implica riesgo a largo plazo.
- Plan suicida: La presencia y el detalle de un plan se asocian fuertemente con el riesgo. Planes más detallados indican mayor probabilidad de intentos serios.
- Acceso a medios: Evaluar el acceso a medios letales es crucial, ya que aumenta el riesgo de un intento mortal.
- Intención suicida: Determinar el grado de intención de morir. Cualquier nivel por encima de cero se considera una afirmación de intención.
- Letalidad del método: La percepción del paciente sobre la letalidad es tan importante como la evaluación objetiva del clínico.
- Factores protectores: Identificar personas o circunstancias que motivan al paciente a seguir viviendo (p. ej., razones para vivir). Son áreas potenciales de intervención.
- Historial de intentos de suicidio: Un historial de intentos previos aumenta significativamente el riesgo de futuros intentos.
Existen escalas estructuradas para ayudar en la evaluación, como la Columbia-Suicide Severity Rating Scale (C-SSRS), la Beck Scale for Suicide Ideation (BSI) o la Suicidal Ideation Attributes Scale (SIDAS). El ítem 9 del Patient Health Questionnaire-9 (PHQ-9), que pregunta sobre pensamientos de muerte o autolesión, también es una herramienta de detección rápida común.

Enfoques de Tratamiento y Manejo
El manejo de la ideación suicida es multifacético e implica intervenciones no farmacológicas y farmacológicas, además de medidas de seguridad.
Tratamientos No Farmacológicos:
- Terapia Cognitivo-Conductual (TCC): Recomendada para pacientes con historial reciente de autolesiones. Aborda el riesgo de suicidio directamente. La satisfacción del paciente es alta, aunque la calidad de la evidencia es moderada.
- Terapia Dialéctico-Conductual (TCD): Sugerida para personas con trastorno límite de la personalidad y autolesiones recientes. Enseña habilidades de regulación emocional, efectividad interpersonal y tolerancia a la angustia. Evidencia de baja calidad, pero apoya la reducción de autolesiones.
- Planes de Respuesta a Crisis: Recomendados para individuos con ideación o historial de intentos. Han demostrado disminuir los intentos en poblaciones específicas (ej., militares). Evidencia de baja calidad.
- Terapias Basadas en la Resolución de Problemas: Sugeridas para pacientes con historial de autolesiones o desesperanza. Mejoran el afrontamiento de experiencias estresantes y reducen la autolesión y la ideación repetidas. Evidencia de baja calidad.
Tratamientos Farmacológicos:
- Antidepresivos: Estudios y meta-análisis sugieren que pueden reducir la ideación suicida y el riesgo de comportamiento suicida, especialmente en adultos mayores. Sin embargo, la FDA emitió una advertencia de caja negra sobre un aumento del riesgo suicida en niños y adolescentes al inicio del tratamiento con antidepresivos, requiriendo una estrecha vigilancia.
- Ketamina: Ha demostrado reducir rápidamente la ideación suicida, a menudo tras una sola dosis. La esketamina intranasal ha sido aprobada por la FDA para síntomas depresivos en trastorno depresivo mayor resistente al tratamiento con ideación y comportamiento suicida agudo. Su uso para la ideación suicida sigue siendo en gran medida 'fuera de etiqueta' (off-label) debido a la falta de ensayos a gran escala específicamente para esta indicación.
- Litio: Sugerido para pacientes con trastornos del estado de ánimo (particularmente bipolar) para disminuir el riesgo de muerte por suicidio. El mantenimiento con litio se asocia con menos comportamientos y muertes suicidas. Requiere monitorización debido a posibles efectos adversos, especialmente en la función renal a largo plazo.
- Clozapina: Sugerida para pacientes con esquizofrenia o trastorno esquizoafectivo con ideación o historial de intentos suicidas. Reduce los comportamientos suicidas en este grupo, aunque la calidad de la evidencia para la reducción de intentos/muertes es baja. Su uso es limitado por los efectos secundarios y la necesidad de monitorización sanguínea regular.
Métodos de Estimulación Cerebral:
- La estimulación magnética transcraneal repetitiva (EMTr) y la terapia electroconvulsiva (TEC) son prometedoras para reducir la ideación, pero los estudios tienen tamaños de muestra pequeños para evaluar su impacto en los intentos reales. La estimulación cerebral profunda no ha demostrado eficacia para prevenir intentos hasta ahora.
Medidas de Seguridad de los Medios Letales:
- Restringir el acceso a medios letales (armas de fuego, venenos, medicamentos, barreras en alturas) es una medida efectiva para reducir los suicidios. Las armas de fuego están implicadas en la mitad de los suicidios en EE. UU. y la mayoría de los intentos con armas de fuego son mortales. El almacenamiento seguro de armas y la restricción del acceso a medicamentos y pesticidas han demostrado reducir las tasas de suicidio.
Prevención y Apoyo
Las estrategias de salud pública buscan prevenir el suicidio a nivel comunitario, aunque la evidencia sobre la efectividad de las intervenciones generales es inconclusa. La educación del paciente y la familia sobre la restricción del acceso a medios letales es crucial, pero a menudo no se implementa de manera consistente. Es necesario investigar cómo proporcionar mejor esta consejería.
Una intervención de mejor práctica es ayudar al paciente a formular un plan de seguridad. Este plan incluye estrategias de afrontamiento, recursos de apoyo (contactos de emergencia, líneas de crisis), distracciones y medidas concretas para eliminar o reducir el acceso a medios letales durante episodios de alto riesgo.
La atención colaborativa de un equipo multidisciplinario (médicos, enfermeras, farmacéuticos, terapeutas, trabajadores sociales) es fundamental. Cada profesional aporta habilidades específicas para la evaluación, monitorización, manejo de medicación, soporte psicosocial y planificación de la atención. La comunicación efectiva y la coordinación del cuidado entre los miembros del equipo mejoran los resultados y la seguridad del paciente.
Diagnóstico Diferencial
La ideación suicida puede estar asociada o ser un síntoma de una amplia gama de condiciones. Es crucial considerarlas para un diagnóstico preciso y tratamiento adecuado:
- Trastornos del estado de ánimo (depresión mayor, trastorno bipolar).
- Trastornos de ansiedad (TAG, pánico, TEPT, TOC).
- Trastornos de la personalidad (particularmente límite y antisocial).
- Trastornos psicóticos (esquizofrenia).
- Trastornos por uso de sustancias.
- Trastornos de adaptación.
- Trastornos neurocognitivos.
- Condiciones médicas crónicas (dolor, discapacidad, enfermedad terminal).
- Trastornos de la alimentación.
- Historial de trauma o abuso infantil.
- Factores situacionales agudos (problemas de relación, financieros, legales).
Pronóstico y Complicaciones
El pronóstico de la ideación suicida varía mucho y depende de la causa subyacente, la gravedad de los trastornos de salud mental concurrentes, la efectividad del tratamiento y el sistema de apoyo del individuo. Es generalmente más favorable si está ligada a factores situacionales resolubles y si el paciente recibe atención oportuna y adecuada.
Factores como un historial de intentos previos, abuso de sustancias, falta de apoyo, enfermedad física crónica y múltiples condiciones psiquiátricas empeoran el pronóstico. La evaluación y gestión continua del riesgo son vitales.
Las complicaciones, si la ideación no se aborda, pueden ser severas:
- Mayor riesgo de intentos y muerte por suicidio (la complicación más grave).
- Deterioro de la salud mental.
- Dificultad en el funcionamiento diario (trabajo, estudios).
- Aislamiento social.
- Abuso de sustancias.
- Problemas de salud física relacionados con el estrés crónico.
- Tensión en las relaciones.
- Estigma y discriminación.
- Problemas legales y financieros.
- Trauma emocional para los seres queridos.
Preguntas Frecuentes
Aquí respondemos algunas preguntas comunes sobre la ideación suicida:
¿Qué significa tener ideación suicida pasiva frente a activa?
La ideación pasiva es un deseo general de morir o no despertar, sin un plan específico. La ideación activa implica tener pensamientos más concretos y detallados sobre cómo y cuándo terminar con la vida, a menudo con un plan específico y una intención de actuar.

¿Es la ideación suicida un signo de debilidad?
No. La ideación suicida es un síntoma de un sufrimiento psicológico y, a menudo, una manifestación de trastornos de salud mental o respuestas a situaciones abrumadoras. Está relacionada con complejos procesos cerebrales y factores biológicos, no con la fuerza de voluntad o el carácter.
¿Hablar con alguien sobre sus pensamientos suicidas puede hacer que empeore?
La evidencia sugiere que preguntar y hablar abiertamente sobre la ideación suicida no aumenta el riesgo. De hecho, puede ser un paso crucial para obtener ayuda y alivio. Permite la evaluación del riesgo y la conexión con el apoyo necesario.
¿Cuáles son algunas señales de advertencia?
Las señales de advertencia pueden incluir hablar sobre querer morir, sentirse desesperado o sin propósito, sentirse atrapado o como una carga, aumentar el uso de alcohol o drogas, buscar métodos para suicidarse, aislarse, dormir demasiado o muy poco, despedirse de seres queridos, regalar posesiones valiosas, agresión o fatiga extrema.
¿Qué papel juega el cerebro en la ideación suicida?
Áreas cerebrales como la corteza prefrontal ventral y dorsal, la corteza cingulada anterior dorsal y la ínsula están implicadas en la regulación emocional, el control de impulsos y la transición del pensamiento a la acción. Las alteraciones en estas áreas se asocian con la ideación y las conductas suicidas.
¿Los tratamientos de salud mental pueden ayudar con la ideación suicida?
Sí. Terapias como la TCC y la TCD, junto con medicaciones (antidepresivos, litio, ketamina, clozapina, según el caso) y medidas de seguridad, son componentes clave en el manejo de la ideación suicida y pueden reducir significativamente el riesgo y mejorar la calidad de vida.
¿Qué son los factores de riesgo y protección?
Los factores de riesgo son características o situaciones que aumentan la probabilidad de ideación o comportamiento suicida (ej. historial de salud mental, trauma, acceso a armas). Los factores protectores son aquellos que reducen el riesgo (ej. apoyo social, habilidades de afrontamiento, razones para vivir, acceso a atención médica).
Conclusión
La ideación suicida es un desafío de salud mental con profundas raíces en la neurociencia, la psicología y una compleja interacción de factores biológicos, ambientales y sociales. No debe ser ignorada y requiere una evaluación y un manejo profesionales inmediatos. La comprensión de las bases cerebrales y psicológicas de la ideación, combinada con la identificación de los factores de riesgo y el desarrollo de un plan de seguridad individualizado, son pasos esenciales para apoyar a quienes la experimentan. Con el cuidado adecuado y el apoyo de un equipo multidisciplinario, la recuperación y la mejora en la calidad de vida son posibles.
Si quieres conocer otros artículos parecidos a Neurociencia y la Ideación Suicida puedes visitar la categoría Neurociencia.

