Imagina ir a dormir como cualquier otra noche. Tu habitación oscura y fría, tal como te gusta. Envuelto en tus mantas como un burrito, empiezas a conciliar el sueño. Mientras duermes, de repente te despiertas, o eso crees. Estás tumbado, tu mente acelerada, pero incapaz de moverte. Te sientes como un ladrillo de cemento macizo pegado a las sábanas. A medida que el terror de la inmovilidad se instala, puedes sentir que tu corazón late tan rápido como un caballo de carreras. Ya ansioso y asustado por esta parálisis inusual, te das cuenta de que no estás solo. Incapaz de distinguir la figura en la esquina, intentas con todas tus fuerzas levantarte y correr. Sin embargo, sigues ahí tumbado. A medida que la figura oscura se acerca más y más, tu corazón late más rápido y más rápido. Inesperada y abruptamente, la figura ahora está encima de ti, agarrando tus dedos alrededor de tu garganta. Puedes sentir el toque de la piel áspera y dentada en tu cuello, y tu tráquea colapsando. Luchando por respirar, e incapaz de luchar, puedes sentir que tu cuerpo empieza a ceder. Tomas lo que sientes como tu último aliento. Mientras este aire lucha por entrar en tus pulmones... De repente, te despiertas. Estás solo, y puedes moverte. Aunque se sintió tan real, fue solo un sueño. Este es un ejemplo común de lo que podría consistir un episodio de parálisis del sueño, y los terribles terrores que acompañan al trastorno. La parálisis del sueño es un trastorno del sueño inquietante que se siente como una realidad.
https://www.youtube.com/watch?v=0gcJCdgAo7VqN5tD
Existe una considerable cantidad de ciencia que consiste en evidencia fáctica de lo que es la parálisis del sueño. No obstante, existen muchas teorías sobre este trastorno y las alucinaciones asociadas con él. Hoy discutiremos las bases biológicas y neuroquímicas detrás de este fenómeno.
- ¿Qué es Exactamente la Parálisis del Sueño?
- La Base Biológica de la Inmovilidad
- El Papel de la Serotonina y los Receptores 5-HT2A
- Tipos de Alucinaciones y el Miedo
- La Corteza Orbitofrontal y la Interpretación de Amenazas
- ¿Existe una Predisposición Genética?
- Manejo y Posibles Tratamientos
- Preguntas Frecuentes sobre la Parálisis del Sueño
- Conclusión
¿Qué es Exactamente la Parálisis del Sueño?
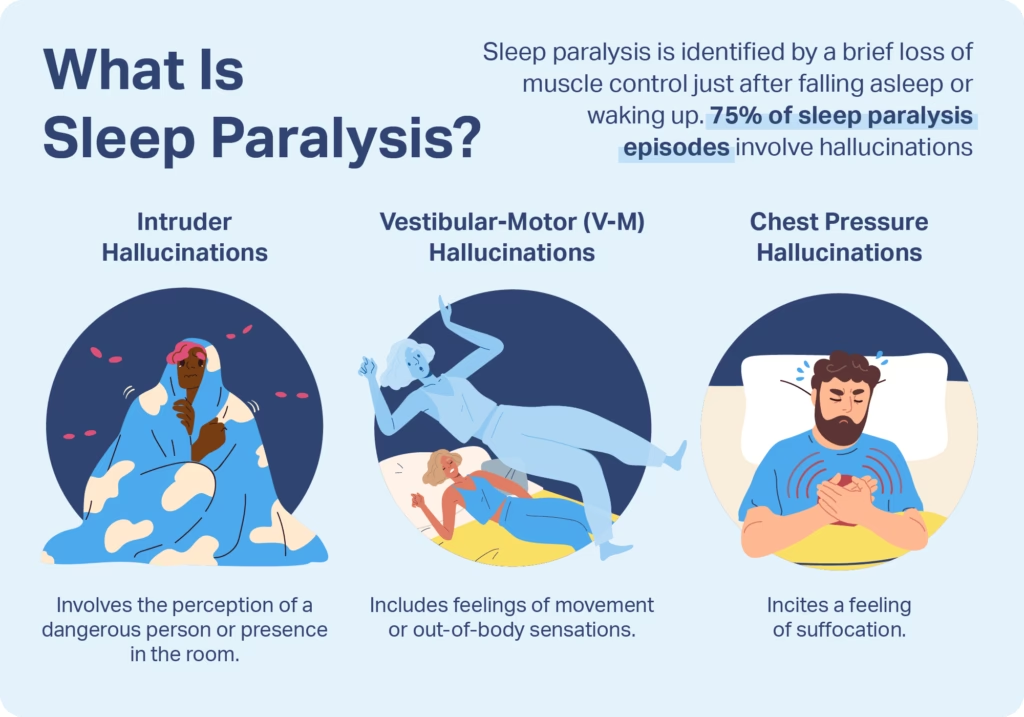
La parálisis del sueño (PS) es la sensación de estar consciente pero incapaz de moverse. Ocurre cuando una persona pasa entre las etapas de vigilia y sueño. Durante estas transiciones, uno puede ser incapaz de moverse o hablar durante un corto o largo período de tiempo. Mary A. Carskadon, en la “Encyclopedia of Sleep and Dreaming”, define la parálisis del sueño como “un breve episodio de parálisis parcial o total que ocurre al principio o al final de un período de sueño”. Es una experiencia inolvidable, lo que hace que estos episodios de parálisis sean aún más aterradores, especialmente si uno tiene una gran cantidad de miedo y ansiedad de que vuelva a suceder.
La PS a menudo va acompañada de la sensación de luchar por hablar, moverse o despertar. A veces, el sujeto siente como si fuera incapaz de respirar, y en algunos casos siente como si estuviera muriendo. Junto con estas aterradoras sensaciones, hay “ilusiones y alucinaciones espantosas, como visiones de animales o monstruos en la habitación o una sensación de que personas están a punto de entrar en la habitación”. Estas alucinaciones son vívidas y se sienten como una realidad, y generalmente uno puede recordar estos episodios años después. A medida que la PS le sucede a alguien con más frecuencia, sus experiencias se vuelven familiares y menos aterradoras.
En la práctica médica, la PS se encuentra con mayor frecuencia en la narcolepsia; existe PS sin relación con la narcolepsia, llamada parálisis del sueño aislada (PSI).
La Base Biológica de la Inmovilidad
Durante el sueño REM (movimiento rápido de ojos), experimentamos sueños vívidos. Si actuáramos estos sueños, correríamos el riesgo de lastimarnos. Así que el cerebro tiene una solución ingeniosa: deja nuestro cuerpo temporalmente paralizado. Esta parálisis es desencadenada por la protuberancia anular (la formación reticular pontina) y la médula ventromedial que suprimen el tono muscular esquelético a través de interneuronas de la médula espinal, mediante los neurotransmisores inhibidores GABA y glicina. Sin embargo, los aspectos perceptuales y motores del sueño REM ocasionalmente pueden desacoplarse de tal manera que el durmiente comienza a despertar antes de que la parálisis muscular haya disminuido. El resultado es una condición curiosa llamada parálisis del sueño, donde la persona está temporalmente paralizada (por la atonía postural REM), pero perceptualmente alerta (o semi-alerta).
La fisiopatología, o los procesos fisiológicos asociados con la PS, ha demostrado que la parálisis del sueño ocurre en el período de sueño REM al inicio del sueño. La evidencia sugiere que la parálisis del sueño es causada por una superposición del sueño REM y la vigilia. Durante la parálisis del sueño, hay una desincronía entre la ejecución motora (eferencia) y la entrada sensorial del cuerpo (aferencia), lo que resulta en una desaferenciación masiva. Esta desaferenciación neural puede llevar a distorsiones de la “imagen corporal”, lo que implica una perturbación funcional del procesamiento multisensorial del cuerpo y el yo en la unión temporoparietal (UTP) y el lóbulo parietal superior derecho (LPS): estructuras cruciales para la construcción de una representación neural del cuerpo. Interrumpir la UTP mediante estimulación eléctrica focal puede inducir la sensación de un “otro” ilusorio similar a una sombra que imita las posturas del cuerpo. También se ha planteado la hipótesis de que el sistema de neuronas espejo y la interacción entre varias regiones cerebrales, incluida la corteza prefrontal y la retroalimentación sensorial, contribuyen a desencadenar estas alucinaciones. Es plausible que las alucinaciones de la parálisis del sueño (“fantasmas” y experiencias extracorporales) surjan de la interacción de múltiples sistemas cerebrales y la influencia sinérgica de varios mecanismos.
El Papel de la Serotonina y los Receptores 5-HT2A
Un aspecto menos comprendido, pero crucial, de la parálisis del sueño son las alucinaciones que a menudo la acompañan. Si bien el mecanismo subyacente a la atonía muscular en la parálisis del sueño está establecido, en comparación, se sabe relativamente poco sobre la fisiopatología de las extrañas alucinaciones que pueden acompañar a estos episodios. Una cuenta neurofarmacológica propone que la activación del receptor 5-HT2A de serotonina puede desempeñar un papel crucial en la inducción de estas alucinaciones.
La serotonina es un neurotransmisor que, entre otras funciones, promueve la vigilia e inhibe el sueño REM. Las neuronas de serotonina en el núcleo dorsal del rafe (NDR), un centro virtual para estas neuronas, dejan de disparar durante el sueño REM. Las neuronas de orexina (o hipocretina), que nos mantienen despiertos, se proyectan al NDR para excitar las neuronas de serotonina.
Los receptores de serotonina activados por la serotonina incluyen siete subtipos principales. El receptor 5-HT2A es de especial interés. Investigaciones moleculares, farmacológicas y de neuroimagen demuestran el papel central de los receptores 5-HT2A en la mediación del procesamiento visual y las alucinaciones visuales. Existe una alta densidad de receptores 5-HT2A en la corteza visual. Las alteraciones de la densidad de estos receptores en la corteza visual de pacientes con esquizofrenia y enfermedad de Parkinson se asocian con la experiencia de alucinaciones visuales. Pimavanserin, un agonista inverso selectivo del receptor 5-HT2A, se utiliza para tratar las alucinaciones visuales en la enfermedad de Parkinson.
Curiosamente, los receptores 5-HT2A median principalmente las alucinaciones visuales, y de hecho, experiencias místicas extrañas y estados alterados de conciencia, que son inducidos por drogas alucinógenas como el LSD, la mescalina y la psilocibina (que son agonistas del receptor 5-HT2A). La activación del receptor 5-HT2A induce alucinaciones visuales al aumentar la excitabilidad cortical y alterar las respuestas corticales evocadas visualmente.
Además, los receptores 5-HT2A afectan selectivamente la autorrepresentación en regiones corticales fronto-parietales, incluida la red de modo predeterminado (RMP), conocida por mediar el procesamiento de información relacionada con el yo. La UTP, una región de la RMP, está directamente implicada en las experiencias extracorporales y en la alucinación de figuras humanas. El hecho de que los receptores 5-HT2A se distribuyan en redes corticales de nivel superior como la RMP, incluida la UTP, es consistente con los hallazgos de que las drogas alucinógenas pueden inducir eventos de tipo experiencia extracorporal.
La investigación también sugiere que la activación del receptor 5-HT2A subyace a la propensión a atribuir significado a estímulos “sin sentido”. Esto podría explicar por qué el receptor 5-HT2A está regulado al alza en pacientes no tratados con esquizofrenia, y por qué muchos antipsicóticos de segunda generación tienen un efecto antagonista sobre los receptores 5-HT2A.
Los receptores 5-HT2A también están densamente concentrados en el sistema límbico y son importantes para mediar la emoción del miedo. La expresión de estos receptores constituye un rasgo relacionado con la ansiedad. Los individuos con mayor actividad de serotonina tienden a tener personalidades más temerosas, y los animales con deficiencia de receptores 5-HT2A carecen de reacciones de miedo normales. El receptor 5-HT2A ejerce influencia sobre las regiones prefrontales mediales que regulan la amígdala durante las reacciones de lucha o huida.
Es plausible que durante la parálisis del sueño, la activación del sistema de excitación serotoninérgico (es decir, una elevación fásica de serotonina) para desencadenar la vigilia perceptual cause una sobreactividad de serotonina en el cerebro del durmiente paralizado. La serotonina podría estar funcionalmente implicada en la generación de alucinaciones de la parálisis del sueño a través de la actividad del receptor 5-HT2A. La sobreactivación de los receptores 5-HT2A durante este peculiar estado de “sueño REM-vigilia” puede a su vez conducir a un aumento masivo de la excitabilidad cortical (por ejemplo, en la corteza visual), una liberación elevada de glutamato en la neocorteza y una mayor activación de la amígdala.
Tipos de Alucinaciones y el Miedo
Las alucinaciones asociadas con la PS no tienen un razonamiento fáctico detrás de ellas, pero se cree comúnmente que reflejan la intrusión de imágenes oníricas en la conciencia despierta. Las alucinaciones pueden ir acompañadas de voces, apariciones visuales y, con menos frecuencia, sensaciones de flotación o experiencias extracorporales. Las experiencias alucinatorias se dividen en tres categorías principales, basadas en la frecuencia y la viveza o intensidad percibida:
| Categoría de Alucinación | Características Principales | Sensaciones Comunes | Emoción Asociada |
|---|---|---|---|
| Intruso | Sentido de no estar solo, entidades amenazantes (humanos, demonios, aliens). | Pasos, susurros, sonidos de animales, amenazas verbales, contacto físico (ser tocado o agarrado). | Miedo, Terror |
| Íncubo | Sensaciones de contacto corporal, generalmente en el pecho o garganta. | Respiración impedida, sensaciones de asfixia, estrangulación, presión en el pecho, dolor. | Miedo extremo, Pensamientos de muerte inminente |
| Vestibular-Motor (VM) | Sensaciones de movimiento ilusorio, cambio de postura, percepción del cuerpo. | Flotar, volar, sentarse, levantarse, caminar alrededor, experiencias extracorporales, autoscopia (verse a sí mismo). | A menudo dicha, alegría, a veces erótico |
Las alucinaciones de intruso e íncubo son muy similares y generalmente se categorizan juntas debido a las experiencias de amenaza y asalto. Las experiencias de íncubo se diferencian en que implican sensaciones de “contacto corporal, incluyendo sentimientos de respiración impedida, sensaciones de asfixia, estrangulación o sofocación, presión corporal (generalmente en el pecho) y dolor”. Estas alucinaciones de contacto se correlacionan positivamente con el miedo y pensamientos de muerte inminente. Estas dos categorías de alucinaciones asociadas con la PS son algunas de las más aterradoras, mientras que las experiencias VM a menudo se asocian con dicha y alegría.
Las alucinaciones de la parálisis del sueño tienen las características clásicas de las alucinaciones serotoninérgicas (“pseudoalucinaciones”) y son similares a las inducidas por drogas alucinógenas. Por ejemplo, tienden a ser “oníricas” – hasta el punto de que el evento a veces se interpreta como un sueño. Además, durante la parálisis del sueño, el afectado puede tener una amplia conciencia de que en realidad está alucinando (aunque no siempre sea el caso) – “sé que solo estoy alucinando este ‘fantasma’ delante de mí, pero todavía se siente real”. Al igual que las drogas alucinógenas, la parálisis del sueño se asocia comúnmente con la experiencia de alucinaciones de naturaleza “mística” y “de otro mundo”. Como se señaló, a menudo incluyen ver y sentir seres sobrenaturales malévolos y tener estados alterados de conciencia. Tales experiencias extracorporales pueden implicar sentimientos de “disociación” y “separación” del “yo”.
La parálisis del sueño casi siempre produce una abrumadora sensación de miedo, manifestándose como alucinaciones aterradoras, delirios paranoides y reacciones similares al pánico. La experiencia del miedo durante la parálisis del sueño es una de sus características clave, reportada tanto en presencia como en ausencia de alucinaciones. No hay evidencia que sugiera que las reacciones de miedo extremo durante la parálisis del sueño disminuyan después de múltiples episodios o de tener conocimiento previo sobre las raíces neurológicas de la experiencia. La parálisis del sueño por sí sola parece activar los circuitos de miedo de la amígdala a nivel central. Como tal, el miedo no es simplemente el resultado de darse cuenta de que uno está paralizado, cogniciones catastróficas sobre el evento (por ejemplo, “me estoy muriendo”) y síntomas somáticos desagradables o alucinaciones, aunque estos casi con certeza contribuyen al miedo subyacente y pueden crear un bucle de retroalimentación positiva.

Los niveles elevados de miedo observados durante la parálisis del sueño son consistentes con el vínculo bien establecido entre la activación del receptor 5-HT2A y las reacciones de miedo. Esto podría explicar por qué la parálisis del sueño casi siempre se reporta como aterradora en todo el mundo, y rara vez como una experiencia neutral o benigna.
Además del posible papel de los receptores 5-HT2A en la mediación de las reacciones de miedo-ansiedad de la parálisis del sueño, los principios funcionales de la activación del receptor 5-HT2C podrían impulsar la ansiedad (a través de la amígdala y el NDR) y las reacciones de pánico (a través de la sustancia gris periacueductal, PAG) durante la parálisis del sueño. La serotonina actúa como un “sistema de ansiedad anticipatoria” (o sistema de “no entres en pánico todavía”) donde las amenazas distales generan ansiedad a través de la amígdala y la corteza frontal, mientras restringen la activación prematura de las reacciones de lucha-huida (PAG) a través de la serotonina (receptores 5-HT2C) en el NDR. Por otro lado, cuando las “amenazas” son proximales (por ejemplo, creer que la muerte es inminente o detectar sensaciones de tacto, dolor o sofocación, todo lo cual es común durante la parálisis del sueño), la serotonina activa la PAG, lo que resulta en reacciones de pánico. Las alucinaciones de la parálisis del sueño a menudo incluyen escenarios donde los “fantasmas/demonios” se manifiestan como amenazas distales (por ejemplo, acechando en la esquina del dormitorio) y/o como amenazas proximales/inminentes (por ejemplo, “ataques de fantasmas” que resultan en sensaciones de asfixia y sofocación, dolor y espasmos en las extremidades, etc.).
La Corteza Orbitofrontal y la Interpretación de Amenazas
Los estados afectivos como el miedo pueden influir directamente en nuestro sistema perceptual. Existe evidencia de neuroimagen que señala a la corteza orbitofrontal (COF) en particular como una región que puede generar predicciones de arriba hacia abajo sobre el valor emocional de los estímulos visuales. La COF es un sitio de asociación densamente conectado que recibe información de diversas modalidades sensoriales, incluidos centros límbicos; está estratégicamente ubicada para integrar información intermodal pertinente a la interpretación de estímulos visuales. La amígdala, rica en receptores 5-HT2A, está conectada a la COF y puede proporcionar una fuente importante de información a la COF sobre el valor afectivo de los estímulos. Es de particular interés que los receptores 5-HT2A estén densamente concentrados en la COF.
Es plausible que durante la parálisis del sueño, el circuito de miedo amigdalino inducido por el receptor 5-HT2A, mediado por la COF, influya directamente en las vías visuales y, en consecuencia, en las alucinaciones (es decir, creando un escenario aterrador que coincida con el estado emocional del individuo). Esta activación del “sistema de hipervigilancia de amenazas” del cerebro podría facilitar la influencia de arriba hacia abajo, por ejemplo, permitiendo que las sensaciones somáticas generadas endógenamente y las señales ambiguas se interpreten como amenazantes y exógenamente impulsadas, es decir, como un petrificante “intruso fantasmal en el dormitorio”.
Esto podría ser similar a la “atribución de relevancia personal” disfuncional que se observa en los trastornos psicóticos. En efecto, es más probable que estas señales multisensoriales (visuales, táctiles, cinéticas, etc.) se interpreten de manera personalizada y se incorporen en una narrativa elaborada, digamos, como un intruso en el dormitorio que se acerca al durmiente indefenso, presionando su pecho y sujetando sus brazos y piernas, mientras intenta violarlo o estrangularlo hasta la muerte.
¿Existe una Predisposición Genética?
Es posible que las personas con una mayor densidad de receptores 5-HT2A (por ejemplo, en ciertas regiones cerebrales) sean más propensas a alucinar durante la parálisis del sueño. Estas alucinaciones podrían estar asociadas con la expresión del gen HTR2A en el cromosoma 13, que produce una mayor densidad de receptores. El gen que codifica HTR2A se encuentra en el brazo largo del cromosoma 13 (es decir, 13q). Los escaneos de ligamiento de todo el genoma han encontrado una asociación entre la esquizofrenia y los marcadores en el cromosoma 13q. Además, las alteraciones en el gen HTR2A y su expresión pueden ser factores de vulnerabilidad que predisponen a trastornos del estado de ánimo, como la ansiedad y la depresión. La ansiedad se asocia con la alucinación durante la parálisis del sueño. Un estudio encontró que tener alucinaciones visuales durante la parálisis del sueño se asociaba con la sintomatología de ansiedad de rasgo. Además, se ha encontrado que los camboyanos muy traumatizados tienen tasas extremadamente altas de alucinaciones durante la parálisis del sueño en comparación con las poblaciones generales.
Manejo y Posibles Tratamientos
Si bien la parálisis del sueño causa mucho miedo y ansiedad en general, la gran mayoría de los episodios son benignos y no están relacionados con patologías graves. Por lo tanto, a menudo no se necesita tratamiento, excepto en casos de episodios repetitivos y aterradores.
Aunque faltan ensayos clínicos, los inhibidores selectivos de la recaptación de serotonina (ISRS) son uno de los fármacos más utilizados en la práctica clínica para tratar la parálisis del sueño angustiante. Esto no es sorprendente dada la modulación serotoninérgica del ciclo sueño/vigilia y, crucialmente, los efectos ansiolíticos de los ISRS. A la luz de la hipótesis del receptor 5-HT2A, se propone por primera vez un fármaco para dirigirse selectivamente a las alucinaciones y reacciones de miedo de la parálisis del sueño: pimavanserin. Pimavanserin es un agonista inverso altamente selectivo del receptor 5-HT2A; tiene, en comparación, una afinidad aproximadamente 40 veces menor por el receptor 5-HT2C. Esto lo convierte en un candidato prometedor para tratar las alucinaciones de la parálisis del sueño. Otro fármaco candidato es el antagonista del receptor 5-HT2A, ketanserina. Es posible que la ketanserina bloquee las características alucinatorias de la parálisis del sueño, como lo hace con las drogas alucinógenas como la psilocibina.
Existen también estudios que sugieren formas/teorías sobre cómo interrumpir o prevenir la PS. Las estrategias de prevención de la PS incluyeron: cambiar la posición para dormir, cambiar los patrones de sueño, técnicas de relajación, cambiar la dieta, eliminar la cafeína, intentar dejar de soñar, hacer ejercicio, evitar temas estresantes y consumir cafeína. Estas estrategias tuvieron éxito en su mayoría en un estudio, pero no funcionan para todos. Las estrategias para interrumpir la PS incluyeron: intentar mover las extremidades, calmarse, intentar gritar, cambiar el estado de sueño, enojarse/ser asertivo e interactuar con la alucinación (es decir, hablar con el espíritu). Estas tuvieron tasas de éxito relativamente más altas.
Preguntas Frecuentes sobre la Parálisis del Sueño
¿Qué causa la incapacidad de moverse durante la parálisis del sueño?
La incapacidad de moverse se debe a la atonía muscular normal que ocurre durante el sueño REM. Durante un episodio de parálisis del sueño, esta atonía persiste al despertar, dejando a la persona consciente pero físicamente paralizada. Está mediada por neurotransmisores como GABA y glicina.
¿Por qué veo o siento cosas que no están ahí?
Las alucinaciones durante la parálisis del sueño se creen relacionadas con la intrusión de imágenes oníricas del sueño REM en el estado de vigilia. Neurofarmacológicamente, se propone que la sobreactividad de la serotonina, particularmente a través de la activación del receptor 5-HT2A, juega un papel clave. Esto afecta áreas cerebrales involucradas en la visión, la auto-representación (UTP) y la interpretación emocional (COF), llevando a experiencias vívidas y aterradoras.
¿La parálisis del sueño es peligrosa?
Aunque puede ser aterradora y generar mucha ansiedad, la parálisis del sueño en sí misma generalmente no es peligrosa y se considera un fenómeno benigno no relacionado con patologías graves en la mayoría de los casos, especialmente la PS aislada.
¿Por qué algunas alucinaciones dan miedo y otras no?
Las alucinaciones tipo Intruso e Íncubo están fuertemente asociadas con el miedo debido a su contenido de amenaza y contacto físico (presión, asfixia). La activación del receptor 5-HT2A y 5-HT2C, junto con la influencia de la amígdala y la COF, probablemente contribuyen a esta respuesta de miedo. Las alucinaciones Vestibular-Motor, que implican movimiento y experiencias extracorporales, a menudo se asocian con sensaciones más positivas.
¿Se puede prevenir o tratar la parálisis del sueño?
La prevención y la interrupción son posibles, aunque las estrategias varían en efectividad. Cambiar hábitos de sueño y posición, y técnicas de relajación pueden ayudar. Para episodios recurrentes y angustiantes, los ISRS son un tratamiento común. Se están investigando fármacos más específicos como pimavanserin y ketanserina, dirigidos a los receptores 5-HT2A.
Conclusión
Existe una cantidad sustancial de ciencia detrás del trastorno del sueño conocido como parálisis del sueño. Aunque existe un razonamiento detrás de las imágenes vívidas y por qué ocurre este trastorno (la persistencia de la atonía REM al despertar), no hay un razonamiento específico de por qué las personas alucinan ciertos escenarios, aunque la hipótesis del papel crucial de la serotonina y el receptor 5-HT2A ofrece una explicación neurofarmacológica robusta. La interacción compleja entre la desregulación del ciclo sueño-vigilia, la actividad de neurotransmisores como la serotonina, y la función de regiones cerebrales como la amígdala, la corteza orbitofrontal y la unión temporoparietal, parece dar lugar a las aterradoras alucinaciones y al miedo abrumador.
Con suerte, en los próximos años de investigación, se encontrará más información sobre este trastorno y cómo tratarlo de manera más efectiva, especialmente apuntando a las vías neuroquímicas implicadas. El miedo y la ansiedad causados por la PS disminuirán optimísticamente a medida que transcurran las soluciones.
Si quieres conocer otros artículos parecidos a Parálisis del Sueño: La Ciencia Detrás del Terror puedes visitar la categoría Neurociencia.
