Las alucinaciones son quizás uno de los fenómenos más enigmáticos y perturbadores que el cerebro humano puede experimentar. Se sienten increíblemente reales, desafiando nuestra comprensión de la realidad misma. No son simples ilusiones o sueños vívidos; son percepciones sensoriales completas y convincentes que, sin embargo, no tienen una base en el mundo exterior. Comprender su origen es adentrarse en la compleja maquinaria del sistema nervioso central.

Una alucinación se define como una percepción falsa de objetos o eventos que involucra cualquiera de los cinco sentidos tradicionales: vista, oído, olfato, tacto y gusto, además de otras percepciones corporales o de presencia. A pesar de su naturaleza irreal, la persona que las experimenta las percibe como totalmente auténticas. La ciencia ha determinado que estas experiencias sensoriales fabricadas son el resultado directo de reacciones químicas o anomalías dentro del cerebro.

Aunque a menudo se asocian con trastornos psicóticos severos como la esquizofrenia, las alucinaciones pueden ser síntomas de una amplia gama de condiciones, incluyendo el uso de sustancias, enfermedades neurológicas e incluso situaciones temporales como la privación sensorial o ciertos estados de sueño. Una distinción crucial radica en si la persona es consciente de que su experiencia no es real. Cuando una persona cree que su alucinación es genuina, se considera un síntoma psicótico.
- Diversidad en la Percepción Falsa: Tipos de Alucinaciones
- Diferenciando Conceptos: Alucinación, Delirio e Ilusión
- ¿Cómo Saber Si Estamos Alucinando?
- La Intrincada Neurobiología de las Alucinaciones: ¿Cuál es la Causa Raíz?
- Modelos Cognitivos y Perceptuales
- El Papel de la Química Externa e Interna
- Conclusión: Una Interacción Compleja
- Preguntas Frecuentes sobre las Alucinaciones
Diversidad en la Percepción Falsa: Tipos de Alucinaciones
Las alucinaciones no son un fenómeno unitario; se manifiestan de diversas formas según el sentido que afecten. La clasificación por modalidad sensorial nos ayuda a entender su naturaleza variada:
- Alucinaciones Auditivas: Son las más comunes. Implican escuchar sonidos que no existen, desde música o pasos hasta, más frecuentemente, voces. Estas voces pueden ser neutrales, positivas o, en casos preocupantes, negativas o imperativas, ordenando acciones que podrían ser perjudiciales.
- Alucinaciones Visuales: Consisten en ver cosas que no están presentes, como objetos, formas, personas, animales o luces. La complejidad de lo visto puede variar enormemente.
- Alucinaciones Táctiles: Se refieren a sentir sensaciones en el cuerpo, como si algo tocara la piel o se moviera dentro del cuerpo, sin que haya un estímulo físico real. Una sensación común es la de insectos arrastrándose sobre la piel (formicación).
- Alucinaciones Olfativas: Involucran percibir olores que no existen o que nadie más puede detectar. Estos olores a menudo son desagradables.
- Alucinaciones Gustativas: Provocan la percepción de sabores, a menudo extraños o metálicos. Son un síntoma relativamente común en personas con epilepsia.
- Alucinaciones de Presencia: Hacen sentir que alguien está cerca, en la misma habitación o detrás de uno, sin que haya nadie físicamente presente.
- Alucinaciones Propioceptivas: Hacen creer que el cuerpo se está moviendo, como volando o flotando, cuando en realidad está quieto.
Además, existen alucinaciones vinculadas específicamente al sueño:
- Alucinaciones Hipnopómpicas: Ocurren al despertar. Para la mayoría, son normales y no indican un problema subyacente, aunque pueden ser más frecuentes en ciertos trastornos del sueño.
- Alucinaciones Hipnagógicas: Suceden al quedarse dormido. Suelen ser breves y predominantemente visuales (patrones, formas, caras, escenas). Al igual que las hipnopómpicas, generalmente no son motivo de preocupación.
Diferenciando Conceptos: Alucinación, Delirio e Ilusión
Es fundamental distinguir las alucinaciones de otros fenómenos perceptivos o de pensamiento alterado que a menudo se confunden:
| Fenómeno | Descripción | Base Sensorial | Base de Creencia |
|---|---|---|---|
| Alucinación | Percepción sensorial de algo que no existe. | Sí (vista, oído, tacto, etc.) | No (aunque puede ser creída como real) |
| Delirio | Creencia inamovible en algo que no es cierto, a pesar de la evidencia en contra. | No | Sí (una creencia falsa) |
| Ilusión | Interpretación errónea de un estímulo sensorial real. | Sí (estímulo real mal interpretado) | No (se corrige con información adicional) |
Mientras que una alucinación es ver u oír algo que no está allí en absoluto, un delirio es una creencia firme y falsa (como creer que uno tiene superpoderes). Una ilusión, por otro lado, es percibir algo real (como una sombra o una bolsa negra) y confundirlo momentáneamente con otra cosa (como un animal), una confusión que se resuelve al obtener más información.
¿Cómo Saber Si Estamos Alucinando?
Curiosamente, es posible experimentar una alucinación y ser plenamente consciente de que no es real. Por ejemplo, una persona en duelo puede escuchar momentáneamente la voz de un ser querido fallecido o 'verlo', pero sabe que esto es imposible. Las alucinaciones hipnagógicas o hipnopómpicas también suelen reconocerse como irreales. En estos casos, el contexto y el entorno proporcionan las pistas necesarias para discernir la falsedad de la percepción.
Sin embargo, en condiciones crónicas como la esquizofrenia o la demencia, la capacidad de discernir la realidad de la alucinación a menudo se pierde, y la persona cree firmemente en lo que está experimentando.
La Intrincada Neurobiología de las Alucinaciones: ¿Cuál es la Causa Raíz?
La causa raíz de las alucinaciones reside en disfunciones o activaciones anómalas de los circuitos cerebrales y las vías neuroquímicas que normalmente median nuestra percepción de la realidad. La investigación a lo largo de décadas ha propuesto varios modelos:
Perspectivas Históricas: Primeros Modelos
- Modelo de Desinhibición (Hughlings Jackson): Sugirió que las alucinaciones ocurren cuando se suprimen las influencias inhibitorias de las capas superiores del cerebro, liberando la actividad de niveles intermedios.
- Teoría de la Excitación Cerebral Anormal (Penfield): Basado en la estimulación eléctrica del cerebro que inducía alucinaciones, propuso que la excitación anormal en ciertas áreas era el mecanismo.
- Teoría de la Disociación Neurofisiológica (Marrazzi): Postuló que las alucinaciones resultan de una disociación entre la corteza sensorial primaria y las áreas de asociación cortical que la regulan.
- Teoría de la Liberación Perceptual (West): Propuso un mecanismo de censura cerebral que filtra la mayoría de los estímulos sensoriales. Si este flujo constante de entrada sensorial se interrumpe (por privación sensorial o estados afectivos intensos), recuerdos o percepciones previas pueden emerger a la conciencia como alucinaciones.
El Rol Crucial de los Neurotransmisores
Los neurotransmisores, las sustancias químicas que transmiten señales entre las neuronas, juegan un papel fundamental en la génesis de las alucinaciones:
- Serotonina: Implicada por la acción de fármacos alucinógenos (LSD, mescalina, psilocibina) que actúan como agonistas o agonistas parciales de los receptores 5-HT2A de serotonina. Incluso algunos antidepresivos (ISRS) que aumentan la serotonina pueden causar alucinaciones como efecto secundario.
- Sistema Colinérgico: Las alteraciones en la neurotransmisión colinérgica también se han asociado. Plantas como la belladona o el estramonio, con agentes antimuscarínicos (escopolamina, atropina), causan alucinaciones. Son comunes en enfermedades caracterizadas por una reducción de acetilcolina, como el Alzheimer y la demencia con cuerpos de Lewy.
- Dopamina: Niveles muy altos de dopamina en el sistema límbico están fuertemente implicados en las alucinaciones y delirios en la esquizofrenia. Los antipsicóticos, que bloquean la actividad dopaminérgica, alivian estos síntomas. Fármacos que aumentan la dopamina (L-dopa, metilfenidato) pueden inducirlas. Sorprendentemente, estados hipodopaminérgicos (bajos niveles), como en las fases avanzadas de la enfermedad de Parkinson, también pueden causar alucinaciones, lo que sugiere una complejidad en la vía dopaminérgica cortical.
Anomalías Estructurales y Funcionales del Cerebro
Las técnicas de neuroimagen (MRI, fMRI, PET) han revelado patrones de actividad y volumen en el cerebro de personas que experimentan alucinaciones:
- Imagen Estructural: Se han observado reducciones de volumen en el giro temporal superior izquierdo (especialmente en esquizofrenia con alucinaciones auditivas), en las cortezas prefrontal y cerebelosa (posiblemente afectando la monitorización del habla interna), y en el giro temporal medio izquierdo (asociado a síntomas positivos en el trastorno bipolar).
- Imagen Funcional: Durante las alucinaciones, se ha detectado un aumento del flujo sanguíneo o activación en áreas relacionadas con el lenguaje (áreas de Broca y Wernicke, corteza temporal izquierda, giro cingulado anterior) para las alucinaciones auditivas. Las alucinaciones visuales en Parkinson se han asociado con hipoperfusión en el giro fusiforme derecho e hiperperfusión en giros temporales derechos. En general, se activan áreas sensoriales asociativas específicas para la modalidad de la alucinación. También se ha observado activación en áreas subcorticales como el tálamo y estructuras límbicas.
Estas activaciones anómalas sugieren que el cerebro alucinante puede caracterizarse por una entrada más fuerte de centros subcorticales, un control reducido de la corteza prefrontal dorsolateral y una activación aberrante del cingulado anterior dorsal, área clave en la monitorización de la fuente (distinguir entre estímulos internos y externos).
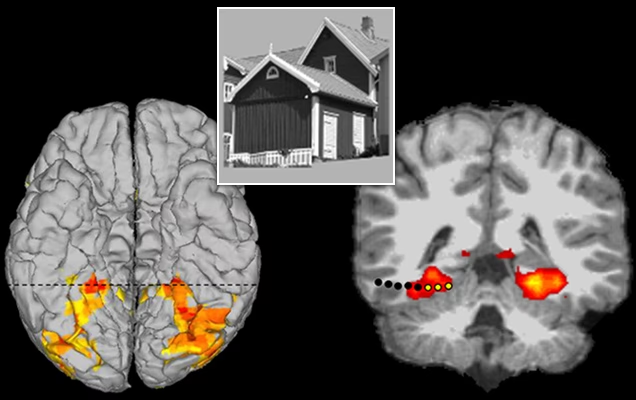
Correlatos Anatómicos Específicos
Las alucinaciones activan áreas cerebrales implicadas en la sensación normal de la modalidad correspondiente. Las alucinaciones auditivas, por ejemplo, parecen involucrar las cortezas primaria y asociativa, las áreas de Broca y Wernicke, regiones subcorticales, paralímbicas y límbicas, el estriado ventral y el tálamo. Se sugiere que esto se debe a una dismodulación del flujo de información entre el estriado ventral, el tálamo y la corteza, potenciada por el aumento de la actividad dopaminérgica en la vía mesolímbica. La investigación con escucha dicótica en esquizofrenia sugiere un déficit funcional en la región peri-silviana izquierda, un área clave en la percepción del habla.
Modelos Cognitivos y Perceptuales
Más allá de la neuroquímica y la anatomía, los modelos cognitivos exploran cómo el cerebro procesa la información y cómo fallos en este procesamiento cognitivo pueden dar lugar a alucinaciones:
- Procesamiento Ascendente (Bottom-Up) vs. Descendente (Top-Down): La percepción normal integra la entrada sensorial (bottom-up) con las expectativas, conocimientos previos y atención (top-down). Las alucinaciones pueden surgir de fallos en cualquiera de los dos o en su interacción. La privación sensorial o el daño en áreas sensoriales primarias (bottom-up) pueden contribuir, al igual que las expectativas o la atención (top-down).
- Fallo en la Monitorización de la Fuente (Bentall): Propone que las alucinaciones resultan de una incapacidad para distinguir entre información generada internamente (pensamientos, imágenes mentales) y estímulos externos. Hay un sesgo hacia atribuir eventos internos a fuentes externas.
- Disrupción del Habla Interna (Hoffman, David): Sugiere que las alucinaciones verbales (oír voces) podrían ser el resultado de una disrupción en el sistema de habla interna. El propio 'diálogo interior' o 'voz interna' se percibe erróneamente como proveniente del exterior.
- Modelo de Déficit de Percepción y Atención (PAD - Collerton): Específico para alucinaciones visuales complejas. Propone que una combinación de deterioro sensorial, anomalías atencionales (fallo en la unión atencional de características visuales) y una representación relativamente intacta del 'escenario' visual permite la intrusión de 'proto-objetos' alucinatorios en la percepción consciente.
- Modelos de Redes Neuronales: Simulaciones computacionales han explorado cómo las hipótesis neurobiológicas de la esquizofrenia (poda sináptica excesiva, alteraciones dopaminérgicas) podrían generar percepciones espontáneas que simulan alucinaciones auditivas.
Metacognición y Creencias: La Interpretación de la Experiencia
Modelos recientes sugieren que las alucinaciones están relacionadas con la mala atribución de eventos internos (pensamientos intrusivos, imágenes). El modelo de Morrison postula que las alucinaciones pueden surgir de pensamientos intrusivos normales que, debido a factores motivacionales (como reducir la ansiedad o la disonancia cognitiva), se externalizan. Las creencias metacognitivas (creencias sobre los propios procesos mentales, ej., 'mis pensamientos deben ser controlables') juegan un papel clave; si un pensamiento intrusivo viola estas creencias, la disonancia resultante puede llevar a externalizarlo como alucinación para mantener la coherencia del sistema de creencias.
El Papel de la Química Externa e Interna
Más allá de los neurotransmisores endógenos, ciertas sustancias químicas externas o cambios metabólicos internos pueden inducir alucinaciones:
- Fármacos Anestésicos: Algunos, como el amobarbital, pueden reducir la entrada sensorial y favorecer la 'liberación perceptual', permitiendo que emerjan recuerdos o percepciones intensas. Las alucinaciones al inducir o emerger de la anestesia general son conocidas.
- Drogas Alucinógenas/Psicodélicas: Sustancias como el LSD, la psilocibina, la mescalina o el THC (marihuana) distorsionan la percepción sin causar pérdida de conciencia. Actúan sobre sistemas neurotransmisores (principalmente serotonina 5-HT2A), alterando la transmisión nerviosa y 'congestionando los circuitos'. Estos compuestos, a veces llamados 'psicomiméticos', se han estudiado como modelos de psicosis.
- Metabolitos Internos: Ciertos trastornos metabólicos pueden generar sustancias que afectan el cerebro y provocan alucinaciones.
Estas sustancias demuestran cómo la manipulación química puede alterar drásticamente la percepción, apoyando la idea de que las alucinaciones tienen una base biológica sólida.
Conclusión: Una Interacción Compleja
En resumen, la causa raíz de las alucinaciones no es una única entidad, sino una compleja interacción de factores. Involucra desregulaciones en los sistemas de neurotransmisores (especialmente dopamina, serotonina, colina), activaciones anómalas o estructurales en áreas cerebrales específicas (cortezas sensoriales, temporales, frontales, estructuras subcorticales), y fallos en los procesos cognitivos que nos permiten distinguir la realidad de nuestros pensamientos o imaginaciones internas (monitorización de la fuente, procesamiento top-down/bottom-up). Ya sea inducida por una enfermedad mental, una condición neurológica, sustancias o incluso estados de sueño, una alucinación es un fenómeno real del cerebro, una ventana a cómo la intrincada red neuronal construye (o deconstruye) nuestra percepción del mundo.
Preguntas Frecuentes sobre las Alucinaciones
¿Las alucinaciones siempre significan que alguien tiene una enfermedad mental grave?
No siempre. Si bien son un síntoma clave en trastornos como la esquizofrenia, también pueden ocurrir en otras condiciones médicas (fiebre alta, infecciones, migrañas), trastornos neurológicos (epilepsia, Parkinson, demencia), uso de sustancias, privación del sueño, duelo o incluso al quedarse dormido o despertar (alucinaciones hipnagógicas/hipnopómpicas), que a menudo son benignas.

¿Pueden el estrés o la falta de sueño causar alucinaciones?
Sí. La privación severa del sueño y el estrés extremo pueden alterar el funcionamiento cerebral y, en algunos casos, precipitar experiencias alucinatorias temporales.
¿Las alucinaciones que ocurren al dormir o despertar son motivo de preocupación?
Generalmente no. Las alucinaciones hipnagógicas (al quedarse dormido) e hipnopómpicas (al despertar) son relativamente comunes y suelen considerarse una variación normal de la transición entre la vigilia y el sueño. Sin embargo, si son muy frecuentes, perturbadoras o se asocian a otros síntomas del sueño, es recomendable consultar a un médico.
¿Las alucinaciones visuales son iguales que las auditivas?
Son diferentes en la modalidad sensorial afectada y a menudo implican distintas áreas cerebrales y causas subyacentes, aunque pueden coexistir. Las alucinaciones auditivas (oír voces) son más comunes en la esquizofrenia, mientras que las visuales son más frecuentes en demencias o enfermedades neurológicas como el Parkinson.
¿Se pueden tratar las alucinaciones?
Sí. El tratamiento depende de la causa subyacente. Si son síntoma de una enfermedad mental, los medicamentos antipsicóticos que actúan sobre la dopamina suelen ser efectivos. Si son causadas por una condición médica o sustancia, tratar esa condición o eliminar la sustancia es clave. La terapia cognitivo-conductual también puede ayudar a las personas a manejar la angustia asociada a las alucinaciones, incluso si persisten.
Si quieres conocer otros artículos parecidos a Las Raíces Profundas de las Alucinaciones puedes visitar la categoría Neurociencia.
