La epilepsia es una de las enfermedades neurológicas más comunes en el mundo, afectando a millones de personas. A menudo mal entendida, esta condición se caracteriza por una actividad eléctrica anormal en el cerebro, que da lugar a lo que conocemos como crisis epilépticas. Imagina el cerebro como una vasta red de circuitos eléctricos; en la epilepsia, de repente, puede producirse una especie de "cortocircuito" o "tormenta eléctrica" que altera temporalmente su funcionamiento normal.
Debido a que el cerebro es el centro de control de tantas funciones corporales y mentales, una crisis epiléptica puede manifestarse de maneras muy diversas. No todas las crisis implican convulsiones dramáticas. Algunas pueden ser episodios sutiles de confusión, miradas fijas o sensaciones inusuales. Entender la ciencia detrás de la epilepsia es fundamental para un diagnóstico preciso, un tratamiento efectivo y, lo más importante, para disipar el miedo y el estigma asociados a esta condición.
- ¿Qué es Exactamente una Crisis Epiléptica? La Base Científica
- ¿Quién Puede Desarrollar Epilepsia? Causas y Factores de Riesgo
- Síntomas: Cómo Reconocer una Crisis Epiléptica
- Tipos de Crisis Epilépticas: Focales vs. Generalizadas
- Mitos Comunes sobre la Epilepsia
- Diagnóstico de la Epilepsia
- Opciones de Tratamiento
- Preguntas Frecuentes sobre la Epilepsia
- Conclusión
¿Qué es Exactamente una Crisis Epiléptica? La Base Científica
En su núcleo, una crisis epiléptica es un evento transitorio de signos o síntomas causados por una actividad neuronal excesiva o sincrónica anormal en el cerebro. Las neuronas, las células principales del cerebro, se comunican entre sí mediante señales eléctricas y químicas. Normalmente, esta comunicación es ordenada y controlada.
Sin embargo, en una persona con epilepsia, hay un desequilibrio en esta comunicación. Esto puede deberse a varios factores, incluyendo alteraciones en los canales iónicos de las neuronas (que controlan el flujo de iones cargados eléctricamente a través de la membrana celular), cambios en los neurotransmisores (las sustancias químicas que transmiten señales entre neuronas, como el glutamato excitatorio o el GABA inhibitorio), o una organización anormal de las redes neuronales. Este desequilibrio hace que un grupo de neuronas se vuelva hiperexcitable y comience a disparar impulsos eléctricos de manera rápida y descontrolada. Si esta actividad anómala se propaga a otras áreas del cerebro, se produce una crisis epiléptica.
La forma en que se manifiesta una crisis depende de la región o regiones del cerebro donde se origina y se propaga esta actividad eléctrica anormal. Por ejemplo, si la actividad anómala ocurre en la corteza motora (que controla el movimiento), la crisis puede involucrar sacudidas involuntarias. Si ocurre en áreas relacionadas con la conciencia, puede haber pérdida de conocimiento.
¿Quién Puede Desarrollar Epilepsia? Causas y Factores de Riesgo
Aunque la epilepsia puede diagnosticarse a cualquier edad, ciertas poblaciones, como los niños pequeños y los adultos mayores, parecen ser más susceptibles. Sin embargo, es crucial entender que cualquiera puede desarrollar epilepsia en cualquier momento de su vida.
Las causas subyacentes de la epilepsia son variadas y, en aproximadamente la mitad de los casos, la razón específica no llega a identificarse claramente. Algunas de las causas conocidas incluyen:
- Factores Genéticos: Algunas formas de epilepsia están relacionadas con alteraciones genéticas específicas que afectan la función de los canales iónicos u otras proteínas neuronales. Estas pueden ser heredadas o surgir como nuevas mutaciones.
- Lesiones Cerebrales Adquiridas: Daños en el cerebro causados por eventos como accidentes cerebrovasculares (ictus), traumatismos craneoencefálicos, infecciones cerebrales (meningitis, encefalitis), tumores cerebrales o falta de oxígeno durante el parto pueden dejar cicatrices o alterar la actividad eléctrica neuronal, aumentando el riesgo de desarrollar epilepsia.
- Trastornos del Desarrollo: Ciertas malformaciones o trastornos en el desarrollo cerebral que ocurren antes o poco después del nacimiento pueden predisponer a la epilepsia.
- Otras Condiciones Neurológicas: Enfermedades como el Alzheimer en adultos mayores pueden aumentar el riesgo de crisis.
A pesar de estas posibles causas, es importante recordar que en muchos casos, la epilepsia parece surgir de forma espontánea sin una causa aparente identificable después de una evaluación exhaustiva. Esto subraya la complejidad de esta condición.
Síntomas: Cómo Reconocer una Crisis Epiléptica
Reconocer una crisis epiléptica puede ser un desafío, ya que los síntomas varían enormemente de una persona a otra y dependen de la parte del cerebro afectada. Sin embargo, muchas personas con epilepsia tienden a experimentar el mismo tipo de crisis repetidamente.
Los síntomas comunes a tener en cuenta incluyen:
- Confusión temporal
- Episodios de mirada fija (ausencias)
- Movimientos espasmódicos incontrolables de brazos y piernas
- Pérdida de conocimiento o conciencia
- Síntomas psíquicos como miedo, ansiedad o déjà vu (la sensación de haber vivido algo antes)
- Cambios en las sensaciones (olfato, gusto, oído, visión alterados)
- Mareos o sensaciones de hormigueo
Es vital diferenciar las crisis epilépticas de otras condiciones que pueden presentar síntomas similares, como migrañas, problemas cardíacos, trastornos del sueño o afecciones psiquiátricas. Por ello, un diagnóstico médico es indispensable.
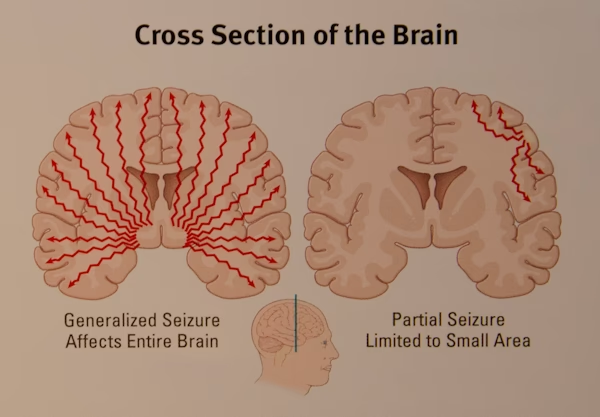
Tipos de Crisis Epilépticas: Focales vs. Generalizadas
Las crisis epilépticas se clasifican principalmente en dos categorías, basándose en dónde comienza la actividad eléctrica anormal en el cerebro:
Crisis Focales (o Parciales)
Estas crisis se originan en una sola área o red de un lado del cerebro. Los síntomas dependen de la función de esa área. Se subdividen según el nivel de conciencia durante la crisis:
- Crisis Focales sin Pérdida de Conciencia (anteriormente Crisis Parciales Simples): La persona permanece consciente y alerta durante la crisis. Puede experimentar cambios en las sensaciones (oler algo que no está ahí, sentir hormigueo), movimientos involuntarios de una parte del cuerpo (un brazo, una pierna), síntomas emocionales (miedo repentino) o autonómicos (cambios en el ritmo cardíaco).
- Crisis Focales con Alteración de la Conciencia (anteriormente Crisis Parciales Complejas): La conciencia de la persona se ve afectada o perdida. La persona puede parecer despierta pero no responde normalmente a su entorno, tener la mirada perdida o realizar movimientos automáticos y repetitivos como frotarse las manos, masticar, tragar o caminar en círculos. Al finalizar la crisis, la persona a menudo no recuerda lo sucedido.
Crisis Generalizadas
Estas crisis involucran redes neuronales en ambos lados del cerebro desde el principio. La conciencia suele estar alterada o perdida en la mayoría de los casos. Existen varios tipos de crisis generalizadas:
- Crisis de Ausencia (Petit Mal): Caracterizadas por episodios breves (segundos) de mirada fija o "desconexión", a menudo con pequeños movimientos repetitivos como parpadeo o chasquido de labios. La persona interrumpe su actividad y luego la retoma sin recordar el episodio. Son más comunes en niños.
- Crisis Tónicas: Causan rigidez muscular repentina, a menudo afectando la espalda, brazos y piernas. La persona puede caer al suelo.
- Crisis Atónicas (Akinéticas): Provocan una pérdida repentina del tono muscular, llevando a la persona a desplomarse o caer. Son el opuesto de las crisis tónicas.
- Crisis Clónicas: Se caracterizan por movimientos espasmódicos repetitivos y rítmicos, que suelen afectar el cuello, la cara y los brazos.
- Crisis Mioclónicas: Consisten en sacudidas o tirones breves y repentinos de los brazos o piernas. A menudo ocurren en racimos.
- Crisis Tónico-Clónicas (Grand Mal): Son el tipo más conocido y dramático. Comienzan con una fase tónica (rigidez) seguida de una fase clónica (sacudidas rítmicas). La persona pierde la conciencia, puede morderse la lengua o perder el control de los esfínteres. Al finalizar, a menudo hay un período de confusión y somnolencia (fase post-ictal).
Identificar el tipo exacto de crisis es fundamental, ya que guía las decisiones de tratamiento.
Tabla Comparativa de Tipos de Crisis
Para entender mejor las diferencias clave entre los tipos de crisis, podemos resumirlas:
| Tipo Principal | Origen en el Cerebro | Nivel de Conciencia | Manifestaciones Comunes |
|---|---|---|---|
| Focal sin pérdida de conciencia | Un área/lado específico | Consciente | Cambios sensoriales, movimientos involuntarios localizados, sensaciones emocionales/autonómicas. |
| Focal con alteración de conciencia | Un área/lado específico | Alterada o perdida | Mirada fija, automatismos (frotarse manos, masticar), no respuesta al entorno, amnesia del evento. |
| Generalizada de Ausencia | Ambos lados | Perdida | Mirada fija breve, parpadeo, chasquido de labios. |
| Generalizada Tónica | Ambos lados | Perdida | Rigidez muscular generalizada. |
| Generalizada Atónica | Ambos lados | Perdida | Pérdida súbita del tono muscular, colapso. |
| Generalizada Clónica | Ambos lados | Perdida | Sacudidas rítmicas generalizadas. |
| Generalizada Mioclónica | Ambos lados | Perdida (breve) | Sacudidas musculares breves, repentinas. |
| Generalizada Tónico-Clónica | Ambos lados | Perdida | Fase de rigidez seguida de sacudidas rítmicas, posible mordedura de lengua/incontinencia. |
Mitos Comunes sobre la Epilepsia
Es importante desmentir algunos mitos persistentes sobre la epilepsia que pueden generar miedo o acciones incorrectas:
- Mito: Las personas con epilepsia no pueden llevar una vida normal. Realidad: Con el diagnóstico y tratamiento adecuados, muchas personas con epilepsia controlan sus crisis y llevan vidas plenas y activas.
- Mito: Durante una crisis, debes poner algo en la boca de la persona para evitar que se trague la lengua. Realidad: Esto es peligroso y puede causar lesiones (mordeduras, fracturas dentales). Es imposible tragarse la lengua. Lo seguro es proteger la cabeza de la persona y despejar el área de objetos peligrosos.
- Mito: Debes sujetar a la persona durante una crisis para detener los movimientos. Realidad: No se debe sujetar a la persona durante una crisis tónico-clónica. Esto no detendrá la crisis y puede causar lesiones tanto a la persona como al cuidador.
- Mito: La epilepsia es contagiosa. Realidad: La epilepsia no es una enfermedad infecciosa y no se puede "contagiar".
Diagnóstico de la Epilepsia
El diagnóstico de la epilepsia es un proceso que requiere una evaluación cuidadosa por parte de profesionales médicos, a menudo neurólogos especializados en epilepsia (epileptólogos). No se diagnostica epilepsia después de una sola crisis, a menos que haya una causa clara y de alto riesgo de recurrencia.
El proceso diagnóstico generalmente incluye:
- Historia Clínica Detallada: Preguntas sobre la naturaleza de los episodios (cómo empiezan, qué ocurre, cuánto duran, qué sucede después), antecedentes familiares y de salud, y cualquier posible factor desencadenante. Si es posible, el testimonio de alguien que haya presenciado las crisis es invaluable.
- Examen Neurológico: Evaluación de las habilidades motoras, la función mental y los reflejos para detectar posibles problemas subyacentes.
- Electroencefalograma (EEG): Esta es la prueba más importante para diagnosticar epilepsia. Mide la actividad eléctrica del cerebro utilizando electrodos colocados en el cuero cabelludo. Un EEG puede registrar patrones de ondas cerebrales anormales incluso cuando la persona no está teniendo una crisis, o capturar la actividad durante una crisis si ocurre durante la prueba.
- Pruebas de Imagen Cerebral: Resonancia Magnética (RM) o Tomografía Computarizada (TC). Estas pruebas crean imágenes detalladas del cerebro para buscar anomalías estructurales como tumores, cicatrices de accidentes cerebrovasculares, malformaciones o áreas de daño que podrían estar causando las crisis.
- Análisis de Sangre: Pueden usarse para descartar otras causas de los episodios (como desequilibrios electrolíticos, infecciones, problemas de azúcar en sangre) o para buscar causas genéticas en algunos casos.
- Pruebas Neuropsicológicas: A veces se realizan para evaluar la función cognitiva (memoria, atención, lenguaje) y entender cómo la epilepsia o su causa subyacente pueden estar afectando estas áreas.
Dado que el cerebro es un órgano complejo, el manejo de la epilepsia a menudo requiere un equipo multidisciplinario que puede incluir neurólogos, epileptólogos, neurocirujanos (si se considera la cirugía), neurorradiólogos, especialistas en salud mental y otros profesionales.
Opciones de Tratamiento
El objetivo principal del tratamiento de la epilepsia es controlar las crisis o reducirlas significativamente para mejorar la calidad de vida de la persona.
La primera línea de tratamiento y la más común son los medicamentos antiepilépticos (MAE). Existen muchos tipos diferentes de MAE que actúan de diversas maneras para reducir la excitabilidad neuronal o aumentar la inhibición en el cerebro. Más de la mitad de las personas con epilepsia logran estar libres de crisis con el primer medicamento que prueban.
Sin embargo, si los medicamentos no controlan completamente las crisis (epilepsia resistente al tratamiento), existen otras opciones:
- Cirugía de Epilepsia: Si las crisis se originan consistentemente en una pequeña área específica del cerebro que puede ser removida sin causar un daño significativo, la cirugía puede ser una opción para eliminar el foco epiléptico.
- Estimulación Cerebral: Dispositivos implantados quirúrgicamente pueden enviar impulsos eléctricos regulares a áreas específicas del cerebro (como la estimulación del nervio vago o la estimulación cerebral profunda) para ayudar a reducir la frecuencia de las crisis.
- Dietas Especializadas: Dietas como la dieta cetogénica pueden ser útiles para algunos tipos de epilepsia, especialmente en niños, alterando el metabolismo del cerebro para reducir la excitabilidad.
Para las personas en tratamiento, mantener un diario detallado de las crisis es una herramienta invaluable. Registrar cuándo ocurren las crisis, cómo son, cuánto duran y posibles desencadenantes (como falta de sueño, estrés, enfermedad, olvido de dosis de medicación) ayuda a los médicos a ajustar el tratamiento y a la persona a identificar y evitar posibles factores de riesgo.
Preguntas Frecuentes sobre la Epilepsia
Aquí respondemos algunas preguntas comunes sobre la epilepsia:
¿La epilepsia es una enfermedad mental?
No. La epilepsia es una enfermedad neurológica, lo que significa que afecta al sistema nervioso, específicamente al cerebro. Aunque puede haber síntomas que afecten el estado de ánimo o el comportamiento durante o después de una crisis, la epilepsia en sí misma no es una enfermedad psiquiátrica.
¿Se puede curar la epilepsia?
En algunos casos, sí, particularmente si la causa subyacente (como un tumor que puede ser removido) puede eliminarse. En otros casos, la epilepsia se puede controlar completamente con medicamentos, lo que significa que la persona deja de tener crisis y, en algunos casos, puede eventualmente dejar la medicación bajo supervisión médica. Sin embargo, para muchas personas, la epilepsia es una condición crónica que requiere manejo a largo plazo.
¿Qué debo hacer si veo a alguien teniendo una crisis tónico-clónica?
- Mantén la calma.
- Protege a la persona de lesiones (quita objetos duros o afilados cercanos).
- Coloca algo suave bajo su cabeza si es posible.
- Afloja la ropa apretada alrededor del cuello.
- Gira a la persona suavemente de costado para ayudar a mantener la vía aérea despejada.
- No pongas nada en su boca.
- No intentes sujetarla.
- Observa la duración de la crisis. Si dura más de 5 minutos o si la persona tiene dificultad para respirar después, busca ayuda médica de emergencia.
- Quédate con la persona hasta que la crisis termine y esté plenamente consciente.
¿Todos los que tienen una crisis tienen epilepsia?
No. Una sola crisis puede ser provocada por factores temporales como fiebre alta (crisis febriles en niños), niveles bajos de azúcar en sangre, abstinencia de alcohol o drogas, o conmociones cerebrales. El diagnóstico de epilepsia generalmente requiere la ocurrencia de al menos dos crisis no provocadas separadas por más de 24 horas, o una crisis no provocada con una alta probabilidad de recurrencia (basada en pruebas como el EEG o la RM).
Conclusión
La epilepsia es una condición neurológica compleja pero manejable que surge de la actividad eléctrica anormal en el cerebro. Afecta a individuos de todas las edades y se manifiesta a través de una amplia gama de síntomas conocidos como crisis epilépticas. La ciencia detrás de esta condición, aunque en constante investigación, apunta a desequilibrios en la comunicación neuronal.
Un diagnóstico preciso, apoyado por herramientas como el EEG y la RM, es crucial para determinar el tipo de epilepsia y la estrategia de tratamiento más adecuada. Si bien los medicamentos son la piedra angular del tratamiento para la mayoría, existen otras opciones para casos más complejos. La investigación continua no solo busca comprender mejor las causas de la epilepsia, sino también desarrollar tratamientos más efectivos y, con suerte, una cura. Con información correcta y apoyo, las personas con epilepsia pueden vivir vidas plenas y productivas, superando los desafíos que presenta esta condición.
Si quieres conocer otros artículos parecidos a Epilepsia: La Ciencia Tras las Crisis puedes visitar la categoría Neurología.

