El estado de ánimo, esa marea interna que nos acompaña día a día, fluctúa de forma natural. Todos experimentamos momentos de alegría y tristeza. Sin embargo, para millones de personas, estos cambios en el estado de ánimo se vuelven crónicos, debilitantes y llegan a afectar profundamente su capacidad para funcionar en la vida, mantener un empleo o nutrir relaciones significativas. Se estima que alrededor del 10% de la población sufrirá depresión en algún momento de su vida. La depresión, un trastorno del estado de ánimo, se caracteriza por sentimientos persistentes de tristeza o vacío, angustia, falta de motivación, fatiga excesiva y, quizás lo más notable, la pérdida de interés en actividades que antes resultaban placenteras, un síntoma conocido como anhedonia. Frecuentemente, la depresión coexiste con la ansiedad, y debido a sus similitudes subyacentes, los tratamientos para una a menudo benefician a la otra.

- El Cerebro Bajo el Prisma de la Depresión: Regiones y Circuitos
- Cambios a Nivel Celular y Molecular: Más Allá de los Neurotransmisores
- Modelos Animales: Una Herramienta Crucial
- Cómo los Tratamientos Modulan el Cerebro
- Más Allá de la Neurociencia: Causas Multifactoriales
- El Camino Hacia la Recuperación
- Preguntas Frecuentes sobre la Neurociencia de la Depresión
El Cerebro Bajo el Prisma de la Depresión: Regiones y Circuitos
Los avances en neuroimagen han revelado que la depresión no es simplemente un estado mental, sino que implica una desregulación compleja de los circuitos cerebrales que normalmente se encargan de modular nuestro estado de ánimo. Varias regiones del cerebro, interconectadas en redes intrincadas, muestran alteraciones en personas con depresión.
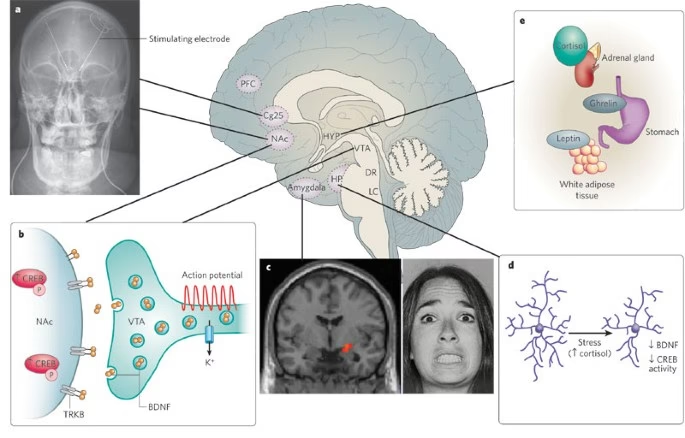
La Amígdala: El Centro de Alerta Emocional
En las profundidades del cerebro, la amígdala es una estructura clave implicada en el procesamiento de estímulos emocionales, tanto las recompensas como las posibles amenazas. En el contexto de la depresión, la amígdala a menudo se muestra hiperactiva, reaccionando de manera excesiva e intensificada a los eventos negativos. Esta respuesta exagerada contribuye a la percepción magnificada de las dificultades y los riesgos en el entorno de una persona deprimida.
El Córtex Prefrontal: Regulación y Vulnerabilidad al Estrés
La amígdala se conecta con un conjunto de regiones cerebrales responsables de refinar la respuesta fisiológica y conductual a los estímulos emocionales. Entre estas áreas se encuentra el córtex prefrontal medial, crucial para regular la intensidad con la que reaccionamos a las emociones. El córtex prefrontal, en particular las regiones dorsolateral y medial, es también vulnerable al estrés crónico. Los estudios de neuroimagen han reportado una disminución del metabolismo y el flujo sanguíneo en el córtex prefrontal dorsolateral en personas con depresión, un hallazgo que incluso ha guiado el desarrollo de terapias como la estimulación magnética transcraneal (TMS), que busca activar esta región. Además, la investigación estructural ha sugerido una disminución del volumen en el lóbulo frontal y el córtex orbitofrontal en algunos casos de depresión.
El Hipocampo: Memoria, Estrés y Plasticidad
El hipocampo, una estructura fundamental para la formación de recuerdos, también forma parte de esta red emocional y es particularmente susceptible al impacto del estrés. Las personas con depresión a menudo son más vulnerables al estrés, lo que puede provocar cambios físicos en el cerebro, incluida la atrofia (reducción de tamaño) del hipocampo. Esta atrofia, junto con otras alteraciones, podría contribuir a respuestas emocionales inapropiadas. Curiosamente, algunos estudios sugieren que un mayor volumen del hipocampo antes del tratamiento se asocia con una mejor respuesta terapéutica, mientras que un menor volumen podría indicar una mayor propensión a la recaída. La posible neurotoxicidad relacionada con niveles elevados de cortisol (la hormona del estrés) ha sido postulada como un mecanismo detrás de la pérdida de volumen hipocampal, aunque este hallazgo también se observa en otros trastornos relacionados con el trauma, como el trastorno de estrés postraumático.
El Córtex Cingulado Anterior: Cognición y Emoción
El córtex cingulado anterior (CCA) ha sido objeto de intensa investigación en la fisiopatología de la depresión. Existe una división funcional entre sus partes dorsal y ventral. El CCA dorsal se relaciona con los aspectos cognitivos de la emoción, como la resolución de conflictos ante estímulos negativos. Por otro lado, el CCA ventral (o subgenual) tiene amplias conexiones con regiones límbicas como la amígdala y el tálamo dorsomedial, así como con áreas corticales reguladoras del estado de ánimo. Las proyecciones del CCA ventral al hipotálamo (que controla el sistema endocrino) y al sistema nervioso autónomo (frecuentemente implicado en la respuesta al estrés) lo convierten en una región de particular interés en la depresión. Se han reportado anomalías metabólicas en el CCA subgenual en la depresión, especialmente en formas familiares del trastorno.
La Ínsula: Conciencia Interna y Emociones
La ínsula, especialmente su subdivisión anterior, está implicada en la experiencia de emociones como el disgusto, la autorreflexión y la evaluación de estados viscerales internos. En la depresión, se ha observado una mayor activación de la ínsula en respuesta a estímulos negativos o que inducen disgusto, y su volumen se ha correlacionado con la gravedad de los síntomas depresivos. Esto sugiere una mayor sensibilidad de la ínsula a los procesos internos y cognitivos durante un episodio depresivo.
Núcleo Accumbens: El Circuito de Recompensa
El núcleo accumbens forma parte del circuito de recompensa del cerebro. La anhedonia, la incapacidad de experimentar placer, un síntoma central de la depresión, está fuertemente vinculada a disfunciones en este circuito.
Estos hallazgos de neuroimagen resaltan que la depresión está asociada con cambios observables en la estructura y función de múltiples regiones cerebrales interconectadas.
Cambios a Nivel Celular y Molecular: Más Allá de los Neurotransmisores
Durante mucho tiempo, la depresión se asoció principalmente con desequilibrios en neurotransmisores como la serotonina y la norepinefrina. Si bien estos neurotransmisores son importantes y la mayoría de los antidepresivos actuales actúan aumentando su disponibilidad en la sinapsis, la imagen completa es más compleja. La mejora en los síntomas de la depresión a menudo tarda semanas en aparecer, a pesar de que los niveles de neurotransmisores aumentan rápidamente. Esto sugiere que otros mecanismos neuronales a más largo plazo están involucrados en la recuperación.
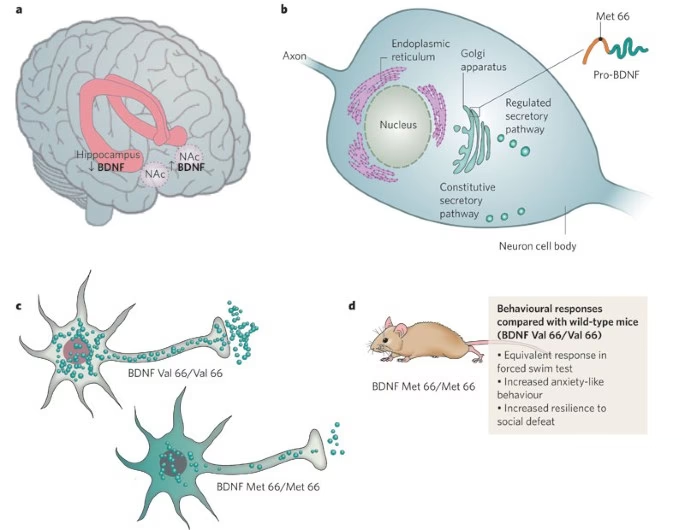
La investigación, a menudo utilizando modelos animales como ratones, ha revelado alteraciones significativas en la plasticidad neuronal en regiones clave como el hipocampo, el córtex prefrontal, la amígdala y el núcleo accumbens. La plasticidad neuronal es la capacidad del cerebro para cambiar y reorganizar sus conexiones neuronales en respuesta a nuevas experiencias o información. En un cerebro sano, esta plasticidad es fundamental para el aprendizaje y la adaptación. El estrés crónico, un factor desencadenante común de la depresión, reduce esta plasticidad.
Además, la neurogénesis, el proceso de creación de nuevas neuronas que ocurre en ciertas partes del cerebro adulto, como el hipocampo, también se ve afectada en la depresión y por el estrés crónico. El número de nuevas neuronas en el hipocampo disminuye en cerebros estresados. Estas nuevas neuronas se integran en los circuitos existentes y tienen un impacto significativo en la actividad hipocampal y el comportamiento.
Estos efectos sobre la plasticidad y la neurogénesis podrían ser consecuencia de niveles reducidos de neurotrofinas, proteínas que promueven el crecimiento y la supervivencia de las neuronas, así como la plasticidad neuronal. Una reducción en la plasticidad podría impedir que el hipocampo regule adecuadamente la respuesta al estrés, creando un círculo vicioso donde el estrés perpetúa más estrés y disfunción cerebral. Aunque el hipocampo es particularmente afectado, las reducciones en la plasticidad pueden ocurrir en otras áreas, contribuyendo a la diversidad de síntomas depresivos.
Modelos Animales: Una Herramienta Crucial
Dado que no podemos observar directamente muchos de estos procesos en el cerebro humano vivo con el mismo detalle, los modelos animales, especialmente los roedores, son fundamentales para comprender los cambios moleculares y celulares subyacentes a la depresión y para desarrollar nuevos tratamientos. Si bien es imposible saber si un ratón está 'deprimido' en el sentido humano completo, la exposición a estrés crónico puede inducir en ellos síntomas análogos a la depresión humana, como comportamiento similar a la ansiedad, menor interacción social y una falta de interés en actividades normalmente placenteras. Aunque no toda la depresión humana es causada por estrés, estos modelos arrojan luz sobre la biología del trastorno y son la aproximación más cercana que tienen los científicos para estudiar sus mecanismos a nivel celular y molecular. Al igual que en humanos, el estrés en ratones puede provocar atrofia en el hipocampo y el córtex prefrontal, y se observan alteraciones en la plasticidad neuronal y la neurogénesis.
Cómo los Tratamientos Modulan el Cerebro
La comprensión de los mecanismos neuronales de la depresión no solo ayuda a explicar sus síntomas, sino que también informa sobre cómo funcionan los tratamientos y guía el desarrollo de nuevas terapias.
Los antidepresivos tradicionales, al aumentar los niveles de serotonina y/o norepinefrina, pueden tardar semanas en mostrar efectos clínicos significativos. La investigación sugiere que este retraso podría deberse a que sus efectos terapéuticos a largo plazo implican más que la simple modulación de neurotransmisores. El tratamiento prolongado con antidepresivos puede, con el tiempo, revertir algunos de los cambios inducidos por el estrés crónico, aumentando la expresión de neurotrofinas y restaurando la plasticidad, particularmente en el hipocampo. También pueden revertir cambios inducidos por el estrés en otras áreas, como el córtex prefrontal y los circuitos de recompensa.
Otras terapias no farmacológicas, como la terapia electroconvulsiva (TEC), también han demostrado promover la plasticidad neuronal en modelos animales, sugiriendo que este podría ser un mecanismo común subyacente a la mejora de los síntomas.
Recientemente, la ketamina ha surgido como un tratamiento con efectos antidepresivos rápidos y duraderos (días o semanas) en pacientes con depresión, así como en modelos de roedores. Aunque el mecanismo exacto aún se investiga activamente, se sabe que la ketamina bloquea un tipo de transmisión sináptica, lo que lleva a la activación de varias vías de señalización y a un aumento en la expresión de neurotrofinas. Estos cambios moleculares resultan en un aumento significativo de la plasticidad en el córtex prefrontal y el hipocampo, lo que probablemente contribuye a sus efectos conductuales y antidepresivos.
Además de los tratamientos que actúan sobre la química o la plasticidad cerebral global, terapias como la estimulación magnética transcraneal (TMS) se dirigen específicamente a regiones como el córtex prefrontal dorsolateral, basándose en los hallazgos de neuroimagen que muestran hipoactividad en esta área.

Más Allá de la Neurociencia: Causas Multifactoriales
Es fundamental recordar que, si bien la neurociencia nos proporciona una base biológica crucial para entender la depresión, la mayoría de los expertos coinciden en que no existe una causa única. La depresión es el resultado de una compleja interacción de factores biológicos (genética, salud general, química cerebral, hormonas), sociales (eventos vitales estresantes, trauma, falta de recursos, apoyo social limitado) y psicológicos (patrones de pensamiento negativos, estilos de afrontamiento problemáticos).
El Camino Hacia la Recuperación
Si estás experimentando síntomas de depresión, es importante buscar ayuda profesional. El diagnóstico generalmente implica un examen físico, pruebas de laboratorio para descartar otras condiciones médicas y una evaluación de salud mental. La buena noticia es que la depresión es una condición tratable, y existen diversas opciones terapéuticas eficaces. Entender que la depresión tiene una base biológica, social y psicológica ayuda a desestigmatizar el trastorno y a reconocer que no es una debilidad personal, sino una condición médica compleja que requiere atención y tratamiento.
Vivir con depresión no es fácil, pero no tienes que enfrentarlo solo. Hay esperanza y ayuda disponible. Buscar apoyo es el primer y crucial paso hacia la recuperación.
Preguntas Frecuentes sobre la Neurociencia de la Depresión
¿La depresión causa daño cerebral permanente?
Si bien la depresión, especialmente si es severa o crónica, puede estar asociada con cambios estructurales y funcionales en el cerebro, como la atrofia del hipocampo o alteraciones en la plasticidad, estos cambios a menudo son reversibles con un tratamiento efectivo. Las terapias pueden promover la recuperación de volumen y la mejora de la plasticidad neuronal.
¿La depresión es solo un desequilibrio químico?
La hipótesis del desequilibrio químico (particularmente de serotonina y norepinefrina) fue una de las primeras explicaciones neurobiológicas y llevó al desarrollo de muchos antidepresivos. Sin embargo, la investigación actual sugiere que la depresión es mucho más compleja, involucrando no solo neurotransmisores, sino también alteraciones en la plasticidad neuronal, la neurogénesis, la función de circuitos cerebrales interconectados, la respuesta al estrés y factores genéticos, sociales y psicológicos. Es una disfunción de redes cerebrales complejas, no solo la falta de una sustancia química.
¿Por qué los antidepresivos tardan semanas en hacer efecto?
Aunque muchos antidepresivos aumentan rápidamente los niveles de neurotransmisores en la sinapsis, sus efectos terapéuticos completos parecen depender de cambios neuronales más lentos y adaptativos. Estos incluyen el aumento de neurotrofinas, la promoción de la plasticidad neuronal y la reversión de los efectos del estrés crónico en estructuras cerebrales. Estos procesos llevan tiempo para manifestarse clínicamente.
¿Cómo ayuda la terapia (como la TCC) al cerebro?
La terapia, como la Terapia Cognitivo-Conductual (TCC), no solo cambia los pensamientos y comportamientos, sino que también puede inducir cambios medibles en la actividad y conectividad de los circuitos cerebrales implicados en la regulación del estado de ánimo y la respuesta emocional, de manera similar a cómo lo hacen los medicamentos, pero a través de vías diferentes.
Entender la base neurocientífica de la depresión es un paso importante para comprender la naturaleza de este trastorno y la importancia del tratamiento. La investigación continúa avanzando, ofreciendo esperanza para terapias aún más efectivas y personalizadas en el futuro.
Si quieres conocer otros artículos parecidos a Depresión: Un Vistazo a Tu Cerebro puedes visitar la categoría Neurociencia.

