El Trastorno Obsesivo-Compulsivo (TOC) es una afección compleja que afecta a millones de personas en todo el mundo. Durante mucho tiempo, su origen fue un misterio, a menudo atribuido a factores psicológicos o experiencias infantiles. Sin embargo, los avances en la neurociencia han revelado que el TOC tiene una base neurobiológica significativa. A pesar de la investigación intensiva, es crucial entender que aún no conocemos completamente la causa exacta del TOC, y es probable que sea el resultado de una combinación de factores, que pueden variar de una persona a otra. Afortunadamente, la falta de una comprensión causal completa no impide la existencia de tratamientos efectivos que pueden mejorar significativamente la calidad de vida de quienes lo padecen.

La investigación científica ha explorado diversas vías para desentrañar los misterios del TOC. Décadas de estudios sugieren que una multitud de factores, a veces actuando en conjunto, pueden contribuir a su desarrollo. Profundicemos en lo que la neurociencia ha descubierto hasta ahora.
- ¿Es el TOC un Trastorno Cerebral?
- Neurotransmisores Implicados: Más Allá de la Serotonina
- Factores Genéticos y Ambientales: Una Interacción Compleja
- PANDAS y PANS: Un Vínculo con las Infecciones en la Infancia
- El Cerebro con TOC: Estructura y Función Detalladas
- ¿Puede un Escáner Cerebral Diagnosticar el TOC?
- Impacto de la Neurobiología en el Tratamiento del TOC
- Conclusiones y Futuro de la Investigación
¿Es el TOC un Trastorno Cerebral?
Las técnicas de imagen cerebral han sido herramientas valiosas para comparar los cerebros de personas con TOC y sin él. Estas imágenes han revelado algunas diferencias, aunque es importante destacar que son sutiles y no se observan de manera consistente en todos los individuos afectados. Interpretar el significado exacto de estos hallazgos presenta un desafío considerable. Existe lo que se conoce como el problema del 'huevo o la gallina': muchos estudios de imagen cerebral no pueden determinar si estas diferencias cerebrales son la causa subyacente del TOC o si, por el contrario, son una consecuencia del trastorno en sí.
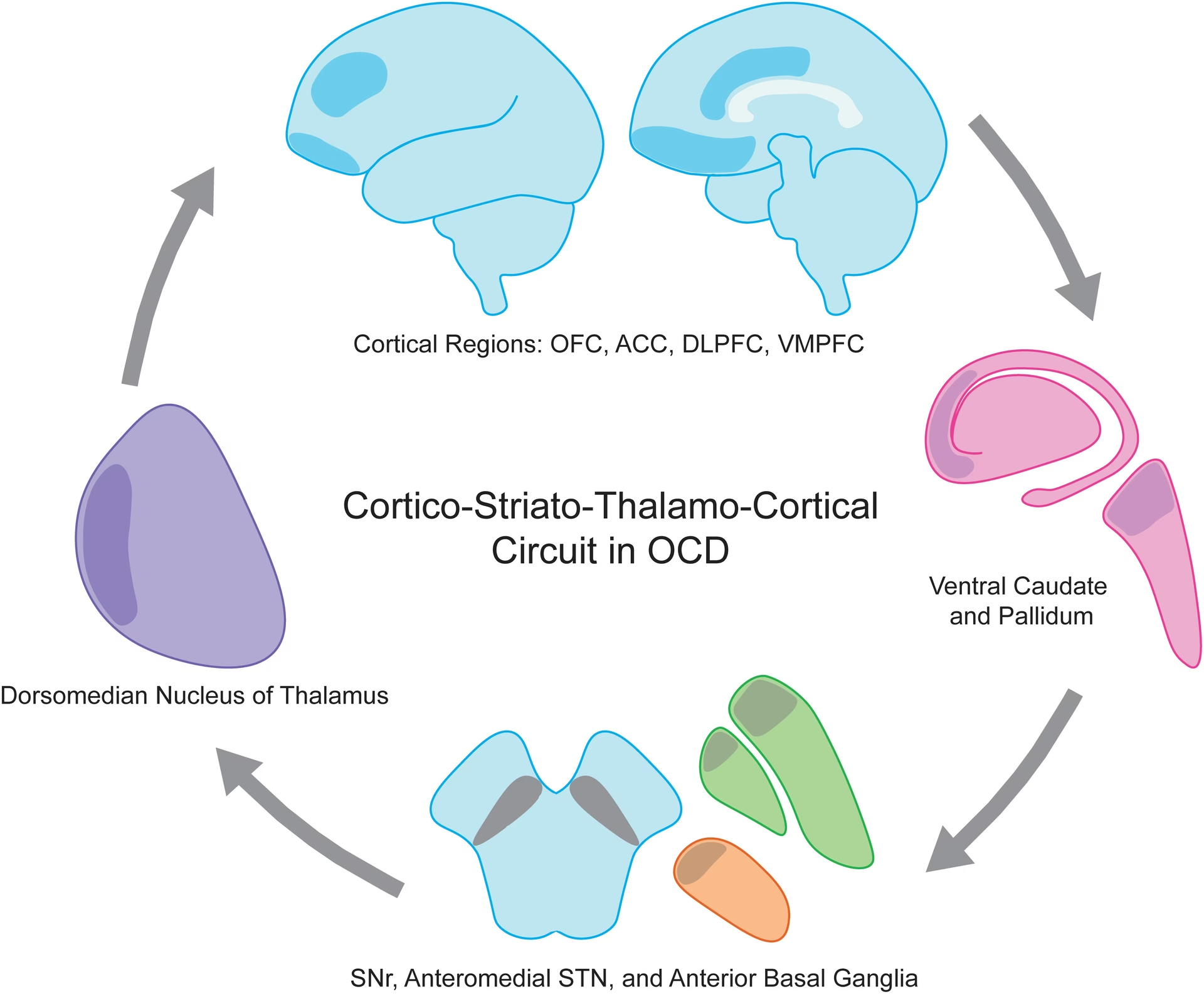
A pesar de esta limitación, la investigación ha identificado varias partes del cerebro que parecen estar implicadas en el TOC. Estas incluyen la corteza orbitofrontal (COF), la corteza cingulada anterior (CCA), el tálamo y los ganglios basales. Cada una de estas regiones desempeña roles específicos en el funcionamiento cerebral:
- La corteza orbitofrontal (COF) está involucrada en la formación de nuestros pensamientos, recuerdos, emociones y sentimientos intuitivos o 'viscerales'.
- La corteza cingulada anterior (CCA) nos ayuda a detectar o predecir errores y juega un papel en la atención, la motivación, la memoria y la emoción.
- El tálamo es una estación de relevo que envía señales relacionadas con el movimiento físico y la sensación a otras partes del cerebro.
- Los ganglios basales son fundamentales para planificar y ejecutar nuestras acciones y comportamientos.
Se ha observado una actividad excesiva en estas áreas cerebrales en personas con TOC, lo que sugiere que una desregulación en estos circuitos podría contribuir a los síntomas característicos de obsesiones y compulsiones.
El TOC es considerado un trastorno arquetípico de la compulsividad, entendida como una tendencia hacia acciones repetitivas y habituales que la persona siente la necesidad de realizar, a menudo con consecuencias negativas para sus objetivos de vida o calidad de vida. Esta visión se apoya en la idea de que el TOC implica cambios en circuitos frontoestriatales. El modelo clásico considera el TOC como un trastorno de circuitos de hábitos desadaptativos, lo que ha evolucionado hacia conceptualizaciones que se centran en el hábito y la pérdida del control de arriba hacia abajo (inhibición cortical).
Neurotransmisores Implicados: Más Allá de la Serotonina
Durante un tiempo, la idea de que el TOC era causado únicamente por un desequilibrio de serotonina fue popular, en parte porque medicamentos como los inhibidores de la recaptación de serotonina (ISRS) son efectivos para reducir los síntomas en muchos pacientes. Sin embargo, la investigación más reciente indica que esta es una visión simplista y anticuada. Si bien los ISRS pueden ayudar, no hay evidencia concluyente de que el TOC sea causado *únicamente* por una disfunción en los niveles de serotonina o de otros neurotransmisores (sustancias químicas que transmiten señales en el cerebro y otras partes del cuerpo).
No obstante, un desequilibrio en los neurotransmisores *puede* desempeñar un papel. Existe una fuerte evidencia que implica a la serotonina. Además, la investigación ha demostrado que las diferencias en los neurotransmisores dopamina, glutamato y GABA también pueden contribuir a la progresión y manifestación del TOC. Esto subraya la complejidad de la neuroquímica del TOC, que probablemente involucra la interacción de múltiples sistemas de neurotransmisores.
Factores Genéticos y Ambientales: Una Interacción Compleja
¿Se hereda el TOC? Los estudios sugieren que el TOC puede presentarse en familias. Entre el 10% y el 20% de los niños con un padre que tiene TOC desarrollarán el trastorno, aunque la gran mayoría (80%-90%) no lo hará. Es crucial no asumir que esto se debe *únicamente* a la genética. Muchos rasgos aprendidos también tienden a presentarse en familias, como el idioma que se habla o las creencias religiosas. Por esta razón, los investigadores creen que una combinación de genes y factores ambientales juega un papel en el desarrollo del TOC.
En cuanto a los factores ambientales, tampoco hay evidencia definitiva de que el TOC sea un comportamiento puramente aprendido o causado exclusivamente por el entorno. Un estudio con gemelos mostró que la genética tenía un papel más fuerte que los factores ambientales en la expresión y desarrollo del TOC. Curiosamente, el entorno compartido (como el hogar) no tuvo un impacto significativo, mientras que los entornos no compartidos sí tuvieron un pequeño efecto. Esto sugiere que las experiencias individuales fuera del entorno familiar pueden tener alguna influencia.

Además, el entorno en el que una persona vive e interactúa sí parece influir en el *tipo* de obsesiones y compulsiones que desarrollan las personas. Los temas de las obsesiones varían entre miembros de diferentes grupos culturales, étnicos, sexuales y religiosos. Los temas obsesivos también cambian con el tiempo; por ejemplo, en la década de 1980, hubo un aumento en las obsesiones relacionadas con el VIH/SIDA, coincidiendo con la propagación de la enfermedad. Un fenómeno similar se ha observado durante la reciente pandemia de COVID-19, con un aumento de las obsesiones relacionadas con la contaminación y la limpieza.
PANDAS y PANS: Un Vínculo con las Infecciones en la Infancia
PANDAS (Trastornos Neuropsiquiátricos Autoinmunes Pediátricos Asociados a Infecciones Estreptocócicas) y PANS (Síndrome Neuropsiquiátrico Pediátrico de Inicio Agudo) son trastornos relacionados con el TOC que pueden ocurrir en la infancia después de una reacción del cuerpo a una infección. PANDAS está específicamente asociado con el estreptococo del Grupo A, la bacteria que causa la faringitis estreptocócica y otras infecciones. PANDAS y PANS se distinguen de otras formas de TOC infantil por su inicio muy repentino; el niño desarrolla síntomas severos, aparentemente de la noche a la mañana, que impactan drásticamente su vida.
Es importante entender que, debido a la forma en que se diagnostican PANDAS/PANS (basado en informes retrospectivos de los padres o del propio niño), no es posible saber con certeza si los síntomas de TOC fueron causados *directamente* por la infección. Sin embargo, la conexión entre ciertos casos de TOC de inicio agudo en la infancia y las respuestas inmunes a infecciones es un área activa de investigación.
El Cerebro con TOC: Estructura y Función Detalladas
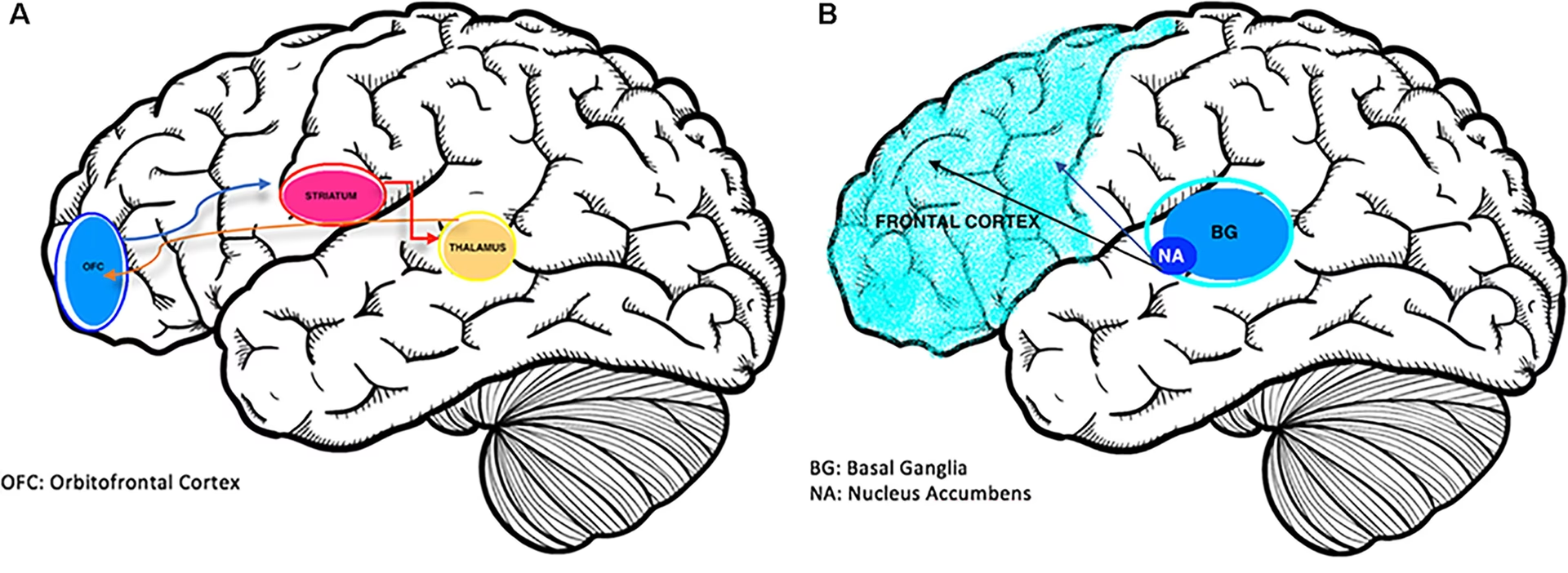
Como mencionamos, se han implicado cambios estructurales y funcionales en el cerebro en la fisiopatología del TOC. Las regiones corticales y subcorticales comprenden una serie de circuitos segregados que pueden desempeñar diferentes roles. El trabajo de neuroimagen ha identificado anomalías estructurales y funcionales, típicamente involucrando las cortezas orbitofrontales y los ganglios basales (núcleo caudado), lo que apoya el modelo clásico del circuito orbitofronto-estriatal.
Sin embargo, investigaciones más recientes sugieren que el TOC implica cambios en un rango más amplio de circuitos de bucle frontoestriatal. Se han asociado aumentos en el volumen de materia gris en estructuras subcorticales como el putamen y el globo pálido, y reducciones en la materia gris cortical (especialmente en la corteza medial ventral y dorsal, y la corteza frontal inferior). En cuanto al grosor cortical (una medida aproximada del número de neuronas en una región), se han observado reducciones más extendidas, no solo en las partes frontales, sino también en las parietales y temporales del cerebro.
Las mediciones de anisotropía fraccional (una medida de la densidad de fibras, el diámetro axonal y la mielinización en la materia blanca) también muestran reducciones en los tractos de la línea media anterior (incluyendo partes del cuerpo calloso y el fascículo cingulado). Colectivamente, estos datos sugieren que el TOC está asociado con cambios en estructuras cerebrales anatómicamente dispares, tanto en términos de materia gris como de tractos de materia blanca.
Grandes análisis de datos (mega-análisis) han consolidado algunos de estos hallazgos. Por ejemplo, un mega-análisis de escáneres estructurales indicó que el TOC podría estar asociado con volúmenes hipocampales más pequeños y volúmenes del pálido más grandes, aunque no encontraron diferencias significativas en el caudado o el putamen en ese estudio particular. Otro análisis encontró una disminución del grosor cortical en varias regiones corticales frontales, parietales y temporales. Estos resultados destacan la existencia de anomalías estructurales cerebrales fuera del circuito clásico orbitofrontal.

También podemos pensar en las bases neurobiológicas del TOC en términos de la función de redes cerebrales distribuidas, tanto en estado de reposo como durante tareas cognitivas. Un meta-análisis de estudios de conectividad funcional en estado de reposo identificó hipoconectividad dentro y entre algunos circuitos, y disconectividad (cambios de conectividad sin una dirección particular) en otros.
Los estudios de neuroimagen cognitiva en TOC se han centrado típicamente en dominios previamente identificados como deteriorados, como el control inhibitorio motor, la flexibilidad cognitiva y la planificación ejecutiva. La imagen funcional puede evaluar las bases neurobiológicas del rendimiento en tareas de dos maneras: midiendo la activación en regiones cerebrales particulares y examinando la conectividad funcional o 'acoplamiento' entre estas regiones. Un meta-análisis de estudios de neuroimagen funcional utilizando tareas de control inhibitorio encontró que los pacientes con TOC exhibían subactivación en varias áreas cerebrales (cortezas cinguladas anteriores rostral y ventral, tálamo/caudado bilateral, ínsula anterior/opérculo frontal derecho, giro supramarginal y corteza orbitofrontal).
Hallazgos recientes de estudios de casos y controles sobre conectividad funcional indican que los pacientes con TOC y sus familiares de primer grado clínicamente asintomáticos tenían una conectividad funcional reducida entre las regiones corticales anteriores y posteriores durante una tarea de inhibición motora. En otro estudio, la conectividad funcional entre la corteza prefrontal ventrolateral y el núcleo caudado dorsal se relacionó con una peor flexibilidad cognitiva en el TOC. Además, se identificó disconectividad entre la corteza y los ganglios basales (putamen) tanto en pacientes con TOC como en sus familiares de primer grado asintomáticos. Debido a que algunos de estos cambios cerebrales se extienden a los familiares de primer grado, podrían representar marcadores de vulnerabilidad para el TOC.
¿Puede un Escáner Cerebral Diagnosticar el TOC?
Una pregunta frecuente es si un escáner cerebral puede usarse para diagnosticar el TOC en un individuo. Basándonos en la evidencia actual de neuroimagen, la respuesta es un rotundo no. Si bien los estudios han reportado diferencias promedio cuando se comparan grupos de personas con TOC y sin TOC, estas diferencias son muy sutiles y no son visibles en el escáner cerebral de un individuo en particular.
No existe un algoritmo validado apropiadamente que pueda usarse para diagnosticar el TOC basándose en un escáner cerebral. Se han realizado estudios utilizando análisis de patrones multivariados para construir modelos predictivos capaces de clasificar escáneres (por ejemplo, en grupos de TOC o control). Sin embargo, no se puede concluir que estos algoritmos sean generalizables a la población general de TOC o a otros entornos de investigación o clínicos. Los estudios más pequeños, por ejemplo, pueden resultar en un 'sobreajuste' del modelo, un problema estadístico donde un modelo parece tener una precisión asombrosamente alta, pero esto solo refleja una falacia estadística y los resultados no se generalizarían.
Incluso en uno de los estudios clasificadores más grandes hasta la fecha, los clasificadores de aprendizaje automático basados en medidas de neuroimagen resultaron ser deficientes y no mejores que el azar al identificar el TOC cuando se aplicaron a un conjunto de datos independiente. Hubo resultados más prometedores al aplicar estas técnicas a un subconjunto de los datos, aunque se necesita cierta cautela debido a los hallazgos negativos generales en el análisis primario. Por lo tanto, la neuroimagen es una herramienta de investigación valiosa para comprender los mecanismos subyacentes, pero no es una herramienta de diagnóstico para el TOC a nivel individual.
Impacto de la Neurobiología en el Tratamiento del TOC
Dado el avance en la comprensión neurobiológica, surge la pregunta de hasta qué punto este conocimiento ha cambiado los enfoques de tratamiento para los pacientes. Los tratamientos de primera línea actuales basados en la evidencia para el TOC incluyen los inhibidores de la recaptación de serotonina (ISRS) y/o la terapia cognitivo-conductual (TCC) con exposición y prevención de respuesta (EPR). Estos tratamientos han sido utilizados durante más de 30 años y, en la práctica, no han sido influenciados o alterados significativamente por la investigación neurobiológica.
Sin embargo, la neuroimagen ha proporcionado información sobre los mecanismos cerebrales por los cuales los tratamientos pueden mejorar el TOC. Los datos de estudios muestran que los cambios cerebrales estructurales y funcionales asociados con los síntomas del TOC se normalizan hasta cierto punto con el tratamiento farmacológico exitoso. Esta normalización parcial también ocurre con la psicoterapia. No obstante, hay algunas advertencias: a menudo, los estudios tienen tamaños de muestra pequeños y no contaban con condiciones de control suficientemente rigurosas.
En general, el tratamiento exitoso con medicación o psicoterapia parece normalizar al menos algunos de los cambios cerebrales asociados con el TOC. Esto lleva a la pregunta de si la imagen podría usarse para dirigir o predecir la respuesta al tratamiento. Al igual que con el diagnóstico del TOC a nivel individual utilizando un escáner cerebral, no hay evidencia de que el tratamiento pueda predecirse de manera útil a nivel individual. Los hallazgos sugieren que se pueden construir algoritmos para la respuesta al tratamiento utilizando escáneres basales, incluida la capacidad de predecir la respuesta a la psicoterapia, pero estos enfoques aún no se han generalizado ni son útiles a nivel individual en la práctica clínica. Nuevamente, existen problemas relacionados con el sobreajuste estadístico y la improbabilidad de que los hallazgos se generalicen.
En los casos más extremos de TOC resistente al tratamiento, a veces se utilizan técnicas neuroquirúrgicas como la Estimulación Cerebral Profunda (ECP) o la capsulotomía ventral gamma. Estas intervenciones no ayudan a todos los pacientes, y cuando son exitosas, pueden resultar solo en una reducción de los síntomas, no en una remisión completa. Esto ha impulsado la investigación para mejorar estas intervenciones a nivel individual basándose en una comprensión neurobiológica más detallada del TOC. Por ejemplo, un estudio reciente utilizó una evaluación clínica y provocación sintomática durante la resonancia magnética funcional para mejorar la colocación de electrodos para la ECP en una pequeña muestra de pacientes, apuntando a regiones como el núcleo accumbens. Esto representa un área donde la neurociencia está comenzando a influir en la aplicación clínica de tratamientos para casos severos.
Conclusiones y Futuro de la Investigación
Se han logrado avances sustanciales en la comprensión de la neurobiología del TOC. Hemos visto que el TOC a menudo se asocia con cambios estructurales cerebrales que implican no solo el circuito clásico orbitofrontal sino también otras regiones. Esto incluye reducciones relativas en el grosor cortical en múltiples regiones, lo que puede contribuir a la desinhibición y una pérdida del control de arriba hacia abajo que gobierna los patrones de respuesta habituales impulsados por los ganglios basales. La imagen funcional ha revelado subactivación durante tareas de control inhibitorio, así como (típicamente) una conectividad funcional reducida entre regiones cerebrales clave durante tareas cognitivas.
Si bien algunos cambios cerebrales relacionados con el TOC parecen normalizarse con el tratamiento exitoso, también se han identificado cambios cognitivos y neuronales en familiares de primer grado de pacientes con TOC que no presentan síntomas. Esto puede reflejar algunas asociaciones biológicas que constituyen marcadores de vulnerabilidad, y otras que surgen directamente de los síntomas (o en asociación con ellos).
La investigación longitudinal es necesaria para delinear mejor los marcadores de vulnerabilidad versus los de cronicidad en el TOC, y para traducir estos hallazgos de investigación en cambios significativos en la práctica clínica diaria. Hasta la fecha, los tratamientos de primera línea para el TOC esencialmente no han cambiado en al menos 30 años. Los avances neurobiológicos son útiles porque pueden ayudar a los clínicos y pacientes a comprender la enfermedad y cómo funcionan los tratamientos. Con el tiempo, se espera que se puedan desarrollar y validar algoritmos predictivos para ayudar a refinar el diagnóstico y la predicción del tratamiento a nivel del paciente individual. La investigación continua, apoyada por iniciativas como el programa de subvenciones de investigación de la IOCDF, es clave para desentrañar completamente las causas del TOC y mejorar la vida de quienes lo padecen.
Si quieres conocer otros artículos parecidos a Neurociencia del TOC: Lo que Sabemos puedes visitar la categoría Neurociencia.
