La epilepsia es mucho más que solo convulsiones. Es una de las afecciones neurológicas crónicas más comunes a nivel mundial, que afecta a millones de personas y presenta un espectro amplio de manifestaciones y desafíos. Comprender su origen en el cerebro y las diversas formas en que impacta la vida de quienes la padecen es fundamental para un manejo efectivo y para desterrar estigmas.
- ¿Qué Es Exactamente la Epilepsia?
- La Raíz Neurológica de las Crisis
- Manejo y Tratamiento de las Crisis Epilépticas
- Más Allá de las Crisis: La Complejidad Neuropsiquiátrica de la Epilepsia
- Consideraciones Especiales en la Epilepsia
- Crisis Disociativas: Un Diagnóstico Crucial y Diferencial
- Preguntas Frecuentes sobre la Epilepsia
¿Qué Es Exactamente la Epilepsia?
En términos simples, la epilepsia es un trastorno del cerebro que se caracteriza por una predisposición persistente a generar crisis epilépticas. Una crisis epiléptica se define como la aparición transitoria de signos y/o síntomas debido a una actividad neuronal anormal, excesiva o síncrona en el cerebro. Es importante destacar que tener una sola crisis no significa necesariamente tener epilepsia. El diagnóstico de epilepsia generalmente se establece cuando hay dos o más crisis no provocadas separadas por más de 24 horas, o una crisis no provocada con una alta probabilidad (similar al riesgo después de dos crisis) de tener más en el futuro.
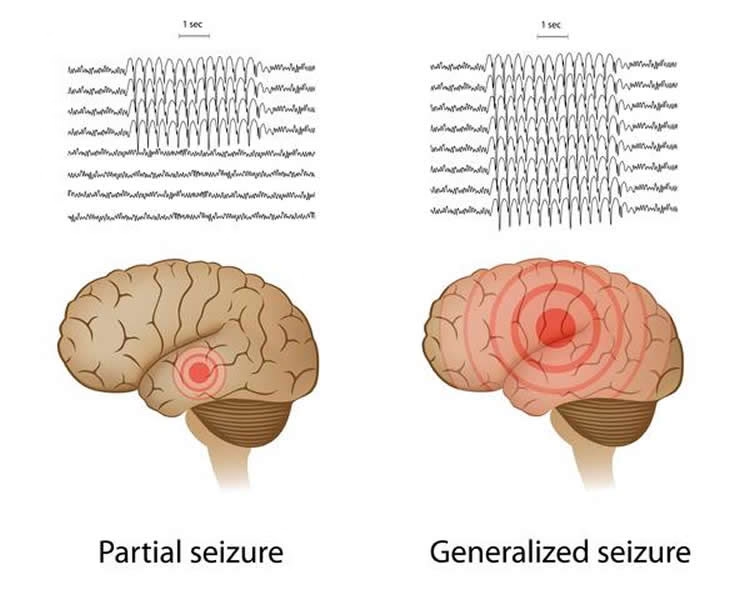
La epilepsia puede comenzar a cualquier edad, desde la infancia hasta la edad adulta mayor. Existen numerosos tipos de epilepsia, clasificados según el tipo de crisis, su origen en el cerebro y otros factores. Para algunas personas, la condición puede ser temporal y las crisis cesan con el tiempo, pero para muchas otras, es una condición de por vida que requiere manejo continuo.
La Raíz Neurológica de las Crisis
El origen de las crisis epilépticas reside en el propio cerebro. Normalmente, las neuronas (células nerviosas) se comunican entre sí mediante impulsos eléctricos y químicos de manera coordinada. En la epilepsia, esta actividad eléctrica se vuelve desorganizada y excesiva en ciertas áreas del cerebro, o incluso en todo él. Es como si un "cortocircuito" ocurriera, enviando señales erráticas que interrumpen la función cerebral normal, lo que resulta en una crisis.
Esta actividad neuronal anormal puede deberse a diversas causas subyacentes, incluyendo factores genéticos, lesiones cerebrales previas (como traumatismos craneoencefálicos o accidentes cerebrovasculares), infecciones (como meningitis o encefalitis), tumores cerebrales, o anormalidades en el desarrollo del cerebro. Sin embargo, en muchos casos, la causa específica no puede identificarse.
Manejo y Tratamiento de las Crisis Epilépticas
El objetivo principal en el manejo de las crisis es controlarlas, detenerlas o disminuir su frecuencia, buscando siempre minimizar la interferencia con el desarrollo y crecimiento normal, especialmente en niños. El plan de tratamiento es altamente individualizado y depende de factores como la edad del paciente, su estado de salud general, el tipo específico de crisis que presenta, la extensión de la condición, la tolerancia a medicamentos, las expectativas sobre el curso de la enfermedad, e incluso las preferencias personales del paciente y su familia.
Los principales pilares del manejo de las crisis incluyen:
- Identificación precisa del tipo de crisis.
- Uso de medicación específica y adecuada para ese tipo de crisis.
- Utilización de la dosis mínima efectiva para lograr un control adecuado.
- Mantenimiento de niveles terapéuticos estables de medicación.
Medicación Antiepiléptica: La Primera Línea
Existen numerosos medicamentos diseñados para tratar las crisis y la epilepsia, conocidos como Fármacos Antiepilépticos (FAE). La elección del FAE adecuado se basa en el tipo de crisis, la edad del paciente, los posibles efectos secundarios, el costo y la adherencia esperada al tratamiento.
La administración de FAEs suele ser por vía oral (cápsulas, tabletas, jarabes). En situaciones de crisis agudas o en el hospital, pueden administrarse por vía rectal o intravenosa. Es crucial seguir estrictamente el horario y la dosis prescrita por el médico, ya que la forma en que cada persona metaboliza el medicamento varía, lo que puede requerir ajustes para optimizar el control.
Aunque efectivos, los FAEs pueden tener efectos secundarios. Es vital discutir cualquier efecto adverso con el médico. Para asegurar la eficacia y seguridad, se realizan pruebas de seguimiento:
- Análisis de sangre: Frecuentemente necesarios para medir el "nivel terapéutico" del medicamento en la sangre, es decir, la concentración en la que el fármaco es más efectivo y seguro. Esto ayuda a ajustar la dosis. También se usan para monitorear el impacto del medicamento en órganos como el hígado o los riñones.
- Análisis de orina: Pueden ayudar a evaluar cómo el cuerpo está procesando el medicamento.
- Electroencefalograma (EEG): Registra la actividad eléctrica del cerebro. Se utiliza para ver cómo el medicamento está influyendo en la actividad anormal que causa las crisis.
La adherencia al tratamiento farmacológico es uno de los factores más importantes para lograr el control de las crisis.
La Dieta Cetogénica: Una Alternativa para Casos Difíciles
Para algunos niños cuyas crisis no se controlan bien con medicamentos, o que experimentan efectos secundarios intolerables, la dieta cetogénica puede ser una opción. Aunque el mecanismo exacto de cómo funciona para reducir las crisis no se comprende completamente, ha demostrado ser efectiva en algunos pacientes.
Esta dieta es muy alta en grasas, moderada en proteínas y muy baja en carbohidratos. El objetivo es inducir un estado de "cetosis", donde el cuerpo, al no tener suficientes carbohidratos para energía, comienza a quemar grasas, produciendo cetonas. La presencia de cetonas parece ser clave para el éxito de la dieta en el control de las crisis.

Implementar la dieta cetogénica es un desafío y requiere supervisión médica y dietética estricta. A menudo, se inicia en el hospital. La precisión es crucial, pesando todos los alimentos. Además, al no ser nutricionalmente completa, requiere suplementos vitamínicos y minerales. Es fundamental evitar alimentos y productos (incluso medicamentos, pasta de dientes, enjuagues bucales) que contengan carbohidratos "ocultos".
La dieta suele mantenerse por un período determinado, comúnmente dos años, antes de regresar gradualmente a una dieta normal bajo supervisión médica.
Más Allá de las Crisis: La Complejidad Neuropsiquiátrica de la Epilepsia
Un aspecto crucial y a menudo subestimado de la epilepsia es su fuerte asociación con condiciones psiquiátricas. Los trastornos psiquiátricos no solo coexisten frecuentemente con la epilepsia, sino que pueden precederla, ser una causa o una consecuencia de ella, o aparecer en cualquier momento durante su curso.
Los trastornos más comúnmente observados incluyen depresión, trastornos de ansiedad, psicosis, cambios de personalidad, anormalidades cognitivas y déficits de atención. A pesar de su alta prevalencia (mucho mayor que en la población general o en otras enfermedades crónicas), estos trastornos a menudo pasan desapercibidos, ya que el foco principal recae en el control de las crisis.
Ignorar estos problemas de salud mental tiene consecuencias significativas: empeora la respuesta al tratamiento de la epilepsia, disminuye drásticamente la calidad de vida del paciente y aumenta el riesgo de mortalidad prematura, incluso por suicidio o accidentes.
Factores de Riesgo y la Conexión Bidireccional
La relación entre epilepsia y trastornos psiquiátricos es compleja y a menudo se describe como bidireccional. Esto significa que no solo la epilepsia puede aumentar el riesgo de desarrollar un trastorno psiquiátrico, sino que algunos trastornos psiquiátricos pueden aumentar el riesgo de epilepsia.
Los factores de riesgo para desarrollar trastornos psiquiátricos en personas con epilepsia incluyen aspectos biológicos (tipo y severidad de la epilepsia, actividad neuronal anormal, trastornos del sueño, lesión cerebral traumática previa), psicosociales (el estigma asociado a la epilepsia, limitaciones en el estilo de vida, baja autoestima, dependencia, falta de apoyo social) y relacionados con el tratamiento (mala adherencia a los FAEs, uso de múltiples medicamentos, efectos secundarios de los FAEs).
La hipótesis bidireccional sugiere que puede haber mecanismos fisiopatológicos comunes involucrados en ambos tipos de trastornos. Por ejemplo, alteraciones en el eje hipotalámico-pituitario-adrenal, cambios en los sistemas glutamatérgico y GABAérgico, o cambios estructurales en áreas cerebrales como el hipocampo y los lóbulos frontales, se observan tanto en la epilepsia como en la depresión. De manera similar, la desregulación del sistema dopaminérgico se ha asociado tanto con la psicosis como con ciertos tipos de epilepsia.
Manifestaciones Psiquiátricas Específicas en la Epilepsia
Los trastornos psiquiátricos pueden manifestarse de diferentes maneras y en distintos momentos en relación con las crisis:
- Trastornos Ictales: Ocurren durante la crisis misma. Son menos comunes y suelen ser breves. La ansiedad (miedo como parte del aura) es más frecuente que la depresión o la psicosis ictal (alucinaciones mal definidas).
- Trastornos Postictales: Aparecen después de una crisis y pueden durar horas o días. La depresión postictal es común, a veces con ideación suicida. La psicosis postictal, que puede seguir a un grupo de crisis complejas, a menudo comienza tras un intervalo lúcido y es transitoria, aunque puede recurrir.
- Trastornos Interictales: Son los más frecuentes y ocurren entre las crisis. Incluyen la depresión interictal (tristeza, pérdida de interés, anhedonia), trastornos de ansiedad (pánico, GAD) y psicosis crónica similar a la esquizofrenia. Estos últimos son más comunes en epilepsias resistentes al tratamiento, especialmente la epilepsia del lóbulo temporal (ELT).
Evaluación y Abordaje Integral
Una evaluación completa de la salud mental en personas con epilepsia es fundamental. Implica una historia clínica detallada sobre la epilepsia y los posibles síntomas psiquiátricos (su relación con las crisis, antecedentes familiares, impacto en la vida diaria), un examen neurológico y del estado mental, y a veces, pruebas psicométricas y cognitivas. Es crucial evaluar también la carga y comprensión de los cuidadores.
El manejo debe ser integral, abordando tanto el control de las crisis como el tratamiento de los trastornos psiquiátricos. Esto a menudo requiere la colaboración entre neurólogos y psiquiatras.
Consideraciones Especiales en la Epilepsia
Deterioro Cognitivo
Los problemas cognitivos son comunes, variando desde quejas subjetivas hasta déficits medibles. Pueden ser causados por la frecuencia y duración de las crisis, los FAEs, y las anormalidades estructurales cerebrales. El tipo de epilepsia influye (ELT a menudo afecta la memoria). Aunque el control de las crisis puede mejorar la cognición, algunos déficits pueden persistir, especialmente si hay daño cerebral preexistente. La cirugía de epilepsia también conlleva un riesgo de problemas cognitivos, como la memoria verbal.
Riesgo de Suicidio
Las personas con epilepsia tienen un riesgo significativamente mayor de suicidio que la población general, especialmente aquellas con ELT y crisis discognitivas. Este riesgo también muestra una relación bidireccional. Factores como la depresión comórbida, alucinaciones ictal, agitación y rasgos de personalidad límite contribuyen al riesgo. La evaluación rutinaria del riesgo suicida es esencial.
Cambios de Personalidad y Agresión
Ciertos cambios de personalidad se han asociado, particularmente con la ELT (síndrome de Gastaut-Geschwind: viscosidad social, falta de humor, circunstancialidad, hiposexualidad, obsesionalismo, hiperreligiosidad). Es vital diferenciar estos rasgos de los efectos secundarios de la medicación. La agresión puede ocurrir durante o alrededor de las crisis (generalmente inespecífica y desorganizada) o ser resultado de trastornos psiquiátricos comórbidos o rasgos de personalidad. El manejo implica tratar la causa subyacente, ya sea controlando las crisis o abordando el trastorno psiquiátrico.
Epilepsia en Niños
En los niños, la epilepsia se asocia frecuentemente con Trastorno por Déficit de Atención e Hiperactividad (TDAH) y Trastorno del Espectro Autista (TEA). En adolescentes, también se ven problemas de conducta y trastornos del estado de ánimo y ansiedad. El TDAH es 2-3 veces más común. El metilfenidato, un tratamiento para el TDAH, generalmente se considera seguro en niños con epilepsia bajo supervisión médica.
Epilepsia y Uso de Sustancias
El consumo de sustancias (alcohol, cannabis, opioides) puede provocar crisis (por intoxicación, sobredosis, abstinencia o toxicidad a largo plazo) y dificulta el control de la epilepsia al afectar la adherencia al tratamiento. El manejo requiere abordar tanto la epilepsia como el trastorno por uso de sustancias, a menudo utilizando FAEs específicos que sean seguros en este contexto.
Crisis Disociativas: Un Diagnóstico Crucial y Diferencial
Un desafío diagnóstico importante es diferenciar las crisis epilépticas de las crisis disociativas (también conocidas como convulsiones psicógenas no epilépticas). Estas son episodios con síntomas similares a una crisis (movimientos, cambios sensoriales, etc.) pero que no se deben a actividad eléctrica cerebral anormal. Tienen una base psicológica, a menudo relacionada con estrés o trauma.
La distinción es vital porque el tratamiento es completamente diferente. Administrar FAEs a alguien con crisis disociativas no solo no ayuda, sino que puede causar efectos secundarios innecesarios. El "estándar de oro" para diferenciarlas es el Video-EEG, que registra simultáneamente la actividad eléctrica cerebral y el comportamiento del paciente durante un episodio.
| Característica | Crisis Epiléptica | Crisis Disociativa |
|---|---|---|
| Edad Común | Niños pequeños y ancianos | Adultos jóvenes (20-40 años), también niños y ancianos |
| Factores de Riesgo | Infecciones, genética, metabólicos | Estrés, trauma, abuso, problemas interpersonales |
| Duración Típica | Menos de 2 minutos | Más de 2 minutos |
| Movimientos | Síncronos, rítmicos (clónicos), rigidez (tónica) | Asíncronos, irregulares, a veces arqueo del cuerpo |
| Ojos | Generalmente abiertos, a veces desviados | Generalmente cerrados fuertemente |
| Mordedura de Lengua | Común, generalmente en el lateral | Menos común, generalmente en la punta o labio |
| Recuperación Post-episodio | Gradual, con confusión o somnolencia | Rápida, a veces inmediata |
| EEG/Video-EEG | Actividad epileptiforme anormal | Actividad de fondo normal durante el episodio |
Manejar las crisis disociativas implica validar la experiencia del paciente, educarlo sobre la naturaleza de sus síntomas y abordar las causas psicológicas subyacentes mediante terapia (como Terapia Cognitivo-Conductual o terapia psicodinámica). La colaboración entre neurología y psiquiatría es clave, especialmente en casos mixtos donde coexisten ambos tipos de crisis.
Preguntas Frecuentes sobre la Epilepsia
- ¿Cuál es la causa neurológica de la epilepsia?
- Se debe a una actividad eléctrica anormal, excesiva o síncrona de las neuronas en el cerebro.
- ¿Cómo se tratan las crisis epilépticas?
- Principalmente con medicamentos antiepilépticos (FAE) ajustados al tipo de crisis y paciente. En casos resistentes, la dieta cetogénica puede ser una opción. El manejo es individualizado.
- ¿Qué es la dieta cetogénica para la epilepsia?
- Es una dieta muy alta en grasas y baja en carbohidratos que, al inducir cetosis, ayuda a controlar las crisis en algunos pacientes cuyas crisis no responden bien a la medicación.
- ¿Cuáles son las "3 C" para ayudar a alguien con una crisis?
- Mantener la Calma, Cojín para proteger la cabeza de la persona y Llamar a emergencias si la crisis dura más de cinco minutos o si hay otros signos de alarma.
- ¿Qué trastornos psiquiátricos son comunes en personas con epilepsia?
- Depresión, trastornos de ansiedad, psicosis, cambios de personalidad, dificultades cognitivas y problemas de atención son frecuentemente asociados.
- ¿Es posible confundir una crisis epiléptica con otro tipo de episodio?
- Sí, es posible confundirlas con crisis disociativas (convulsiones psicógenas no epilépticas), que se parecen superficialmente pero tienen un origen psicológico y no eléctrico cerebral. El Video-EEG es clave para diferenciarlas.
La epilepsia es una condición neurológica compleja con un impacto que va más allá de las crisis. Un enfoque integral que considere tanto el manejo de las crisis como el bienestar psicosocial y mental es esencial para mejorar la calidad de vida de las personas que viven con ella.
Si quieres conocer otros artículos parecidos a Epilepsia: Causas, Tratamientos y Más Allá puedes visitar la categoría Neurociencia.
