Desde su primer diagnóstico formal en la década de 1960, el Trastorno por Déficit de Atención e Hiperactividad (TDAH) ha sido objeto de considerable debate, incluso entre los expertos. A menudo, discuten sobre cómo definir exactamente el trastorno y cuáles son sus causas subyacentes. Una pregunta común, y a menudo mal entendida, es si a las personas con TDAH les "falta" una parte del cerebro. La respuesta simple es no. El TDAH no se caracteriza por la ausencia de una estructura cerebral, sino por diferencias en su desarrollo, estructura, conectividad y química.

Sabemos que el TDAH es un trastorno del neurodesarrollo. Esto significa que los cerebros de los niños y adultos con TDAH se desarrollan de manera diferente a los de las personas sin el trastorno. La investigación ha avanzado significativamente en la identificación de estas diferencias, arrojando luz sobre los mecanismos neuronales que pueden explicar los síntomas asociados al TDAH, como la dificultad para regular la atención y las emociones, la hiperactividad y la impulsividad.

- Diferencias Estructurales en el Cerebro con TDAH
- La Conectividad Cerebral en el TDAH: Redes en Desbalance
- Neuroquímica: El Papel de los Neurotransmisores en el TDAH
- Comparativa: Cerebro Típico vs. Cerebro con TDAH (Diferencias Clave)
- Preguntas Frecuentes sobre el TDAH y el Cerebro
- ¿Significa el TDAH que una persona tiene "menos cerebro" o que le "falta" una parte?
- ¿Son permanentes estas diferencias cerebrales en el TDAH?
- ¿La única causa del TDAH son los desequilibrios químicos como la dopamina baja?
- ¿Cómo ayudan los medicamentos estimulantes a las personas con TDAH?
- ¿Se pueden "arreglar" las diferencias cerebrales asociadas al TDAH?
Diferencias Estructurales en el Cerebro con TDAH
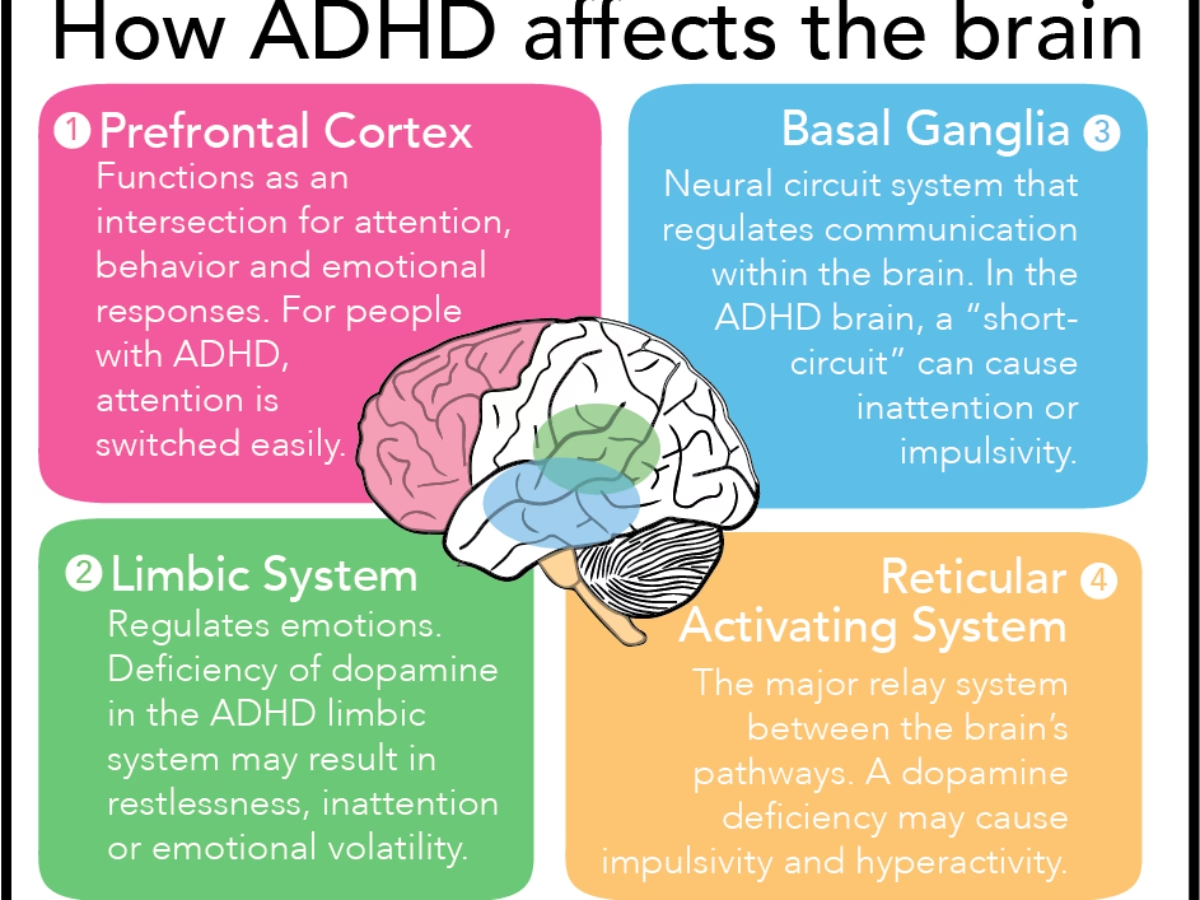
Muchas de las características distintivas del TDAH están intrínsecamente ligadas a lo que conocemos como funciones ejecutivas. Este conjunto de habilidades mentales abarca capacidades cruciales como la memoria de trabajo, el control emocional y la resolución de problemas complejos. En esencia, las funciones ejecutivas son las herramientas cognitivas que empleamos a diario para gestionar nuestras tareas, desde la organización y la planificación hasta la gestión del tiempo. Aunque diversas áreas cerebrales contribuyen a estas funciones, la corteza prefrontal desempeña un papel particularmente significativo en su regulación.
Investigaciones extensas han demostrado que, en niños con TDAH, la maduración de la corteza prefrontal ocurre a un ritmo más lento en comparación con sus compañeros de desarrollo típico. Además de este retraso madurativo, esta región tiende a ser ligeramente más pequeña en volumen. De manera similar, otras estructuras cerebrales importantes como el cerebelo, el hipocampo y la amígdala también suelen presentar un volumen ligeramente reducido en individuos con TDAH.
El cerebelo, aunque conocido principalmente por su rol en la coordinación del movimiento, participa en una amplia gama de funciones. Su papel en la regulación del movimiento es especialmente relevante para ciertos síntomas del TDAH. Un cerebelo de menor tamaño podría contribuir a dificultades en la "inhibición de la respuesta motora", que es la capacidad de suprimir acciones o movimientos irrelevantes que interfieren con la tarea actual, como la dificultad para permanecer sentado en clase. Por su parte, el hipocampo y la amígdala son fundamentales para la memoria, la regulación emocional y el comportamiento. Un menor tamaño en estas regiones puede estar relacionado con las dificultades en la regulación de la memoria, las emociones y el comportamiento que son comunes en las personas con TDAH.
Es importante destacar que, si bien estas regiones cerebrales pueden ser inicialmente más pequeñas en personas con TDAH, los estudios han observado que continúan creciendo y madurando a medida que los niños crecen. En la edad adulta, la diferencia de tamaño en comparación con individuos sin el trastorno tiende a ser menos significativa, aunque las diferencias en la función y la conectividad pueden persistir.
La Conectividad Cerebral en el TDAH: Redes en Desbalance
Más allá de la estructura, la funcionalidad del cerebro también se evalúa a través de su actividad y la forma en que diferentes áreas se comunican, lo que se conoce como conectividad. Técnicas como la resonancia magnética funcional (fMRI) permiten a los científicos medir los cambios en la actividad cerebral detectando el flujo sanguíneo. Cuando un área cerebral está activa, aumenta el flujo de sangre hacia esa región. En personas con TDAH, estudios utilizando fMRI han revelado patrones de actividad irregular en varias regiones implicadas en la regulación motora, cognitiva y emocional.
Existe una Red Neuronal por Defecto (RND, o DMN por sus siglas en inglés), que es un conjunto de estructuras cerebrales que muestra una actividad inusualmente alta en niños con TDAH, incluso durante tareas que requieren concentración. Esta red fue descubierta casi por accidente cuando los investigadores notaron altos niveles de actividad cerebral en participantes que simplemente estaban en reposo. La RND es un concepto relativamente nuevo y su composición exacta sigue siendo objeto de debate, pero se cree que es más activa cuando nuestra mente divaga, soñamos despiertos o recordamos eventos pasados.
En niños neurotípicos, la actividad de la RND disminuye notablemente cuando se involucran en tareas que requieren atención focalizada y aumenta cuando están en estado de reposo o divagando. Sin embargo, en niños con TDAH, esta red mantiene un nivel de actividad elevado incluso durante tareas que exigen atención concentrada. Esta persistencia de la actividad de la RND durante el esfuerzo cognitivo podría explicar por qué a los niños con TDAH les resulta difícil mantener el enfoque o la concentración en entornos como el aula o durante la realización de tareas que requieren esfuerzo mental sostenido.
La actividad inusual de la RND en personas con TDAH también puede explicarse por su conectividad funcional con otras redes cerebrales. El concepto de conectividad funcional se refiere a la idea de que ciertas áreas del cerebro están relacionadas si sus patrones de actividad se correlacionan frecuentemente, ya sea de forma positiva o negativa. Por ejemplo, existe otra red cerebral llamada la "red de ejecución de tareas", que nos permite realizar actividades que demandan atención. Normalmente, la RND tiene una correlación funcional negativa con esta red; es decir, cuando una está muy activa, la otra está menos activa. En niños con TDAH, se cree que esta correlación negativa está reducida debido a una conectividad debilitada entre ambas redes. Esto significa que la RND está más activa de lo que debería durante tareas que requieren atención, lo que puede llevar a lapsos de atención y a que la mente divague mientras se intenta realizar una tarea orientada a un objetivo, como hacer la tarea escolar.
Además, los estudios han descubierto que en personas con TDAH, hay un nivel inusualmente alto de conectividad funcional entre las regiones cerebrales que forman parte del "sistema de atención visual selectiva". Este sistema es crucial para determinar qué estímulos visuales son importantes y merecen nuestra atención en un momento dado. Una conectividad irregular dentro de este sistema podría hacer que los niños con TDAH presten atención a estímulos irrelevantes o distractores en su campo visual, dificultando aún más la capacidad de enfocar la atención en lo que realmente importa.
Neuroquímica: El Papel de los Neurotransmisores en el TDAH
Además de las diferencias en la estructura y la conectividad, los desequilibrios químicos en el cerebro también desempeñan un papel fundamental en la aparición de los síntomas del TDAH. El cerebro, como centro de control de nuestro cuerpo, necesita enviar y recibir constantemente señales eléctricas o "mensajes" a través del sistema nervioso. Esta comunicación se logra mediante células nerviosas especializadas llamadas neuronas. Sin embargo, existen pequeños espacios entre las neuronas, conocidos como sinapsis. Los neurotransmisores son las sustancias químicas mensajeras que llenan estos espacios y permiten que los mensajes se transmitan de una neurona a otra.
Uno de los neurotransmisores más importantes en el contexto del TDAH es la dopamina. La dopamina tiene múltiples funciones y su transporte entre diferentes regiones cerebrales a través de vías específicas es vital para relayar información crucial. Existen cuatro vías principales de dopamina en el cerebro, y se cree que dos de ellas contribuyen significativamente a las dificultades en el funcionamiento cognitivo y motivacional observadas en personas con TDAH.
La primera es la "vía de recompensa de la dopamina". Cuando experimentamos algo placentero, como comer algo delicioso, se libera una mayor cantidad de dopamina a lo largo de esta vía, activando sentimientos de placer y euforia. Se teoriza que estos sentimientos placenteros son reforzados por la conexión entre áreas cerebrales que procesan el placer y el hipocampo (importante para la memoria), lo que nos ayuda a recordar qué acciones o estímulos están asociados con el placer y nos motiva a repetirlos.
La segunda vía relevante es la "vía mesocortical". Esta vía conecta un área del cerebro rica en neuronas dopaminérgicas (el área tegmental ventral) con la corteza prefrontal. A través de la transmisión de dopamina, esta vía es fundamental para que la corteza prefrontal pueda facilitar funciones ejecutivas como la cognición, la memoria de trabajo y la toma de decisiones.
Se cree que en personas con TDAH, estas dos vías de dopamina están alteradas, lo que puede llevar a dificultades en el funcionamiento cognitivo y motivacional. Los científicos postulan que estas alteraciones podrían deberse a un número inusual de transportadores de dopamina en el cerebro de las personas con TDAH. Un transportador de dopamina es una proteína ubicada en la neurona presináptica que es responsable de recaptar la dopamina del espacio sináptico (el espacio entre neuronas) y devolverla a la neurona que la liberó, terminando así la transmisión de la señal. Un número elevado de estos transportadores podría resultar en una eliminación excesiva de dopamina de la sinapsis, llevando a niveles inusualmente bajos de dopamina disponible para la comunicación neuronal.
Una fuerte evidencia que apoya esta teoría proviene de la eficacia de los medicamentos estimulantes, como el metilfenidato (presente en fármacos como Concerta o Ritalin) y las anfetaminas (como Adderall), en la reducción de los síntomas del TDAH. Estos medicamentos actúan bloqueando la acción de los transportadores de dopamina, inhibiendo la recaptación de dopamina y, por lo tanto, aumentando la cantidad de dopamina disponible en la sinapsis. Este aumento de dopamina ayuda a mejorar la señalización en las vías mesocortical y de recompensa, lo que se traduce en una mejoría en la atención, el control de impulsos y la regulación de la actividad.
Comparativa: Cerebro Típico vs. Cerebro con TDAH (Diferencias Clave)
| Característica | Cerebro de Desarrollo Típico | Cerebro con TDAH |
|---|---|---|
| Volumen y Maduración | Corteza prefrontal, cerebelo, hipocampo y amígdala maduran a un ritmo esperable y tienen tamaños promedio. | Corteza prefrontal madura más lento y es ligeramente más pequeña. Cerebelo, hipocampo y amígdala también pueden ser ligeramente más pequeños (diferencias tienden a disminuir en la adultez). |
| Actividad de la Red Neuronal por Defecto (RND) | Disminuye significativamente durante tareas que requieren atención. | Permanece inusualmente alta durante tareas que requieren atención. |
| Conectividad Funcional RND - Red de Ejecución de Tareas | Correlación negativa fuerte (cuando una está activa, la otra está menos activa). | Correlación negativa reducida (conectividad debilitada), lo que permite que la RND "interfiera" durante las tareas. |
| Conectividad Funcional del Sistema de Atención Visual Selectiva | Conectividad equilibrada para filtrar estímulos irrelevantes. | Conectividad inusualmente alta que puede dificultar el filtrado de estímulos irrelevantes. |
| Niveles de Dopamina Sináptica | Niveles adecuados para una señalización neuronal eficiente. | Se teoriza que hay niveles bajos debido a un número elevado de transportadores de dopamina que eliminan el exceso del espacio sináptico. |
| Vías de Dopamina (Recompensa y Mesocortical) | Funcionamiento típico, facilitando motivación, placer y funciones ejecutivas. | Se cree que están alteradas, afectando la motivación, la recompensa y las funciones ejecutivas. |
Preguntas Frecuentes sobre el TDAH y el Cerebro
¿Significa el TDAH que una persona tiene "menos cerebro" o que le "falta" una parte?
No, en absoluto. El TDAH no es causado por la falta de una parte del cerebro o por tener menos cerebro en general. Se trata de un trastorno del neurodesarrollo que implica diferencias sutiles pero significativas en la forma en que ciertas áreas del cerebro se desarrollan, se estructuran, se conectan y funcionan a nivel químico, especialmente en comparación con el desarrollo típico.
¿Son permanentes estas diferencias cerebrales en el TDAH?
Algunas diferencias, como el menor volumen en ciertas áreas, tienden a ser menos pronunciadas a medida que la persona con TDAH llega a la edad adulta, ya que el cerebro continúa madurando. Sin embargo, las diferencias en la conectividad de las redes cerebrales y en la neuroquímica pueden persistir, aunque la manifestación de los síntomas puede cambiar con la edad y con estrategias de manejo y tratamiento.
¿La única causa del TDAH son los desequilibrios químicos como la dopamina baja?
La investigación sugiere que el TDAH es un trastorno complejo con múltiples factores contribuyentes. Si bien las diferencias en la neuroquímica, particularmente en el sistema de la dopamina, son un componente importante, las diferencias estructurales (tamaño y maduración de ciertas áreas) y las diferencias en la conectividad entre las redes cerebrales también juegan roles cruciales. Es una interacción de estos factores lo que probablemente lleva a la manifestación completa de los síntomas del TDAH.
¿Cómo ayudan los medicamentos estimulantes a las personas con TDAH?
Los medicamentos estimulantes, que son una de las opciones de tratamiento más comunes y efectivas para el TDAH, actúan principalmente aumentando la disponibilidad de ciertos neurotransmisores, especialmente la dopamina y la noradrenalina, en el espacio sináptico. Al bloquear la recaptación de estos neurotransmisores, permiten que las señales entre las neuronas se transmitan de manera más efectiva, mejorando así las funciones que se ven afectadas en el TDAH, como la atención, el control de impulsos y la regulación de la actividad.
¿Se pueden "arreglar" las diferencias cerebrales asociadas al TDAH?
No se trata de "arreglar" un cerebro "roto", sino de entender y gestionar las diferencias en su funcionamiento. Si bien las diferencias estructurales y de conectividad son parte del desarrollo cerebral, el cerebro es notablemente plástico. Terapias conductuales, estrategias de manejo, apoyo educativo y, en muchos casos, medicación, pueden ayudar a las personas con TDAH a desarrollar habilidades y compensar las áreas de dificultad, permitiéndoles funcionar de manera efectiva y llevar vidas plenas. La investigación continua también abre la puerta a nuevas y mejores intervenciones.
En conclusión, la idea de que a las personas con TDAH les "falta" una parte del cerebro es un mito simplista. La realidad científica, aunque más compleja, es mucho más fascinante. El TDAH implica un patrón de diferencias en el desarrollo cerebral que afecta su estructura, la forma en que sus distintas áreas se comunican (conectividad) y el equilibrio de sus sustancias químicas (neurotransmisores). Entender estas bases neurobiológicas no solo valida las luchas y experiencias diarias de quienes viven con TDAH, sino que también es fundamental para desarrollar tratamientos y estrategias de apoyo más efectivos y empáticos. A medida que la investigación avanza, nuestra comprensión de este trastorno se vuelve más profunda, ofreciendo esperanza para mejores intervenciones y una mayor aceptación.
Si quieres conocer otros artículos parecidos a TDAH y el Cerebro: ¿Qué Falta Realmente? puedes visitar la categoría Neurociencia.