El dolor es una experiencia humana fundamental, compleja y profundamente subjetiva. No es simplemente una sensación localizada en una parte específica del cuerpo, sino que también posee una cualidad desagradable de intensidad variable, intrínsecamente ligada a comportamientos que buscan aliviar o detener esa sensación. Para comprender cómo nuestro cuerpo procesa el dolor, es esencial explorar el intrincado sistema de comunicación que se activa desde el momento en que ocurre un daño potencial o real en los tejidos hasta que somos conscientes de la molestia en nuestro cerebro. Este viaje de la señal dolorosa se descompone fundamentalmente en cuatro procesos principales: transducción, transmisión, modulación y percepción. Cada uno juega un papel crucial en la experiencia final que conocemos como dolor.

Al igual que otras modalidades sensoriales, el sistema del dolor cuenta con componentes específicos dedicados a su detección y procesamiento. Existen receptores especializados, terminaciones nerviosas presentes en la mayoría de los tejidos corporales, que responden únicamente a estímulos que son dañinos o potencialmente dañinos. Estos receptores, junto con el nervio al que están conectados, forman lo que se denomina el nociceptor aferente primario. Las señales generadas por estos nociceptores son luego transmitidas a través de nervios específicos hasta la médula espinal, donde hacen contacto con neuronas de segundo orden. Estas células de segundo orden son las encargadas de retransmitir el mensaje a centros superiores del cerebro, como el tronco encefálico, el tálamo, la corteza somatosensorial y el sistema límbico. Se cree que la percepción consciente del dolor involucra principalmente al tálamo y la corteza.
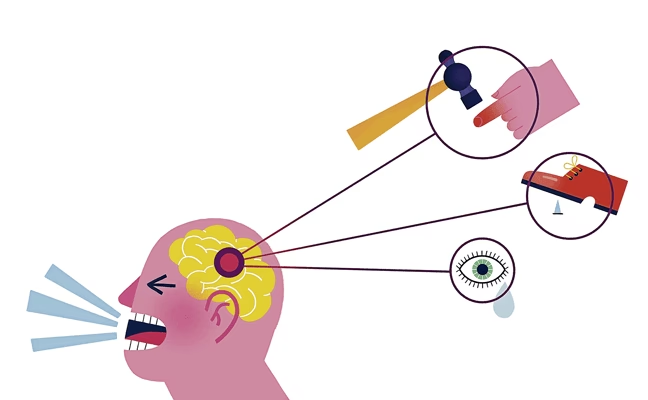
La investigación sobre los mecanismos básicos del dolor es un campo emocionante y en constante evolución. Aunque gran parte de la información proviene de estudios en animales, investigaciones recientes en humanos utilizando métodos fisiológicos, farmacológicos y psicofísicos sugieren que muchos de los hallazgos en animales son aplicables a las personas. Sin embargo, es importante destacar una limitación clave: la mayor parte de lo que se sabe sobre la anatomía y fisiología del dolor se basa en estudios de dolor cutáneo (piel) inducido experimentalmente, mientras que gran parte del dolor clínico se origina en tejidos profundos como músculos, articulaciones y tendones. Esto significa que los modelos experimentales son buenos para el dolor agudo, pero menos adecuados para síndromes de dolor crónico, que además están profundamente influenciados por factores psicosociales. Mejorar nuestra comprensión y tratamiento del dolor requiere mejores modelos animales y herramientas para estudiar el dolor clínico, especialmente el originado en tejidos profundos.
A continuación, detallaremos los cuatro procesos principales que constituyen la vía del dolor:
Transducción: El Origen de la Señal Dolorosa
La transducción es el primer paso en la vía del dolor. Se refiere al proceso mediante el cual los estímulos que dañan los tejidos activan las terminaciones nerviosas libres, es decir, los nociceptores. Estos estímulos pueden ser de tres tipos principales: mecánicos (como presión o pellizco), térmicos (calor) y químicos. Mientras que los estímulos mecánicos y térmicos suelen ser breves, los estímulos químicos tienden a ser más duraderos.
Aunque aún no se comprende completamente cómo estos estímulos activan los nociceptores a nivel molecular, se sabe que una variedad de sustancias químicas pueden activar o sensibilizar estas terminaciones nerviosas. Algunas de estas sustancias, como el potasio, la histamina y la serotonina, pueden ser liberadas por células de tejido dañadas o por células sanguíneas que migran a la zona lesionada. Otras, como la bradiquinina, las prostaglandinas y los leucotrienos, son sintetizadas por enzimas que se activan tras el daño tisular. Estas sustancias químicas productoras de dolor se encuentran en concentraciones elevadas en áreas de inflamación y dolor. Es probable que la transducción implique la acción conjunta de una serie de procesos químicos que, en conjunto, activan el nociceptor aferente primario.
La mayor parte de nuestro conocimiento sobre los nociceptores aferentes primarios proviene de estudios de nervios cutáneos. Si bien esto es de importancia general, la mayor parte del dolor clínicamente significativo se genera por procesos en tejidos musculoesqueléticos o viscerales profundos. Los científicos están comenzando a estudiar los estímulos que activan los nociceptores en estos tejidos profundos. En el músculo, existen nociceptores que responden a la presión, la contracción muscular y sustancias químicas irritantes. La contracción muscular bajo condiciones de isquemia (falta de flujo sanguíneo) es un estímulo especialmente potente para algunos de estos nociceptores. A pesar de los avances, aún sabemos muy poco sobre los mecanismos subyacentes a problemas clínicos comunes como el dolor lumbar. Incluso en casos de degeneración espinal y compresión de una raíz nerviosa, que se considera extremadamente doloroso, no se sabe exactamente qué nociceptores se activan ni cómo, ni qué aspecto del proceso lleva al dolor.
Transmisión: El Recorrido de la Señal al Sistema Nervioso Central
Una vez que el nociceptor ha sido activado (transducción), el siguiente paso es la transmisión del mensaje nervioso desde la periferia hasta el sistema nervioso central (SNC). La señal es conducida a lo largo del axón del nociceptor aferente primario. La célula nerviosa que constituye el nociceptor tiene su cuerpo celular en el ganglio de la raíz dorsal y un axón largo que se divide: una rama va hacia la periferia (donde están los receptores) y la otra entra en la médula espinal.
Los axones de los nociceptores aferentes primarios son relativamente delgados y conducen los impulsos nerviosos de manera más lenta que las fibras nerviosas más gruesas que transmiten sensaciones como el tacto o la vibración. El mensaje de 'dolor' se codifica en el patrón y la frecuencia de los impulsos en estos axones. Existe una relación directa entre la intensidad del estímulo dañino y la frecuencia de descarga del nociceptor. Estudios combinados de neurofisiología y psicofísica en humanos han demostrado una relación directa entre la frecuencia de descarga en un nociceptor aferente primario y la intensidad de dolor reportada por el sujeto. Bloquear la transmisión en los axones delgados de los nociceptores bloquea el dolor, mientras que bloquear la actividad de los axones más gruesos en un nervio periférico no lo hace. Esto confirma que estos nociceptores aferentes primarios identificados son necesarios para detectar estímulos nocivos.
En la médula espinal (o en la médula oblonga del tronco encefálico si el dolor proviene de la cabeza), los nociceptores aferentes primarios terminan cerca de neuronas de segundo orden en el asta dorsal de la sustancia gris. Los nociceptores liberan sustancias químicas transmisoras (como la sustancia P, somatostatina o aminoácidos como el glutámico o aspártico) que activan estas células de segundo orden. Los axones de algunas de estas células de segundo orden cruzan al lado opuesto de la médula espinal y ascienden a largas distancias hacia el tronco encefálico y el tálamo. La vía principal para la transmisión del dolor en la médula espinal se localiza en el cuadrante anterolateral.
Existen dos destinos principales para los axones nociceptivos ascendentes en el cuadrante anterolateral de la médula espinal: el tálamo y la formación reticular medial del tronco encefálico. El conocimiento más extenso se tiene sobre las células espinales cuyos axones se proyectan directamente al tálamo, formando el tracto espinotalámico. Este tracto está implicado en la percepción del dolor humano; las lesiones en esta vía a cualquier nivel producen deterioros duraderos en la sensación de dolor. Las neuronas del tracto espinotalámico responden principalmente a la estimulación nociva, y su frecuencia de descarga se relaciona directamente con la intensidad del estímulo nocivo. Esto, junto con décadas de estudios clínicos, implica fuertemente al tracto espinotalámico como una vía principal para el dolor en humanos.
La otra vía ascendente nociceptiva importante es el tracto espinorreticular, que se proyecta a la formación reticular del tronco encefálico y, desde allí, al tálamo medial. En el tálamo, las vías del dolor tienen dos sitios principales de terminación: ventrocaudal y medial. El tálamo ventrocaudal recibe entrada nociceptiva directa de las neuronas espinales y se proyecta a la corteza somatosensorial. El tálamo medial recibe entrada indirecta de la médula espinal a través de la formación reticular y se proyecta a áreas más amplias del prosencéfalo, incluida la corteza somatosensorial. Se cree que la vía lateral (espinotalámica directa al tálamo ventrocaudal y corteza) es responsable principalmente de los dolores agudos y bien localizados que surgen cerca de la superficie del cuerpo. En contraste, la vía medial (espinorreticulotalámica indirecta) responde más a estímulos de estructuras somáticas profundas y viscerales.
El Fenómeno del Dolor Referido
Un aspecto interesante y a menudo confuso de la transmisión del dolor, especialmente el proveniente de tejidos profundos, es el dolor referido. A diferencia del dolor cutáneo, que es generalmente agudo y bien localizado, el dolor originado en tejidos profundos suele ser sordo, difuso y mal localizado. En ocasiones, cuando el daño a los tejidos profundos es severo o duradero, la sensación puede percibirse erróneamente como proveniente de un sitio distante del daño real. Este fenómeno es bien conocido para el dolor visceral (por ejemplo, el dolor de un ataque cardíaco a menudo se siente en el brazo izquierdo o el pecho), pero también ocurre con el dolor musculoesquelético (por ejemplo, puntos gatillo miofasciales).
Se han propuesto al menos cuatro mecanismos fisiológicos para explicar el dolor referido:
- Nervios simpáticos: Podrían causar dolor referido liberando sustancias que sensibilizan las terminaciones nerviosas aferentes en la región de dolor referido o restringiendo el flujo sanguíneo a la fibra nerviosa sensorial.
- Ramificación periférica: Una única fibra nerviosa se ramifica para inervar dos partes diferentes del cuerpo. El cerebro, acostumbrado a que los mensajes de esa fibra provengan de un sitio más común (como la piel), interpreta erróneamente la señal originada en una parte menos común (como un órgano interno) como proveniente del sitio más común.
- Convergencia-Proyección: Una sola neurona en la médula espinal recibe entrada nociceptiva tanto de órganos internos como de nociceptores de la piel o músculos. El cerebro no puede distinguir el origen exacto y proyecta la sensación a la región somática (piel/músculo), que es donde más comúnmente recibe señales de esa neurona espinal.
- Convergencia-Facilitación: La actividad basal de las neuronas de proyección del dolor en la médula espinal que reciben entrada de una región somática es amplificada (facilitada) por la actividad proveniente de nociceptores en otra región del cuerpo (la fuente del dolor referido).
El dolor referido puede ser una fuente importante de confusión clínica, ya que la falta de hallazgos objetivos en el sitio donde el paciente siente dolor a menudo lleva a sospechar un componente psicológico, lo cual puede frustrar tanto al paciente como al médico.
Modulación: La Regulación de la Señal
La modulación es un proceso neural, descubierto más recientemente, que actúa específicamente para reducir la actividad en el sistema de transmisión del dolor. En esencia, es un sistema de control endógeno que puede atenuar la señal nociceptiva a medida que asciende hacia el cerebro. Aunque el texto proporcionado no profundiza en los mecanismos específicos de la modulación (como los sistemas opioides endógenos o las vías descendentes de control del dolor), la existencia de este proceso es crucial. Explica, en parte, por qué la relación entre la actividad de los nociceptores aferentes primarios y la intensidad del dolor percibido puede ser variable. El sistema de modulación puede suprimir la transmisión central de la actividad generada por la entrada nociceptiva, lo que significa que una señal de dolor que llega a la médula espinal no necesariamente se transmite con la misma intensidad a los centros superiores que generan la percepción consciente.
Este proceso de modulación es de gran interés para el tratamiento del dolor, ya que muchas terapias, incluyendo algunos analgésicos, actúan potenciando los mecanismos de modulación endógena o imitando sus efectos.
Percepción: La Experiencia Consciente del Dolor
El último paso, y quizás el más complejo y subjetivo, es la percepción del dolor. Es la toma de conciencia subjetiva producida por las señales sensoriales. Implica la integración de múltiples mensajes sensoriales en un todo coherente y significativo. La percepción no es un simple reflejo de la intensidad de la señal nociceptiva que llega al cerebro; es una función compleja influenciada por varios procesos cognitivos y afectivos, incluyendo la atención, la expectativa y la interpretación.
Mientras que la transducción, transmisión y modulación son procesos neurales que pueden estudiarse objetivamente (midiendo la actividad eléctrica de las neuronas o la presencia de sustancias químicas), la percepción es inherentemente subjetiva y no puede medirse directa y objetivamente en otra persona. Incluso si pudiéramos medir la actividad de las neuronas de transmisión del dolor en el cerebro de alguien, concluir que esa persona siente dolor requeriría una inferencia basada en evidencia indirecta.
La percepción del dolor tiene dos aspectos amplios y complementarios:
- Aspectos Sensoriales: Relacionados con la detección, localización, evaluación de la intensidad e identificación del estímulo. Por ejemplo, describir el dolor como "un ardor leve localizado en la mano". Se procesan principalmente a través de la vía espinotalámica lateral que llega al tálamo ventrocaudal y la corteza somatosensorial.
- Aspectos Afectivos: Relacionados con la cualidad desagradable y aversiva del dolor, que impulsa a la persona a evitar o terminar el estímulo. Se describen con términos menos específicos de la sensación, como "insoportable", "molesto" o "atroz". Estos aspectos están asociados con cambios de humor como ansiedad o depresión y se procesan más a través de la vía espinorreticulotalámica medial que llega al tálamo medial y áreas más amplias del prosencéfalo, incluido el sistema límbico.
La distinción entre estos aspectos se ilustra con los conceptos de umbral de detección del dolor y tolerancia al dolor. El umbral de detección del dolor es la intensidad mínima de un estímulo que se percibe como doloroso (relativamente reproducible entre personas). La tolerancia al dolor, en cambio, es la cantidad o duración máxima de dolor que una persona está dispuesta a soportar antes de reaccionar (por ejemplo, retirándose, tomando medicación, buscando ayuda). La tolerancia varía enormemente entre individuos y está influenciada por una multitud de factores, incluyendo rasgos de personalidad, actitudes, experiencias previas, factores económicos, género y las circunstancias específicas en las que se experimenta el dolor. La tolerancia está fuertemente ligada a los aspectos cognitivos y afectivos del dolor; el significado que el dolor tiene para una persona (por ejemplo, un síntoma de enfermedad grave frente a una molestia temporal) puede influir profundamente en su sufrimiento y reacción.
Un ejemplo histórico que subraya la separación anatómica de los aspectos sensoriales y afectivos del dolor es la lobotomía frontal practicada en pacientes con dolor severo en el pasado. Estas operaciones, que interrumpían las proyecciones a los lóbulos frontales desde la vía espinorreticulotalámica medial, no afectaban el umbral o la intensidad del dolor percibido, pero podían abolir los aspectos emocionales (sufrimiento y angustia). Aunque esta intervención tenía efectos secundarios inaceptables en la personalidad, demostró que el componente afectivo del dolor tiene un sustrato neural distinto del componente sensorial.
Tabla Comparativa: Vías Ascendentes del Dolor
| Vía | Trayectoria Principal | Destino Tálamo | Proyección Cortical | Aspecto del Dolor | Características del Dolor |
|---|---|---|---|---|---|
| Lateral (Espinotalámica) | Directa de médula espinal a tálamo | Ventrocaudal | Corteza Somatosensorial | Sensorial (discriminativo) | Agudo, bien localizado, de superficie |
| Medial (Espinorreticulotalámica) | Indirecta vía Formación Reticular del Tronco Encefálico | Medial | Áreas amplias del prosencéfalo (incl. Sistema Límbico) | Afectivo (emocional, motivacional) | Sordo, difuso, mal localizado, de tejidos profundos/visceral |
Preguntas Frecuentes sobre la Vía del Dolor
- ¿Qué son los nociceptores? Son terminaciones nerviosas especializadas que actúan como receptores del dolor. Se activan por estímulos dañinos o potencialmente dañinos (mecánicos, térmicos, químicos).
- ¿Cómo se transmite la intensidad del dolor? La intensidad del estímulo nocivo se codifica principalmente en la frecuencia de los impulsos nerviosos generados por los nociceptores aferentes primarios. Una mayor intensidad del estímulo generalmente resulta en una mayor frecuencia de descarga.
- ¿Por qué a veces siento dolor en un lugar diferente a donde tengo la lesión? Este fenómeno se llama dolor referido. Ocurre porque las vías nerviosas que recogen señales de tejidos profundos o vísceras pueden converger con las vías que recogen señales de la piel o músculos en la médula espinal, haciendo que el cerebro interprete la señal como proveniente de la región somática más familiar.
- ¿El dolor es puramente físico? No. Si bien comienza con procesos físicos (transducción y transmisión), la experiencia del dolor es una percepción compleja que integra la señal sensorial con factores cognitivos, emocionales y contextuales. La modulación y los aspectos afectivos del dolor demuestran su naturaleza multifacética.
En resumen, el dolor es un proceso dinámico que involucra la conversión de un estímulo dañino en una señal eléctrica (transducción), la conducción de esa señal a través del sistema nervioso (transmisión) con la posibilidad de ser modificada (modulación), hasta que finalmente es interpretada por el cerebro como una experiencia consciente y subjetiva (percepción). Comprender cada uno de estos pasos es fundamental para abordar eficazmente el manejo del dolor, tanto agudo como crónico.
Si quieres conocer otros artículos parecidos a El Viaje del Dolor: 4 Pasos Clave puedes visitar la categoría Neurociencia.

