La meningitis es una enfermedad grave que representa una amenaza significativa para la salud pública a nivel mundial. Se caracteriza por la inflamación de las meninges, que son las membranas protectoras que rodean el cerebro y la médula espinal. Esta afección puede ser devastadora, potencialmente mortal y, a menudo, dejar secuelas de salud a largo plazo. Es un problema global persistente, con brotes epidémicos que ocurren en diversas partes del mundo, especialmente en regiones como el "cinturón africano de la meningitis".
Aunque puede ser causada por diversos agentes, la meningitis bacteriana es particularmente preocupante debido a su alta tasa de mortalidad y la severidad de sus complicaciones. Se estima que aproximadamente 1 de cada 6 personas que contraen meningitis bacteriana fallece, y 1 de cada 5 sufre complicaciones graves y duraderas. Comprender cómo esta inflamación afecta el delicado tejido nervioso es fundamental para reconocer la urgencia de su diagnóstico y tratamiento.
- ¿Qué Causa la Inflamación? Los Diversos Orígenes de la Meningitis
- El Impacto Directo en el Sistema Nervioso: ¿Qué le Sucede al Cerebro?
- Secuelas a Largo Plazo: Cuando el Daño Persiste
- Diagnóstico y Tratamiento Urgente: La Clave para Minimizar el Daño
- Prevención: El Mejor Escudo contra la Meningitis
- Meningitis, Encefalitis y Meningoencefalitis: ¿Cuál es la Diferencia?
- Preguntas Frecuentes sobre la Meningitis y el Cerebro
- Conclusión
¿Qué Causa la Inflamación? Los Diversos Orígenes de la Meningitis
La meningitis no tiene una única causa; puede ser desencadenada por una amplia variedad de microorganismos e incluso por factores no infecciosos. Identificar la causa subyacente es crucial para determinar el tratamiento adecuado.
Meningitis Infecciosa: Los Agentes Patógenos
La mayoría de los casos son de origen infeccioso. Los principales culpables incluyen:
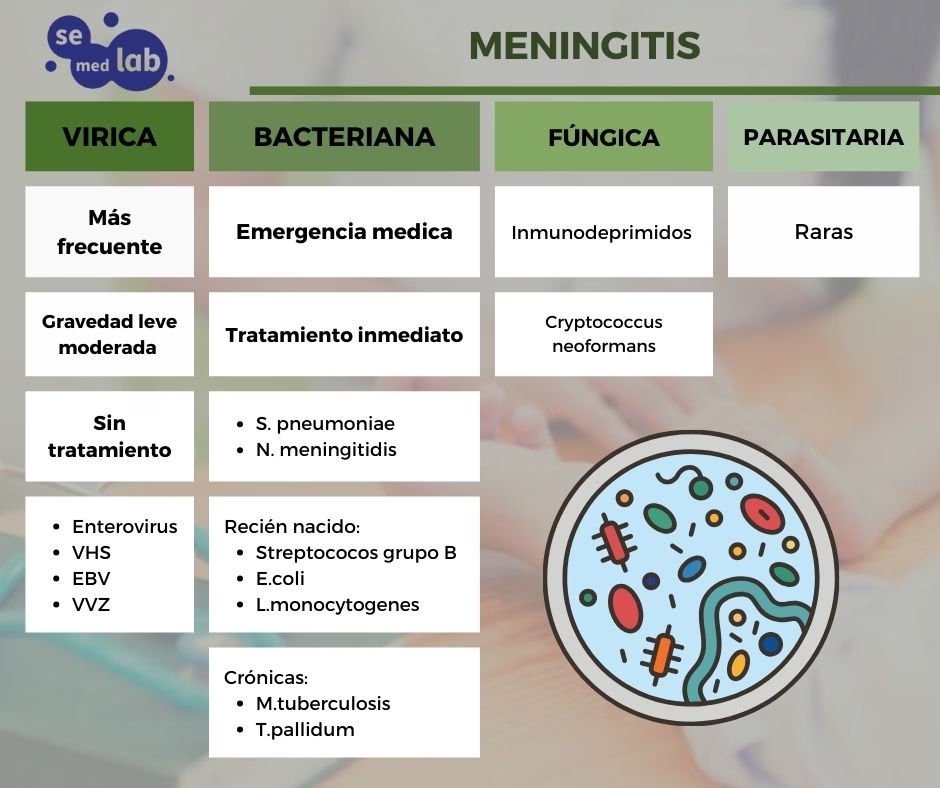
- Bacterias: Son la causa más grave. Las más comunes son Neisseria meningitidis (meningococo), Streptococcus pneumoniae (neumococo), Haemophilus influenzae y Streptococcus agalactiae (estreptococo del grupo B). Otras bacterias relevantes incluyen Mycobacterium tuberculosis, Salmonella spp. y Listeria monocytogenes. La meningitis bacteriana puede tener consecuencias nefastas, incluyendo daño cerebral permanente.
- Virus: Generalmente son menos graves que las bacterias. Incluyen enterovirus, herpesvirus (como HSV1 y HSV2), arbovirus, virus de la varicela zóster, influenza y paperas.
- Hongos: El más común es Cryptococcus neoformans, que afecta principalmente a personas con sistemas inmunitarios debilitados.
- Parásitos: Aunque menos frecuentes, pueden causar formas graves, como ciertas amebas o la neurocisticercosis (larvas de tenia en el cerebro).
Causas No Infecciosas
En un menor número de casos, la meningitis puede ser causada por:
- Traumatismos craneales o cirugías cerebrales.
- Ciertos tipos de cáncer que se diseminan a las meninges.
- Reacciones a medicamentos.
- Enfermedades autoinmunitarias o reumatológicas, donde el propio sistema inmune ataca las meninges.
El Impacto Directo en el Sistema Nervioso: ¿Qué le Sucede al Cerebro?
Cuando las meninges se inflaman, esta inflamación puede extenderse o ejercer presión sobre el cerebro y la médula espinal subyacentes. Los efectos dependen de la causa, la gravedad de la infección y la rapidez del tratamiento. La inflamación interfiere con la función normal del sistema nervioso central, llevando a una variedad de síntomas neurológicos.
Signos y Síntomas: Las Señales de Alarma
Los síntomas típicos de la meningitis, que reflejan la irritación e inflamación de las meninges y el posible compromiso cerebral, incluyen:
- Fiebre alta y repentina.
- Dolor de cabeza intenso, a menudo descrito como el peor dolor de cabeza de la vida.
- Rigidez en la nuca, que dificulta o imposibilita inclinar la cabeza hacia adelante.
- Confusión, alteración del estado mental o dificultad para concentrarse.
- Sensibilidad a la luz (fotofobia).
- Náuseas y vómitos.
En casos más graves, o si la inflamación afecta directamente el tejido cerebral (como en la meningoencefalitis), pueden aparecer síntomas más alarmantes:
- Crisis convulsivas.
- Estado de coma o pérdida de conciencia.
- Déficits neurológicos focales, como debilidad en las extremidades o parálisis facial.
- Problemas con la visión o la audición.
- Movimientos irregulares o dificultad para coordinar.
Es crucial reconocer que los síntomas en bebés y niños pequeños pueden ser diferentes y menos específicos:
- Comportamiento inusual, falta de actividad o dificultad para despertarse.
- Irritabilidad marcada.
- Llanto débil, quejumbroso o continuo.
- Inapetencia o rechazo a la alimentación.
- Abultamiento o tensión en la fontanela (el punto blando en la parte superior de la cabeza).
- Rigidez corporal.
Algunas formas de meningitis, como la meningocócica, pueden ir acompañadas de una erupción cutánea característica que no desaparece al presionarla, indicando una posible afectación del torrente sanguíneo (sepsis).
Secuelas a Largo Plazo: Cuando el Daño Persiste
Incluso después de superar la fase aguda de la enfermedad, la meningitis, especialmente la bacteriana, puede dejar secuelas permanentes que afectan significativamente la calidad de vida de los supervivientes. Se estima que hasta una de cada cinco personas que sobreviven a la meningitis bacteriana pueden experimentar complicaciones duraderas.
Estas secuelas a menudo están relacionadas con el daño que la inflamación causó al cerebro y otras partes del sistema nervioso. Las complicaciones neurológicas y sensoriales más comunes incluyen:
- Pérdida de audición: Desde hipoacusia parcial hasta sordera total.
- Crisis convulsivas o epilepsia: Resultado del daño en las áreas cerebrales responsables del control motor.
- Debilidad en las extremidades: Parálisis parcial o completa (paresias o plejia).
- Problemas cognitivos: Dificultades con la memoria, el aprendizaje, la concentración y la función ejecutiva.
- Problemas del habla y el lenguaje: Afasia (dificultad para comunicarse).
- Problemas de visión: Desde visión doble hasta pérdida parcial o total de la vista.
- Cambios conductuales y de personalidad: Irritabilidad, dificultad para controlar emociones, cambios en el humor.
Además de las secuelas neurológicas directas, las infecciones graves que acompañan a la meningitis (como la sepsis) pueden llevar a complicaciones sistémicas que también tienen un impacto a largo plazo, como deformidades cicatriciales o la necesidad de amputaciones de extremidades debido a daños en los tejidos por falta de circulación sanguínea.
El manejo de estas secuelas requiere a menudo terapia a largo plazo, incluyendo rehabilitación física, ocupacional, del habla y cognitiva. El apoyo psicosocial es igualmente importante para ayudar a los individuos y sus familias a adaptarse a los cambios y desafíos que surgen de estas discapacidades.
Diagnóstico y Tratamiento Urgente: La Clave para Minimizar el Daño
Dada la rapidez con la que la meningitis, especialmente la bacteriana, puede progresar y causar daño irreversible, el diagnóstico y el tratamiento inmediatos son vitales. La meningitis es una emergencia médica que requiere atención hospitalaria urgente.
Proceso Diagnóstico
El diagnóstico se basa en la evaluación clínica de los síntomas y se confirma mediante pruebas de laboratorio. La prueba más importante es la punción lumbar (o punción espinal), que permite obtener una muestra de líquido cefalorraquídeo (LCR), el fluido que rodea el cerebro y la médula espinal. El análisis del LCR puede detectar signos de inflamación e infección, y las pruebas específicas pueden identificar el agente patógeno causante (bacterias, virus, hongos).
Aunque la punción lumbar es fundamental, si se sospecha fuertemente de meningitis bacteriana basándose en los síntomas, el tratamiento con antibióticos debe comenzar *antes* de obtener los resultados del LCR, e incluso antes de realizar la punción lumbar si hay alguna contraindicación o retraso. La espera puede ser fatal.
Otras pruebas diagnósticas pueden incluir análisis de sangre, cultivos de diversas secreciones y, en algunos casos, estudios de imagen como tomografías computarizadas (TC) o resonancias magnéticas (RM) del cerebro para evaluar la extensión de la inflamación o descartar otras afecciones.
Enfoque Terapéutico
El tratamiento depende de la causa:
- Meningitis Bacteriana: Requiere la administración inmediata de antibióticos potentes por vía intravenosa. La elección del antibiótico depende de la bacteria sospechada (basada en la edad, estado inmune y prevalencia local) y su sensibilidad. Los corticosteroides, como la dexametasona, a menudo se administran junto con la primera dosis de antibióticos para reducir la inflamación y disminuir el riesgo de secuelas neurológicas y muerte.
- Meningitis Viral: En la mayoría de los casos leves, no se necesita un tratamiento antiviral específico; el manejo es de soporte (hidratación, manejo del dolor y la fiebre). Algunas formas virales, como la causada por herpesvirus, pueden requerir antivirales específicos.
- Meningitis Fúngica: Se trata con medicamentos antimicóticos específicos administrados por vía intravenosa, a menudo durante un período prolongado.
- Meningitis Parasitaria: Requiere medicamentos antiparasitarios específicos.
Además del tratamiento dirigido a la causa, se brindan cuidados de apoyo para controlar la fiebre, el dolor, las convulsiones y cualquier otra complicación. El seguimiento a largo plazo es esencial para evaluar y manejar cualquier secuela.
Prevención: El Mejor Escudo contra la Meningitis
Afortunadamente, muchas formas de meningitis, especialmente las bacterianas más graves, se pueden prevenir. Las estrategias de prevención son fundamentales para reducir la incidencia de esta enfermedad.
Vacunación: Protección Duradera
Las vacunas son la herramienta más eficaz para proporcionar una protección duradera contra los tipos más comunes de meningitis bacteriana. Existen vacunas para:
- Meningococo (Neisseria meningitidis): Existen diferentes vacunas que cubren varios serogrupos (A, C, W, Y, X, B). La introducción de nuevas vacunas conjugadas, como la pentavalente (Men5CV) en el cinturón africano de la meningitis, tiene el potencial de eliminar las epidemias en esa región.
- Neumococo (Streptococcus pneumoniae): La vacuna antineumocócica conjugada es parte de los programas de vacunación infantil recomendados a nivel mundial.
- Haemophilus influenzae tipo b (Hib): La vacuna Hib ha reducido drásticamente los casos de meningitis por Hib, que solía ser una causa muy frecuente en niños.
- Estreptococo del grupo B (Streptococcus agalactiae): Las vacunas maternas están en desarrollo para proteger a los recién nacidos.
Mantener el calendario de vacunación al día es crucial para protegerse y proteger a la comunidad.
Medidas de Higiene y Quimioprofilaxis
Para las formas contagiosas de meningitis (principalmente bacterianas y virales), ciertas precauciones pueden ayudar a limitar la propagación:
- Lavarse las manos con frecuencia y a fondo con agua y jabón.
- Evitar compartir objetos personales como vasos, cubiertos o cepillos de dientes.
- Cubrirse la boca y la nariz al toser o estornudar.
- Limpiar y desinfectar superficies en entornos comunitarios.
En el caso de la meningitis bacteriana, especialmente la meningocócica, los contactos cercanos de una persona infectada pueden recibir antibióticos preventivos (quimioprofilaxis) para eliminar las bacterias de la nariz y la garganta y reducir su riesgo de enfermar.

Además, la prevención de picaduras de mosquitos y garrapatas es importante en áreas donde estos insectos transmiten virus o bacterias que pueden causar meningitis o encefalitis.
Meningitis, Encefalitis y Meningoencefalitis: ¿Cuál es la Diferencia?
Aunque a menudo se mencionan juntas, es importante entender la distinción entre meningitis y encefalitis, y cómo se relacionan con la meningoencefalitis.
La meningitis, como hemos visto, es la inflamación de las meninges, las membranas protectoras que recubren el cerebro y la médula espinal.
La encefalitis, por otro lado, es la inflamación del tejido cerebral mismo.
La meningoencefalitis es una condición rara y potencialmente mortal en la que ambas ocurren simultáneamente: hay inflamación tanto de las meninges como del tejido cerebral. También se le conoce como encefalomeningitis.
Aunque pueden tener causas superpuestas (virus, bacterias), sus síntomas pueden diferir inicialmente, aunque ambas afectan el sistema nervioso central y pueden causar síntomas neurológicos graves. La encefalitis tiende a manifestarse más directamente con alteraciones del estado mental, cambios de personalidad, convulsiones y déficits neurológicos focales, reflejando el daño directo al tejido cerebral. La meningitis pura se presenta más con fiebre, dolor de cabeza y rigidez de nuca, aunque la inflamación meníngea severa puede afectar secundariamente el cerebro.
Tabla Comparativa Simple
| Condición | Área Afectada Principal | Síntomas Típicos Iniciales | Riesgo de Daño Cerebral Directo |
|---|---|---|---|
| Meningitis | Meninges (membranas) | Fiebre, dolor de cabeza intenso, rigidez de nuca, fotofobia | Indirecto (por presión/inflamación severa), pero alto riesgo de secuelas |
| Encefalitis | Tejido cerebral | Fiebre (a veces), confusión, cambios de personalidad, convulsiones, debilidad focal | Directo y a menudo significativo |
| Meningoencefalitis | Meninges y tejido cerebral | Combinación de ambos, a menudo grave (fiebre, rigidez, confusión, convulsiones) | Alto y directo |
Es fundamental que cualquier sospecha de estas condiciones sea evaluada de inmediato por un profesional médico para un diagnóstico preciso y un tratamiento oportuno.
Preguntas Frecuentes sobre la Meningitis y el Cerebro
Aquí respondemos algunas preguntas comunes acerca de cómo la meningitis afecta el cerebro y otros aspectos relacionados.

¿Puede la meningitis causar daño cerebral permanente?
Sí, especialmente la meningitis bacteriana. La inflamación severa puede dañar directamente las células cerebrales o interrumpir el suministro de sangre, llevando a secuelas neurológicas a largo plazo como pérdida de audición, problemas cognitivos, convulsiones, debilidad muscular y cambios en la personalidad.
¿Todos los tipos de meningitis afectan el cerebro de la misma manera?
No. La meningitis bacteriana es la que tiene el mayor potencial de causar daño cerebral severo y secuelas permanentes debido a la intensidad de la inflamación y la posible invasión directa del tejido cerebral. La meningitis viral suele ser menos grave y rara vez causa daño cerebral permanente en personas sanas, aunque puede ocurrir en casos severos o en personas inmunocomprometidas. Las meningitis fúngicas y parasitarias también pueden ser muy graves y afectar el cerebro.
¿Cómo se detecta si el cerebro ha sido afectado?
Además de los síntomas clínicos (confusión, convulsiones, déficits neurológicos), se pueden realizar pruebas de imagen como resonancia magnética (RM) o tomografía computarizada (TC) para visualizar signos de inflamación o daño en el tejido cerebral. El análisis del líquido cefalorraquídeo (LCR) también ayuda a evaluar la gravedad de la inflamación y la presencia del agente infeccioso.
¿Es posible recuperarse completamente de la meningitis?
Sí, la recuperación completa es posible, especialmente en casos de meningitis viral o meningitis bacteriana tratada muy tempranamente y sin complicaciones graves. Sin embargo, en casos más severos, particularmente de origen bacteriano, las secuelas neurológicas pueden ser permanentes y requerir rehabilitación y apoyo a largo plazo.
¿La vacuna contra la meningitis protege contra todos los tipos?
No, las vacunas disponibles protegen principalmente contra los tipos más comunes y graves de meningitis bacteriana (meningococo, neumococo, Hib). No hay una vacuna universal para todos los tipos de meningitis (virales, fúngicas, parasitarias o todas las cepas bacterianas).
¿Qué es la meningoencefalitis?
La meningoencefalitis es una condición donde hay inflamación tanto de las meninges como del tejido cerebral simultáneamente. Es más grave que la meningitis o la encefalitis por separado y a menudo presenta síntomas neurológicos más pronunciados debido a la afectación directa del cerebro.
Conclusión
La meningitis es una enfermedad que impacta directamente en el sistema nervioso central, causando inflamación de las membranas protectoras del cerebro y la médula espinal. Sus efectos pueden variar desde síntomas leves hasta daño cerebral permanente y ser fatales. La rápida identificación de los síntomas, el diagnóstico temprano y el tratamiento inmediato son cruciales para mejorar el pronóstico y minimizar el riesgo de secuelas graves. La prevención, especialmente a través de la vacunación, juega un papel vital en la lucha global contra esta enfermedad. Si sospecha de meningitis en usted o alguien más, busque atención médica de urgencia de inmediato.
Si quieres conocer otros artículos parecidos a Meningitis: Impacto en el Cerebro y Secuelas puedes visitar la categoría Neurociencia.
