El nombre de Charcot resuena en el campo de la neurología, asociado a diversas afecciones que impactan el sistema nervioso y sus consecuencias en el cuerpo. Si bien la Enfermedad de Charcot-Marie-Tooth (CMT) es una neuropatía hereditaria que afecta principalmente los nervios periféricos causando debilidad y atrofia muscular, y la Artropatía Neuropática de Charcot (comúnmente conocida como Pie de Charcot) es una complicación degenerativa de las articulaciones, a menudo secundaria a la neuropatía diabética, ambas comparten un origen etimológico y la crucial implicación del daño nervioso. Exploraremos los avances recientes en la investigación de CMT y la profunda comprensión de la fisiopatología del Pie de Charcot.
Nuevas Investigaciones en la Enfermedad de Charcot-Marie-Tooth (CMT)
La Enfermedad de Charcot-Marie-Tooth (CMT) es un grupo de trastornos neurológicos hereditarios que afectan los nervios periféricos. Estos nervios, que conectan el cerebro y la médula espinal con el resto del cuerpo, son cruciales para el movimiento y la sensibilidad. Los síntomas suelen incluir debilidad y atrofia muscular, pérdida de sensibilidad, y deformidades en pies y manos. Aunque actualmente no existe una cura, la investigación avanza, explorando nuevas vías de tratamiento, especialmente en el prometedor campo de la terapia génica.
Un Ensayo Clínico Prometedor con Terapia Génica Plasmídica
Recientemente, un ensayo clínico ha mostrado resultados alentadores para una nueva opción de tratamiento en personas con CMT. Esta terapia innovadora utiliza un tipo especial de medicina génica basada en un plásmido, una pequeña pieza circular de ADN. A diferencia de la terapia génica viral, este tratamiento basado en plásmidos puede administrarse múltiples veces sin desencadenar una respuesta inmune significativa, lo que lo hace potencialmente adecuado para condiciones crónicas y hereditarias como la CMT.
Investigadores desarrollaron un plásmido diseñado para producir dos formas de una proteína conocida como factor de crecimiento hepático (HGF). Estudios previos han demostrado que el HGF puede favorecer el crecimiento nervioso y mejorar el flujo sanguíneo. Este plásmido de HGF fue evaluado en un pequeño ensayo de Fase 1, centrado en pacientes con CMT tipo 1A, que es la forma más común de la enfermedad y afecta aproximadamente a la mitad de las personas con CMT.
Desarrollo del Ensayo y Seguridad
El estudio se llevó a cabo en el Centro Médico Samsung en Seúl, Corea del Sur, con la participación de 12 voluntarios. Estos participantes recibieron inyecciones del plásmido de HGF directamente en los músculos de sus piernas en cuatro días distintos a lo largo de un período de 104 días. Fueron seguidos durante aproximadamente nueve meses para evaluar la seguridad del tratamiento y observar posibles efectos positivos.
La terapia fue, en general, bien tolerada por la mayoría de los participantes. Los únicos efectos secundarios que pudieron estar relacionados con el tratamiento fueron una leve picazón en el sitio de la inyección y algo de hinchazón, ambos síntomas que se resolvieron espontáneamente. Es importante destacar que no se reportaron efectos secundarios graves. Además, ninguno de los pacientes desarrolló anticuerpos contra la proteína HGF, lo que sugiere que sus cuerpos no rechazaron el tratamiento, un aspecto crucial para terapias de administración repetida.
Evaluación de la Eficacia
Para medir la efectividad del tratamiento, los investigadores emplearon diversas pruebas estandarizadas. Se utilizó el CMT Neuropathy Score (CMTNS-v2), una escala que cuantifica el daño nervioso. También se realizaron pruebas de caminata y se aplicaron escalas para medir la discapacidad funcional y el grado en que la CMT limita el movimiento de las piernas (escala ONLS-leg).
Al finalizar el estudio, los participantes mostraron algunas mejoras significativas:
- La puntuación CMTNS-v2 mejoró notablemente, con un promedio de 2.17 puntos.
- La escala de discapacidad funcional (FDS) mostró mejoras en siete de los 12 participantes.
- Si bien la escala ONLS-leg, que mide el movimiento de las piernas, no mostró un cambio drástico general, cuatro personas sí experimentaron alguna mejoría.
- La prueba de caminata de 10 metros reflejó una pequeña mejora en la velocidad y el tiempo de desplazamiento.
Estos resultados, aunque provenientes de un ensayo de fase inicial y con un número reducido de participantes, son alentadores y sugieren un posible impacto positivo del tratamiento en la función nerviosa y la capacidad funcional de los pacientes con CMT1A.
Próximos Pasos: Hacia la Fase 2
Basándose en estos resultados prometedores de la Fase 1, se está considerando la realización de un estudio de Fase 2, de mayor envergadura. El objetivo de esta próxima fase sería confirmar los hallazgos iniciales y explorar si el tratamiento con el plásmido de HGF podría beneficiar a un número más amplio de personas afectadas por la CMT tipo 1A.

Otra Vía de Terapia Génica: Reducción de PMP22
Paralelamente a la investigación con HGF, otro enfoque de terapia génica para la CMT1A, impulsado por la CMT Research Foundation en colaboración con el Cyprus Institute for Neurology and Genetics y el Nationwide Children’s Hospital, ha mostrado resultados positivos. Este proyecto se centra en reducir los niveles de la proteína PMP22, cuya sobreexpresión es la causa subyacente de la CMT1A.
Los investigadores demostraron que esta terapia logró una reducción sustancial de la proteína PMP22 en los tejidos nerviosos periféricos de ratones modelo de CMT1A. Esta reducción se asoció con mejoras en la mielinización nerviosa (la cubierta que protege las fibras nerviosas) y en la capacidad de los nervios para conducir impulsos eléctricos. Crucialmente, la terapia mejoró la fuerza y la coordinación en los ratones, independientemente de si el tratamiento se administró en etapas tempranas o más tardías de la neuropatía.
Datos adicionales de una extensión del proyecto, que incluyó un período de tratamiento más prolongado, una evaluación de la respuesta inmune y la exploración de neurofilamento ligero como posible biomarcador en sangre, también resultaron prometedores. Dada la solidez de estos datos, el desarrollo de esta terapia está siendo licenciado por Armatus Bio, una innovadora empresa de biotecnología, bajo el nombre de ARM-101. Este avance representa un éxito significativo, llevando un enfoque terapéutico con resultados sólidos hacia potenciales ensayos clínicos en humanos.
Si bien estas investigaciones no significan que estemos ante una cura inminente, representan pasos importantes y esperanzadores en la búsqueda de tratamientos que puedan modificar el curso de la enfermedad, mejorar la función diaria y la calidad de vida de las personas con CMT. Es fundamental recordar que la CMT generalmente progresa lentamente y no afecta la esperanza de vida, y existen tratamientos de soporte (fisioterapia, ortesis, etc.) para ayudar a manejar la enfermedad.
Fisiopatología de la Artropatía Neuropática de Charcot (Pie de Charcot)
La Artropatía Neuropática, conocida comúnmente como Pie de Charcot cuando afecta esta extremidad, es un trastorno degenerativo articular crónico y progresivo. Se desarrolla como consecuencia de una neuropatía periférica subyacente que altera la percepción sensorial (dolor y propiocepción) y, a menudo, también afecta los nervios motores y autonómicos. Aunque descrita inicialmente en pacientes con sífilis (tabes dorsal) por Jean-Marie Charcot en 1868, hoy en día, la causa más frecuente y alarmante es la neuropatía asociada a la diabetes mellitus.
¿Cómo se Desarrolla el Pie de Charcot? Teorías Etiológicas
Se han propuesto principalmente dos teorías para explicar los complejos cambios que ocurren en el Pie de Charcot:
1. Teoría Neurotraumática: Esta es la teoría más aceptada. En presencia de una neuropatía sensorial severa, el paciente pierde la capacidad de sentir dolor, presión o la posición de sus articulaciones (propiocepción). Esto lleva a que el pie sea sometido a traumatismos repetitivos, a menudo inadvertidos, durante actividades cotidianas como caminar. La falta de sensibilidad impide que el paciente proteja la articulación dañada. Los microtraumatismos continuos, o incluso un trauma mayor inicial que pasa desapercibido, provocan fracturas y luxaciones que no se inmovilizan adecuadamente. La debilidad muscular (por neuropatía motora) y la laxitud ligamentaria contribuyen a la inestabilidad articular. Esta inestabilidad, combinada con la carga de peso sobre una articulación dañada, acelera la destrucción ósea y articular, llevando a deformidades progresivas.
2. Teoría Neurovascular: Esta teoría sugiere que la neuropatía autonómica, frecuente en la diabetes, juega un papel crucial. La pérdida del tono simpático en los vasos sanguíneos del pie causa vasodilatación y un aumento significativo del flujo sanguíneo periférico. Este aumento de la perfusión (hiperemia) en los huesos del pie podría ser responsable de la reabsorción ósea, la desmineralización (osteopenia) y una mayor fragilidad. El aumento del flujo sanguíneo también contribuye a la inflamación observada en la fase aguda. Aunque la perfusión distal de oxígeno a las células puede estar disminuida, la hiperemia generalizada parece ser un factor en la desintegración ósea inicial.
Es probable que ambas teorías actúen de forma sinérgica. La neuropatía sensorial permite el trauma repetitivo, mientras que los cambios neurovasculares debilitan el hueso y exacerban la respuesta inflamatoria, creando un ciclo de destrucción articular.
Incidencia y Factores de Riesgo
La diabetes mellitus es, con mucho, la principal causa actual del Pie de Charcot. Se estima que entre el 60% y el 70% de las personas con diabetes desarrollan algún grado de daño nervioso periférico, y hasta un 29% de estos pacientes pueden presentar artropatía de Charcot. Generalmente, es una complicación tardía que aparece después de varios años de padecer diabetes, especialmente en pacientes con mal control glucémico crónico y neuropatía severa.
Otros factores de riesgo incluyen:
- Neuropatía periférica de cualquier causa (lepra, siringomielia, espina bífida, insensibilidad congénita al dolor, alcoholismo, etc.)
- Traumatismo menor o mayor en un pie neuropático
- Mal control glucémico crónico
Signos, Síntomas y Etapas de la Enfermedad
La progresión del Pie de Charcot puede ser rápida, ocurriendo en cuestión de semanas o meses. Los signos y síntomas varían según la etapa:
Cuadro Agudo (Etapa I: Desarrollo y Fragmentación - Eichenholtz):
Esta fase dura aproximadamente 3 a 4 meses y se caracteriza por una intensa respuesta inflamatoria. El pie afectado presenta:
- Edema considerable (hinchazón).
- Piel caliente, brillosa y eritematosa (enrojecida), que puede simular una celulitis o infección.
- Aumento significativo de la temperatura local en comparación con el otro pie.
- Dolor que puede ser mínimo o ausente debido a la neuropatía, a pesar de la destrucción subyacente.
- Hipermovilidad o inestabilidad en las articulaciones afectadas.
- Las radiografías iniciales pueden ser normales o mostrar signos tempranos de osteopenia, esclerosis o fragmentación ósea.
- Pueden aparecer úlceras cutáneas, lo que aumenta el riesgo de infección.
Es crucial diferenciar esta fase aguda de una infección, como la osteomielitis. Elevar la extremidad puede reducir el enrojecimiento y la hinchazón en la artropatía neuropática, algo que no ocurre significativamente en la infección. Los análisis de laboratorio (velocidad de sedimentación, proteína C reactiva) estarán elevados en ambos casos, pero la ausencia de descompensación metabólica severa puede orientar hacia la artropatía. La gammagrafía es muy sensible pero no específica, mostrando alta actividad metabólica tanto en artropatía activa como en infección.
Etapa II: Coalescencia (Eichenholtz):
Dura de 8 a 12 meses y marca el inicio de la reparación ósea. Clínicamente, disminuyen progresivamente el rubor, el edema y el calor local. Radiográficamente, se observa neoformación ósea, reacción perióstica y formación de callo interfragmentario (coalescencia).
Etapa III: Consolidación/Remodelación (Eichenholtz):
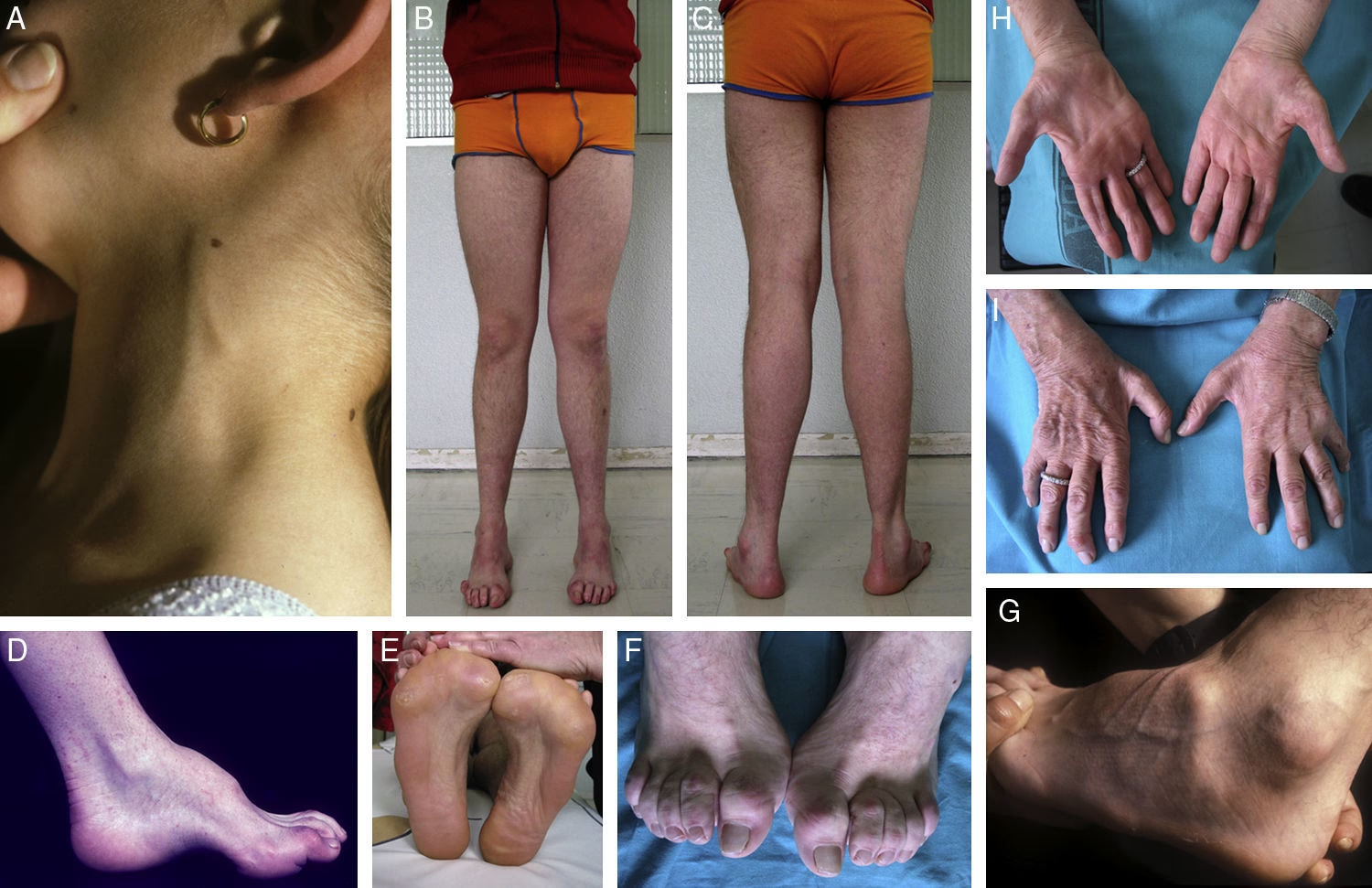
Se caracteriza por la consolidación ósea, a menudo con deformidad residual permanente. Clínicamente, la temperatura del pie se normaliza (similar al pie contralateral), aunque puede persistir algo de tumefacción. Radiográficamente, hay remodelación ósea, los fragmentos se redondean y disminuye la esclerosis. El pie puede presentar deformidades significativas como el 'pie en mecedora' (colapso del arco plantar) o prominencias óseas que, al soportar presión, pueden llevar a úlceras crónicas.
Otras manifestaciones y síntomas incluyen:
- Deformidades óseas progresivas (dedos en garra/martillo, colapso del arco, ensanchamiento del pie).
- Úlceras cutáneas crónicas, especialmente sobre las prominencias óseas.
- Inestabilidad articular severa, a veces descrita como una 'bolsa de huesos'.
Diagnóstico
El diagnóstico de la artropatía de Charcot se basa en una combinación de elementos:
- Historia Clínica: Incluye preguntar sobre la duración de la diabetes, presencia de neuropatía, control glucémico, y cualquier trauma o lesión menor reciente en el pie.
- Exploración Física: Examen meticuloso del pie y tobillo para evaluar sensibilidad, pulsos, temperatura, presencia de edema, enrojecimiento, deformidades, inestabilidad y úlceras.
- Diagnóstico por Imágenes:
- Radiografías Simples: Proyecciones con apoyo son fundamentales. Muestran la alineación ósea, fracturas, luxaciones, fragmentación, osteopenia, esclerosis y callo de fractura. Son cruciales para etapificar la enfermedad según Eichenholtz.
- Resonancia Magnética (RM): Útil para evaluar tejidos blandos y, especialmente, para diferenciar artropatía activa de infección (osteomielitis), delimitando la extensión de esta última si está presente.
- Gammagrafía Ósea: Muy sensible a los cambios metabólicos en el hueso. Es positiva en la fase aguda de la artropatía (debido a la hiperemia y actividad celular) y también en la infección. El uso de leucocitos marcados con Indio puede ayudar a diferenciar, siendo la captación marcadamente mayor en la infección activa.
- Tomografía Computarizada (TC): Puede ser útil para visualizar la fragmentación ósea y la alineación tridimensional, especialmente en la planificación quirúrgica.
- Análisis de Laboratorio: Hemograma completo, velocidad de sedimentación globular, proteína C reactiva son útiles para detectar inflamación o infección.
- Artrocentesis y Biopsia: Si se sospecha infección (especialmente si hay úlceras), la aspiración de líquido articular o una biopsia ósea son pruebas definitivas para obtener cultivos y confirmar o descartar la presencia de bacterias. Encontrar fragmentos de hueso en el análisis del líquido sinovial es diagnóstico de artropatía neuropática.
Clasificaciones Anatómicas
Existen varias clasificaciones anatómicas para describir la localización de la artropatía de Charcot en el pie y tobillo, como las de Pinzur, Brodsky/Rouse, Sammarco/Conti o Schon. Estas clasificaciones ayudan a describir los patrones de afectación articular, desde el antepié hasta el tobillo, siendo las articulaciones tarsometatarsianas (Lisfranc) y mediotarsianas (Chopart) las más comúnmente afectadas.
| Tipo (Pinzur/Brodsky) | Localización Principal | Descripción Breve |
|---|---|---|
| Tipo 1 | Articulaciones Tarsometatarsianas (Lisfranc) | Más común (60%), colapso del mediopié, 'pie en mecedora'. |
| Tipo 2 | Articulaciones Subastragalina y Mediotarsianas (Chopart) | Afecta el retropié y mediopié, gran inestabilidad ('bolsa de huesos'). |
| Tipo 3a | Articulación del Tobillo | A menudo post-traumática, luxaciones y fracturas en el tobillo. |
| Tipo 3b | Calcáneo | Fractura avulsión posterior, puede causar úlceras en el talón. |
| Tipo 4 | Múltiples Articulaciones | Afectación en más de una región anatómica. |
| Tipo 5 | Antepié | Menos común, afecta articulaciones metatarsofalángicas. |
Estas clasificaciones son importantes para la planificación del tratamiento, especialmente el quirúrgico.
Tratamiento
El tratamiento del Pie de Charcot es complejo y multifacético, buscando detener la progresión de la destrucción, prevenir deformidades y úlceras, y lograr un pie estable y funcional.
Tratamiento Conservador/Médico:
Es la piedra angular en la fase aguda y en el manejo a largo plazo.
- Descarga de Peso: Absoluta en la fase aguda. El paciente no debe apoyar el pie afectado para detener el ciclo de trauma y destrucción. Esto puede requerir muletas, andador o silla de ruedas.
- Inmovilización: Fundamental en la fase aguda (Etapa I y II). Se utiliza un aparato de yeso de contacto total (TCC - Total Contact Cast), que se adapta perfectamente a la anatomía del pie para distribuir las presiones. Los yesos deben cambiarse frecuentemente (inicialmente semanalmente) a medida que disminuye el edema para asegurar un ajuste adecuado y prevenir úlceras por presión.
- Ortesis y Calzado Especializado: Una vez que la fase aguda (calor, edema, inestabilidad) ha resuelto (Etapa III, consolidación), se pasa a dispositivos de descarga removibles, como botas Walker o, idealmente, calzado terapéutico hecho a medida con plantillas especiales. El objetivo es acomodar la deformidad residual, distribuir la presión y prevenir la formación de úlceras.
- Control Glucémico Estricto: Es vital en pacientes diabéticos para manejar la neuropatía subyacente y potencialmente ralentizar la progresión.
- Agentes Antirresortivos: Se han estudiado medicamentos como los bifosfonatos (orales e intravenosos) y la calcitonina para intentar reducir la reabsorción ósea en la fase activa. Aunque algunos estudios pequeños muestran resultados positivos, la evidencia concluyente para su uso rutinario en la fase activa es limitada.
- Fisioterapia: Útil para manejar desequilibrios musculares y mejorar la fuerza en etapas más estables.
Tratamiento Quirúrgico:
La cirugía se considera en casos seleccionados, generalmente en la fase de coalescencia (Etapa II) o consolidación (Etapa III) cuando el tratamiento conservador ha fallado o no es suficiente para lograr un pie funcional y libre de úlceras. Las indicaciones incluyen:
- Deformidades severas que no pueden acomodarse con calzado ortopédico.
- Prominencias óseas que causan úlceras crónicas recurrentes o intratables.
- Inestabilidad articular severa que compromete la función o el uso de ortesis.
- Fracturas o luxaciones agudas que causan inestabilidad significativa (aunque esto es controvertido en la fase aguda inflamatoria).
Procedimientos Quirúrgicos Comunes:
- Exostectomía: Resección de las prominencias óseas que causan presión y úlceras. A menudo se realiza mediante un abordaje alejado de la úlcera existente.
- Alargamiento del Tendón de Aquiles: Para corregir el equino (pie apuntando hacia abajo), que aumenta la presión en el antepié y puede causar úlceras.
- Artrodesis: Es la fusión quirúrgica de una o más articulaciones dañadas. Es el procedimiento más común para corregir deformidades severas e inestabilidad, buscando lograr un pie plantígrado (plano y estable para caminar). Requiere una fijación interna o externa robusta (placas, tornillos, fijadores externos) debido a la mala calidad ósea, y un período de inmovilización sin carga postoperatoria prolongado (varios meses) para asegurar la consolidación.
- Reconstrucciones Complejas: En deformidades severas del mediopié o tobillo.
- Amputación: Es el último recurso, indicado solo en casos de infección severa incontrolable que amenaza la extremidad o la vida del paciente, o en deformidades tan graves con úlceras crónicas y osteomielitis que no son susceptibles de reconstrucción o manejo conservador.
La cirugía en el pie de Charcot tiene mayores riesgos de complicaciones (infección, falta de consolidación, fracaso del implante, problemas de cicatrización) en comparación con cirugías similares en pacientes sin neuropatía.
Prevención y Pronóstico
La prevención primaria se centra en el control óptimo de la glucemia en pacientes diabéticos y la educación sobre el cuidado del pie. La inspección diaria de los pies, el uso de calzado adecuado y la atención temprana a cualquier signo de trauma o inflamación son cruciales para detectar la artropatía en sus fases iniciales, cuando el tratamiento conservador tiene mayores probabilidades de éxito.
El pronóstico con un diagnóstico y tratamiento oportunos es lograr un pie estable que permita al paciente caminar con calzado especial, evitando úlceras y la necesidad de amputación. Sin embargo, incluso con un manejo exitoso, es común la persistencia de alguna deformidad y limitación funcional. La recurrencia de la artropatía en el mismo pie o la afectación del pie contralateral son posibles, especialmente si no se mantiene un control adecuado de la enfermedad subyacente y el cuidado del pie.
| Característica | Enfermedad de Charcot-Marie-Tooth (CMT) | Artropatía Neuropática de Charcot (Pie de Charcot) |
|---|---|---|
| Naturaleza | Neuropatía hereditaria (genética) | Complicación degenerativa articular secundaria a neuropatía adquirida (principalmente diabética) |
| Órgano Afectado Principal | Nervios periféricos (mielina o axón) | Articulaciones y huesos del pie/tobillo (secundario al daño nervioso) |
| Causa Principal | Mutaciones genéticas | Neuropatía (especialmente diabética), pérdida de sensibilidad/propiocepción |
| Síntomas Típicos | Debilidad, atrofia muscular distal, pérdida sensorial, deformidades (pies, manos) | Inflamación, calor, enrojecimiento, deformidades articulares (colapso, 'pie mecedora'), úlceras, inestabilidad |
| Tratamiento Principal | Sintomático (fisioterapia, ortesis, cirugía ortopédica); Investigación en terapia génica | Descarga de peso, inmovilización (yesos), calzado especial, cirugía (artrodesis, exostectomía) |
Preguntas Frecuentes
P: ¿El Pie de Charcot es lo mismo que la Enfermedad de Charcot-Marie-Tooth?
R: No, son condiciones diferentes, aunque ambas llevan el nombre de Charcot debido a su relación con problemas neurológicos. La CMT es una enfermedad hereditaria que daña los nervios directamente, mientras que el Pie de Charcot es una complicación que daña las articulaciones y huesos debido a la pérdida de sensibilidad y otros efectos de una neuropatía (más comúnmente causada por la diabetes).
P: ¿Hay cura para la Enfermedad de Charcot-Marie-Tooth?
R: Actualmente no existe una cura definitiva, pero la investigación, especialmente en terapia génica, es muy activa y esperanzadora. Los tratamientos actuales se centran en controlar los síntomas y mejorar la función.
P: ¿Qué tan común es el Pie de Charcot?
R: Es una complicación relativamente común en personas con diabetes de larga evolución y neuropatía severa, afectando a un porcentaje significativo de esta población.
P: ¿Qué debo hacer si tengo diabetes y noto que mi pie está hinchado, rojo y caliente, pero no me duele?
R: Debe buscar atención médica de urgencia. Estos son signos clásicos de la fase aguda del Pie de Charcot. Un diagnóstico y tratamiento temprano con descarga e inmovilización son cruciales para prevenir deformidades severas.
P: ¿El Pie de Charcot siempre requiere cirugía?
R: No. El tratamiento conservador con descarga de peso e inmovilización es la base del manejo, especialmente en las etapas tempranas. La cirugía se reserva para casos con deformidades severas, inestabilidad o úlceras que no responden a medidas no quirúrgicas.
P: ¿La terapia génica para CMT ya está disponible?
R: Las investigaciones mencionadas se encuentran en fases de ensayo clínico (Fase 1) o desarrollo preclínico/industrial (como ARM-101). Aún no están disponibles como tratamientos clínicos aprobados.
Tanto la búsqueda de terapias modificadoras de la enfermedad para la CMT como el manejo de la compleja artropatía neuropática de Charcot representan desafíos importantes en la neurología y la ortopedia. La investigación continua y un enfoque de tratamiento multidisciplinar son esenciales para mejorar la vida de los pacientes afectados por estas condiciones.
Si quieres conocer otros artículos parecidos a Avances y Fisiopatología: Legado Charcot puedes visitar la categoría Neurología.

