La enfermedad de Alzheimer, vista desde la perspectiva de la neuropsicología, es un trastorno cerebral degenerativo que se caracteriza por la destrucción progresiva de las neuronas y sus conexiones sinápticas. Esta pérdida neuronal no es aleatoria, sino que sigue patrones específicos en el cerebro, comenzando típicamente en áreas críticas para la memoria, lo que explica por qué los problemas de recuerdo son a menudo los primeros síntomas. A medida que la enfermedad avanza, otras regiones cerebrales se ven afectadas, deteriorando gradualmente la capacidad de pensar, razonar y, en última instancia, realizar las tareas más básicas de la vida diaria. Los cambios en la conducta y la personalidad que acompañan a la enfermedad también son manifestaciones directas de la disfunción cerebral, subrayando el estrecho vínculo que la neuropsicología estudia entre el cerebro y el comportamiento.
Se estima que millones de personas en todo el mundo viven con la enfermedad de Alzheimer, siendo una de las principales causas de discapacidad en la población mayor. En Estados Unidos, por ejemplo, más de 6 millones de personas, la mayoría de 65 años o más, padecen esta afección. Esto no solo afecta a los individuos diagnosticados, sino que tiene un impacto profundo en sus familiares y amigos, quienes asumen roles de cuidado que pueden ser física y emocionalmente agotadores.
- Alzheimer y Demencia: Clarificando Términos
- Las Causas del Alzheimer: Un Enigma Complejo
- Síntomas: Más Allá de la Memoria
- Las Etapas del Alzheimer: Un Proceso Progresivo
- Diagnóstico y Tratamiento
- Progresión y Pronóstico
- Deterioro Cognitivo Leve (DCL): Un Precursor Potencial
- Buscando Ayuda y Apoyo
- Preguntas Frecuentes sobre el Alzheimer
- Tabla Comparativa: Etapas Sintomáticas del Alzheimer
Alzheimer y Demencia: Clarificando Términos
Es fundamental entender la relación entre la enfermedad de Alzheimer y el término “demencia”. La demencia no es una enfermedad en sí misma, sino un síndrome, es decir, un conjunto de síntomas que incluyen cambios en la forma de pensar, recordar, razonar y comportarse, lo suficientemente graves como para interferir con el funcionamiento diario. La enfermedad de Alzheimer es la causa más común de demencia en las personas mayores, representando un porcentaje significativo de todos los casos. Sin embargo, otras enfermedades y afecciones cerebrales también pueden causar demencia, como la demencia vascular, la demencia con cuerpos de Lewy o la demencia frontotemporal. Por lo tanto, si bien toda persona con Alzheimer tiene demencia, no toda persona con demencia tiene Alzheimer. La neuropsicología juega un papel crucial en el diagnóstico diferencial, ayudando a distinguir entre el Alzheimer y otras formas de demencia basándose en los patrones específicos de déficits cognitivos y conductuales.
Las Causas del Alzheimer: Un Enigma Complejo
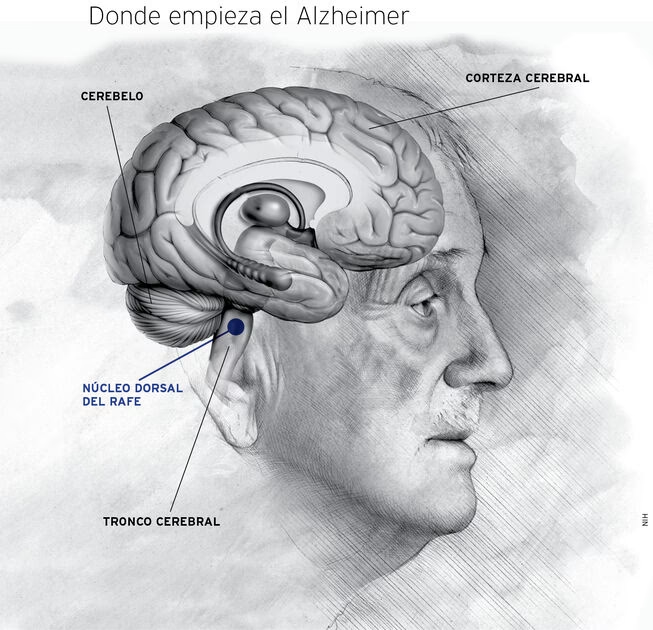
Las causas exactas de la enfermedad de Alzheimer aún no se comprenden completamente, pero la investigación sugiere que es el resultado de una interacción compleja de factores. Desde una perspectiva neurobiológica, los cambios clave en el cerebro que se consideran distintivos del Alzheimer son la acumulación de placas amiloides (depósitos de una proteína llamada beta-amiloide fuera de las neuronas) y la formación de ovillos neurofibrilares (estructuras anormales formadas por la proteína tau modificada dentro de las neuronas). Estos cambios patológicos comienzan años, incluso décadas, antes de que aparezcan los primeros síntomas clínicos y se cree que interrumpen la comunicación entre las neuronas y eventualmente causan su muerte.
Además de estos cambios biológicos intrínsecos del cerebro, otros factores contribuyen al riesgo de desarrollar la enfermedad:
- Cambios relacionados con la edad: El envejecimiento es el factor de riesgo más significativo. Con la edad, el cerebro experimenta cambios como encogimiento, inflamación y daños en los vasos sanguíneos, que pueden aumentar la vulnerabilidad neuronal.
- Factores genéticos: La genética desempeña un papel. Si bien el tipo más común de Alzheimer (inicio tardío) tiene una compleja influencia genética con varios genes de riesgo identificados (como APOE), existe una forma mucho menos común (inicio temprano) que puede ser causada por mutaciones en genes específicos, siendo hereditaria y apareciendo entre los 30 y 65 años. Las personas con síndrome de Down también tienen un riesgo significativamente mayor de desarrollar Alzheimer a medida que envejecen, a menudo mostrando síntomas en la década de los 40.
- Factores de salud y estilo de vida: Enfermedades cardiovasculares, accidentes cerebrovasculares, presión arterial alta, diabetes y obesidad se han asociado con un mayor riesgo de desarrollar Alzheimer. Factores ambientales como la exposición a contaminantes también podrían influir. Mantener una buena salud cardiovascular y un estilo de vida activo parece ser crucial para la salud cerebral.
Síntomas: Más Allá de la Memoria
Si bien la pérdida de memoria, particularmente de eventos recientes, es uno de los signos más tempranos y notorios del Alzheimer, la enfermedad afecta una amplia gama de funciones cognitivas y conductuales. Desde una perspectiva neuropsicológica, los síntomas reflejan la disfunción de áreas cerebrales específicas:
- Problemas de memoria: Dificultad para recordar información nueva, repetir preguntas o historias, perder objetos, desorientación en tiempo y lugar.
- Alteraciones del lenguaje (Afasia): Dificultad para encontrar las palabras correctas (anomia), comprender conversaciones o expresarse de manera coherente.
- Dificultades visoespaciales: Problemas para percibir el espacio circundante, juzgar distancias, reconocer caras u objetos familiares, o navegar en entornos conocidos.
- Deterioro del razonamiento y la función ejecutiva: Dificultad para planificar, organizar, resolver problemas, tomar decisiones, manejar finanzas o seguir instrucciones complejas.
- Cambios en la conducta y la personalidad: Irritabilidad, ansiedad, depresión, apatía (falta de motivación), agitación, agresividad, sospechas infundadas (delirios) o alucinaciones. Estos cambios conductuales son particularmente desafiantes para los cuidadores y reflejan la afectación de circuitos cerebrales que regulan el estado de ánimo, el control de impulsos y el juicio social.
- Dificultad para realizar tareas diarias: A medida que la enfermedad progresa, las personas tienen problemas para completar actividades rutinarias como vestirse, bañarse o preparar comidas.
La manifestación y severidad de estos síntomas varían considerablemente entre individuos y dependen de la etapa de la enfermedad.
Las Etapas del Alzheimer: Un Proceso Progresivo
La enfermedad de Alzheimer es un proceso continuo que empeora con el tiempo. Aunque la progresión es individual, se pueden describir etapas generales que ayudan a comprender el curso típico de la enfermedad desde una perspectiva neuropsicológica:
Enfermedad de Alzheimer Preclínica
Esta es la etapa más temprana, donde los cambios patológicos (placas amiloides y ovillos neurofibrilares) ya están presentes en el cerebro, pero aún no hay síntomas clínicos evidentes. Esta fase puede durar años o incluso décadas. La identificación de esta etapa es posible principalmente en entornos de investigación a través de técnicas avanzadas de neuroimagen o la detección de biomarcadores en el líquido cefalorraquídeo o la sangre. Comprender esta fase es crucial para el desarrollo de tratamientos preventivos.
Deterioro Cognitivo Leve (DCL) debido a Alzheimer
En esta etapa, las personas experimentan cambios leves pero medibles en la memoria o el pensamiento que son notados por la persona o sus allegados, pero que no son lo suficientemente graves como para interferir significativamente con las actividades diarias. Por ejemplo, pueden olvidar conversaciones recientes, citas o tener más dificultad para encontrar palabras o planificar. No todas las personas con DCL desarrollarán Alzheimer, pero aquellas cuyo DCL se debe a los cambios patológicos del Alzheimer tienen un riesgo significativamente mayor. La evaluación neuropsicológica detallada es fundamental en esta etapa para caracterizar los déficits y monitorizar la progresión.
Demencia Leve debido a Alzheimer
Esta es a menudo la etapa en la que se realiza el diagnóstico clínico de Alzheimer. Los problemas de memoria y pensamiento se vuelven más pronunciados e interfieren con el funcionamiento diario. Los síntomas neuropsicológicos incluyen:
- Pérdida de memoria de eventos recientes más significativa.
- Dificultad notable para resolver problemas, planificar tareas complejas y manejar finanzas.
- Cambios de personalidad, como apatía, retraimiento social o aumento de la irritabilidad.
- Dificultad para organizar pensamientos y expresarse claramente (problemas de lenguaje).
- Desorientación en lugares no muy familiares y tendencia a perder objetos.
Demencia Moderada debido a Alzheimer
En esta etapa, el daño cerebral se extiende a áreas que controlan el lenguaje, el razonamiento, el procesamiento sensorial y el pensamiento consciente. Los síntomas son más severos y requieren mayor asistencia:
- Aumento de la confusión y desorientación sobre el lugar, el día o la estación.
- Pérdida de memoria más profunda, olvidando detalles de la historia personal o confudiendo a familiares.
- Necesidad de ayuda con actividades básicas de la vida diaria como vestirse, bañarse o usar el baño.
- Cambios conductuales significativos, incluyendo agitación, sospechas infundadas, delirios o alucinaciones.
- Deambulación y pérdida del camino.
Demencia Grave debido a Alzheimer
Esta es la etapa final de la enfermedad. El daño cerebral es extenso y las personas pierden la capacidad de comunicarse y dependen completamente de otros para su cuidado. Las capacidades físicas también se deterioran significativamente:
- Pérdida de la capacidad para conversar o comunicarse de manera coherente.
- Dependencia total para todas las actividades de cuidado personal (comer, vestirse, higiene).
- Deterioro de las capacidades físicas, como incapacidad para caminar, sentarse o mantener la cabeza erguida sin ayuda.
- Rigidez muscular y reflejos anormales.
- Con el tiempo, pérdida de la capacidad para tragar y controlar las funciones intestinales y vesicales.
Diagnóstico y Tratamiento
El diagnóstico de la enfermedad de Alzheimer implica una evaluación médica y neuropsicológica exhaustiva. Los médicos recopilan información sobre los síntomas, el historial médico y realizan pruebas cognitivas para evaluar la memoria, el pensamiento y otras funciones cerebrales. Las pruebas médicas estándar pueden descartar otras causas de demencia. En casos complejos o para una evaluación más precisa, se puede remitir a un especialista como un neurólogo o neuropsicólogo. Pruebas más avanzadas, como la detección de biomarcadores (en líquido cefalorraquídeo, sangre o mediante neuroimagen PET), pueden ayudar a confirmar la presencia de la patología característica del Alzheimer, incluso en etapas tempranas.

Actualmente, no existe una cura para la enfermedad de Alzheimer. Sin embargo, existen tratamientos disponibles que pueden ayudar a manejar algunos síntomas cognitivos y conductuales, mejorando la calidad de vida de la persona y sus cuidadores. La Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) ha aprobado varios medicamentos para este fin, que tienden a ser más efectivos en las etapas iniciales e intermedias. Además, se están desarrollando nuevos medicamentos que buscan modificar la progresión de la enfermedad al abordar las causas subyacentes, como la eliminación de placas amiloides. La investigación continúa explorando diversas terapias, tanto farmacológicas como no farmacológicas, para retrasar, prevenir o tratar los síntomas del Alzheimer.
Progresión y Pronóstico
La velocidad a la que progresa la enfermedad de Alzheimer varía considerablemente entre individuos. Después del diagnóstico, la esperanza de vida promedio oscila entre 3 y 11 años, aunque algunas personas pueden vivir 20 años o más. Factores como la edad al diagnóstico y la presencia de otras condiciones médicas (especialmente factores de riesgo vascular no controlados como la hipertensión) pueden influir en la tasa de progresión.
Las causas de muerte en personas con Alzheimer avanzado a menudo están relacionadas con complicaciones de la inmovilidad y la disfunción orgánica. La neumonía por aspiración (cuando alimentos o líquidos entran en los pulmones debido a problemas para tragar) es una causa frecuente. Otras causas comunes incluyen deshidratación, desnutrición, caídas e infecciones generales.
Deterioro Cognitivo Leve (DCL): Un Precursor Potencial
Como se mencionó, el deterioro cognitivo leve es una condición donde las personas tienen problemas de memoria o pensamiento mayores de lo esperado para su edad, pero aún pueden realizar sus actividades diarias normales. Las evaluaciones neuropsicológicas son clave para diagnosticar el DCL y determinar qué áreas cognitivas están afectadas. Es importante destacar que el DCL aumenta el riesgo de desarrollar la enfermedad de Alzheimer, por lo que un seguimiento médico regular es fundamental para estas personas. Comprender el DCL es vital en la investigación del Alzheimer, ya que representa una ventana de oportunidad para posibles intervenciones tempranas.
Buscando Ayuda y Apoyo
Si usted o alguien que conoce experimenta problemas de memoria o cambios en el pensamiento o la conducta que generan preocupación, es crucial consultar a un médico. Un diagnóstico temprano permite acceder a tratamientos disponibles, planificar el futuro y obtener el apoyo necesario. Existen numerosos recursos para personas diagnosticadas con Alzheimer y sus familias, ofreciendo información, grupos de apoyo y orientación sobre cuidados.
Preguntas Frecuentes sobre el Alzheimer
- ¿Es la enfermedad de Alzheimer una parte normal del envejecimiento?
- No. Aunque el riesgo aumenta con la edad, el Alzheimer es una enfermedad cerebral causada por cambios patológicos específicos (placas y ovillos), no un resultado inevitable del envejecimiento normal.
- ¿Cuál es la diferencia entre Alzheimer y demencia?
- La demencia es un síndrome (conjunto de síntomas) de deterioro cognitivo grave. El Alzheimer es la causa más común de demencia en las personas mayores. Es decir, el Alzheimer es un tipo específico de demencia.
- ¿Se puede curar la enfermedad de Alzheimer?
- Actualmente no existe una cura. Sin embargo, hay tratamientos que pueden ayudar a controlar los síntomas y la investigación avanza en el desarrollo de terapias que puedan frenar o revertir la progresión de la enfermedad.
- ¿Qué áreas del cerebro afecta principalmente el Alzheimer?
- Inicialmente, afecta el hipocampo y la corteza entorrinal (cruciales para la memoria). Con el tiempo, se extiende a otras áreas corticales responsables del pensamiento, el lenguaje, el juicio y la conducta.
- ¿Cuánto tiempo vive una persona después de ser diagnosticada?
- La esperanza de vida varía, generalmente entre 3 y 11 años, pero puede ser más larga o más corta dependiendo de la edad al diagnóstico, la salud general y la severidad de la enfermedad.
- ¿Qué debo hacer si sospecho que alguien tiene Alzheimer?
- Consulte a un médico para una evaluación profesional. Un diagnóstico temprano es importante para el manejo y la planificación.
Tabla Comparativa: Etapas Sintomáticas del Alzheimer
| Etapa | Características Cognitivas y de Memoria | Características Conductuales y Funcionales |
|---|---|---|
| Demencia Leve | Pérdida de memoria de eventos recientes. Dificultad para resolver problemas, planificar. | Cambios de personalidad (apatía, irritabilidad). Dificultad para manejar finanzas, tareas complejas. Desorientación leve. |
| Demencia Moderada | Pérdida de memoria más profunda (historia personal). Aumento de la confusión. | Necesidad de ayuda con AVD (vestir, bañar). Agitación, sospechas, delirios, alucinaciones. Deambulación. |
| Demencia Grave | Pérdida total de la capacidad para recordar o comunicarse. | Dependencia total para AVD. Pérdida de control de esfínteres. Pérdida de capacidades físicas (caminar, tragar). |
En conclusión, la enfermedad de Alzheimer es una compleja patología neurodegenerativa que impacta profundamente las funciones cognitivas, conductuales y físicas. Desde la neuropsicología, entendemos que estos cambios son el resultado directo del daño progresivo a las estructuras y redes neuronales del cerebro. Si bien aún no hay cura, la investigación avanza rápidamente, ofreciendo esperanza para futuros tratamientos que puedan alterar el curso de esta devastadora enfermedad. Mientras tanto, el diagnóstico temprano, el manejo de los síntomas y el apoyo a los afectados y sus familias son fundamentales para mejorar la calidad de vida.
Si quieres conocer otros artículos parecidos a Alzheimer: Impacto Neuropsicologico puedes visitar la categoría Neurociencia.

