La neurociencia avanza a pasos agigantados, ofreciendo nuevas esperanzas y tratamientos para condiciones neurológicas que antes parecían inmanejables. Uno de estos tratamientos innovadores es la Estimulación Cerebral Profunda (ECP), un procedimiento neuroquirúrgico que ha demostrado ser transformador para muchas personas que viven con trastornos del movimiento y, potencialmente, para ciertas condiciones neuropsiquiátricas.
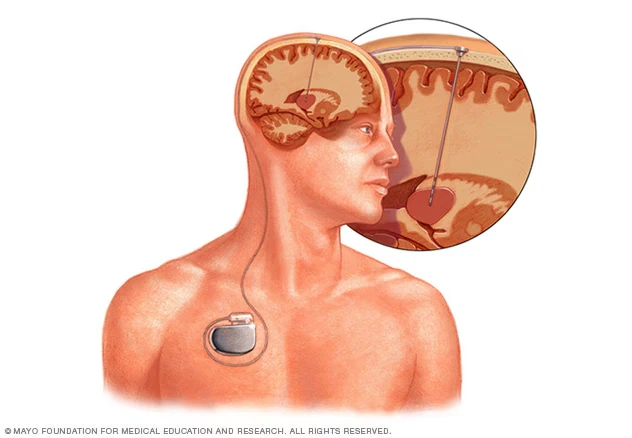
La ECP implica la implantación de electrodos finos en áreas específicas del cerebro que controlan el movimiento o el estado de ánimo. Estos electrodos están conectados a un dispositivo similar a un marcapasos, llamado neuroestimulador, que se implanta debajo de la piel, generalmente cerca de la clavícula. Este dispositivo envía pulsos eléctricos continuos a las regiones cerebrales objetivo, ayudando a modular la actividad neuronal desorganizada que causa los síntomas.
Este procedimiento no es una cura, sino una terapia de manejo de síntomas que puede mejorar significativamente la calidad de vida cuando los medicamentos ya no son suficientemente efectivos o sus efectos secundarios son demasiado limitantes. Es una opción considerada cuidadosamente por los equipos médicos especializados en trastornos del movimiento y otras afecciones neurológicas complejas.
- ¿Cómo Funciona la Estimulación Cerebral Profunda?
- ¿Quién es un Candidato para la Estimulación Cerebral Profunda?
- El Proceso de la Estimulación Cerebral Profunda: Antes, Durante y Después
- Efectos a Largo Plazo de la ECP
- Consideraciones Éticas y Controversias
- Preguntas Frecuentes sobre la Estimulación Cerebral Profunda
- ¿Es la ECP una cura para la enfermedad de Parkinson o el temblor esencial?
- ¿Cuánto tiempo duran los efectos de la ECP?
- ¿Puedo dejar de tomar mis medicamentos después de la ECP?
- ¿Duele la cirugía de ECP?
- ¿Cuánto tiempo lleva la recuperación después de la cirugía?
- ¿Qué sucede cuando la batería del neuroestimulador se agota?
¿Cómo Funciona la Estimulación Cerebral Profunda?
Los síntomas relacionados con el movimiento en enfermedades como el Parkinson, el temblor esencial o la distonía son a menudo el resultado de señales eléctricas descoordinadas en las áreas del cerebro responsables del control motor. La ECP, cuando se realiza con éxito, interrumpe o normaliza estas señales irregulares, mitigando así los temblores, la rigidez, la lentitud o los movimientos involuntarios que caracterizan a estas condiciones.
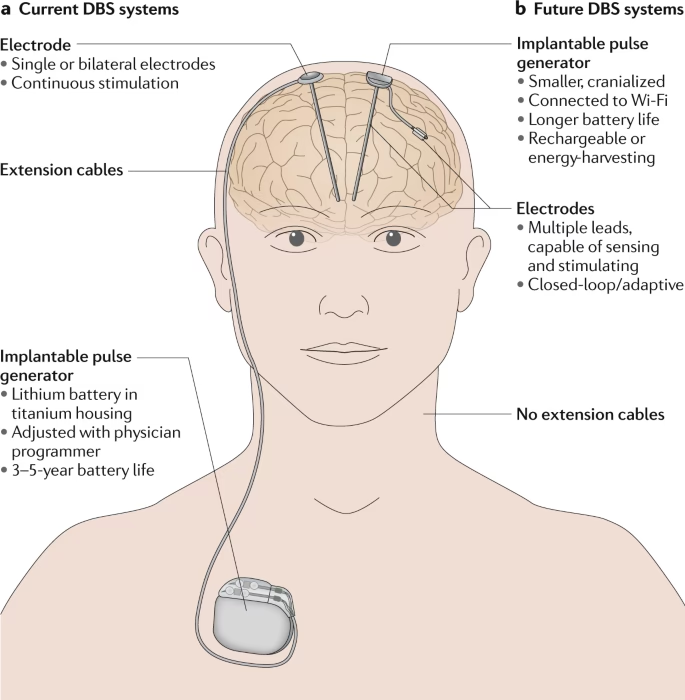
El proceso comienza con la determinación precisa de la ubicación óptima para la colocación de los electrodos (llamados 'leads'). Neurocirujanos experimentados implantan uno o más de estos leads dentro de estructuras cerebrales específicas. Estos leads se conectan a través de un cable aislado de extensión a un pequeño neuroestimulador que, como se mencionó, se coloca quirúrgicamente bajo la piel, usualmente en la parte superior del pecho.
Una vez que el neuroestimulador está en su lugar y se ha completado la recuperación inicial de la cirugía, el médico procede a programar el dispositivo. Este paso es crucial y a menudo requiere múltiples visitas a lo largo de varias semanas o meses. Durante estas sesiones de programación, el médico ajusta los parámetros de la estimulación eléctrica (como la frecuencia, la amplitud y la anchura del pulso) para encontrar el equilibrio ideal entre el control de los síntomas y la minimización de los posibles efectos secundarios. Es un arte y una ciencia que se adapta a la respuesta individual de cada paciente.
¿Quién es un Candidato para la Estimulación Cerebral Profunda?
La ECP no es una solución universal y la selección de candidatos es un proceso riguroso. No se trata solo de la cirugía, sino de un compromiso a largo plazo que incluye evaluaciones preoperatorias exhaustivas, la propia intervención y un seguimiento postoperatorio continuo. Los pacientes y sus familias deben estar preparados para dedicar tiempo y esfuerzo a este proceso.
La elegibilidad para la ECP se evalúa típicamente por un equipo multidisciplinario de especialistas, incluyendo neurólogos, neurocirujanos, neuropsicólogos y otros profesionales de la salud. Se consideran múltiples factores, incluyendo la respuesta a tratamientos previos, la naturaleza y severidad de los síntomas, el estado cognitivo y psicológico del paciente, y su capacidad para manejar el proceso postoperatorio y la programación del dispositivo.
Candidatos Ideales Típicos (especialmente para Parkinson):
- Síntomas de la enfermedad de Parkinson que interfieren significativamente con las actividades de la vida diaria.
- Fluctuaciones motoras severas (fenómeno 'on-off') o discinesias (movimientos involuntarios) que no se controlan adecuadamente con ajustes de medicación.
- Una respuesta previa buena a los medicamentos para el Parkinson (como la levodopa), incluso si los efectos duran menos tiempo ahora.
- Un historial de haber probado varias combinaciones de medicamentos bajo la supervisión de un neurólogo especialista en trastornos del movimiento.
Factores que Pueden Hacer a Alguien un Candidato Menos Ideal:
- Dificultad predominante con el equilibrio, la marcha o los episodios de 'congelación' (freezing) como síntoma principal.
- Problemas de habla severos como síntoma principal.
- Confusión persistente o problemas significativos de memoria y pensamiento (demencia).
- Una condición psiquiátrica (como depresión o ansiedad) que no está bien controlada o estabilizada con tratamiento.
- Otras condiciones médicas que aumentan significativamente el riesgo de complicaciones quirúrgicas.
Es importante señalar que tener uno o más de estos factores no descalifica automáticamente a una persona para la ECP en el futuro. Algunos de estos problemas pueden ser abordados y tratados antes de considerar nuevamente la cirugía.
Candidatos para Otras Condiciones:
- Temblor Esencial: Candidatos con temblor severo que es incapacitante y no responde a los medicamentos, limitando tareas diarias básicas. La ECP puede mejorar drásticamente la función en estos casos.
- Distonía: Pacientes con distonía cuyos movimientos y posturas anormales no se alivian adecuadamente con medicación. La respuesta a la ECP puede variar dependiendo de la causa subyacente de la distonía.
- Condiciones Neuropsiquiátricas: En casos severos y resistentes al tratamiento de Trastorno Obsesivo-Compulsivo (TOC) o depresión mayor, la ECP está siendo explorada como una opción experimental. Se necesita más investigación para confirmar su efectividad y sopesar los beneficios frente a los riesgos en estas poblaciones.
El Proceso de la Estimulación Cerebral Profunda: Antes, Durante y Después
El camino hacia la ECP es un proceso escalonado que requiere una planificación cuidadosa y la participación activa del paciente.
Evaluación Preoperatoria:
Antes de la cirugía, se realizan una serie de pruebas y consultas para confirmar la elegibilidad del paciente y planificar el procedimiento. Para pacientes con Parkinson, esto a menudo incluye una evaluación motora 'on-off' (sin medicación y con medicación) para determinar qué síntomas responden a la levodopa y son susceptibles de mejorar con la ECP. También se realiza una evaluación neuropsicológica exhaustiva para valorar la función cognitiva, ya que esto puede influir en la capacidad del paciente para cooperar durante partes del procedimiento y para manejar la programación postoperatoria. Evaluaciones de terapia ocupacional, habla y psiquiatría también pueden ser necesarias para abordar cualquier problema que pueda afectar el resultado de la cirugía o el manejo postoperatorio.
El Procedimiento Quirúrgico:
La cirugía de ECP generalmente implica dos pasos principales, aunque a veces se realizan en cirugías separadas con días o semanas de diferencia: la implantación de los leads cerebrales y la implantación del neuroestimulador.

Existen diferentes enfoques para la implantación de los leads:
| Procedimiento | Anestesia Común | Guía | Participación del Paciente |
|---|---|---|---|
| ECP Estereotáctica | Anestesia local con sedación leve | Marco de cabeza estereotáctico y coordenadas basadas en imágenes preoperatorias (CT/MRI) | Generalmente despierto, puede requerir movimiento y retroalimentación durante la micrograbación de electrodos (MER) y la estimulación de prueba. |
| ECP Guiada por Imagen (Ej: iMRI, CT) | Anestesia general | Imágenes cerebrales en tiempo real durante la cirugía (MRI o CT intraoperatoria) | Dormido durante el procedimiento principal. |
Independientemente del enfoque, el proceso general de implantación del lead implica fijar un marco a la cabeza (bajo anestesia local), realizar estudios de imagen para planificar la trayectoria, perforar un pequeño orificio en el cráneo (también con anestesia local) e insertar cuidadosamente el lead hasta el objetivo cerebral preciso. Durante la implantación estereotáctica con el paciente despierto, se puede utilizar la micrograbación de electrodos (MER) para escuchar la actividad neuronal y confirmar la ubicación correcta antes de la colocación final del lead. Una vez que el lead está en posición, se puede realizar una estimulación de prueba para verificar la mejoría de los síntomas y la aparición de efectos secundarios. Finalmente, el lead se conecta a un cable de extensión que se pasa por debajo del cuero cabelludo y se cierra la incisión en el cráneo.
La implantación del neuroestimulador se realiza generalmente bajo anestesia general. Se crea un 'bolsillo' bajo la piel, usualmente debajo de la clavícula o en el pecho/abdomen, y se coloca el dispositivo. El cable de extensión del lead cerebral se conecta al neuroestimulador. Las incisiones se cierran con suturas o adhesivos.
Recuperación y Programación Postoperatoria:
La estancia hospitalaria después de la cirugía de ECP suele ser breve, a menudo de 24 horas, pero puede variar. Se proporcionan instrucciones detalladas para el cuidado de las incisiones en casa. Los pacientes reciben un imán que les permite encender o apagar el dispositivo según las indicaciones médicas.
La programación del neuroestimulador comienza típicamente unas pocas semanas después de la cirugía, una vez que el paciente se ha recuperado. Este es un proceso iterativo que puede requerir varias citas a lo largo de semanas o meses para optimizar los ajustes de estimulación. Simultáneamente, los médicos trabajan para ajustar las dosis de los medicamentos del paciente, buscando la combinación más efectiva de estimulación eléctrica y terapia farmacológica para controlar los síntomas. El seguimiento periódico es necesario para realizar ajustes adicionales si es preciso y controlar la salud general del paciente.
Efectos a Largo Plazo de la ECP
La ECP puede proporcionar mejoras significativas y duraderas en los síntomas motores del Parkinson, como el temblor, la rigidez, la lentitud y las discinesias. Muchos pacientes pueden reducir la cantidad de medicación que necesitan, lo que a su vez puede disminuir los efectos secundarios relacionados con los fármacos. Se ha demostrado que las mejoras en los síntomas motores pueden mantenerse durante varios años después del procedimiento, permitiendo a los pacientes realizar actividades de la vida diaria con mayor independencia.
Es importante recordar que la enfermedad de Parkinson y otras condiciones neurológicas para las que se usa la ECP suelen ser progresivas. Aunque la ECP puede controlar eficazmente algunos síntomas, es posible que otros síntomas relacionados con la progresión de la enfermedad (como problemas de postura, alteraciones del habla, congelación de la marcha, problemas de equilibrio o demencia) aparezcan o empeoren con el tiempo, independientemente de la ECP.
Los efectos de la ECP en la memoria, el pensamiento o el estado de ánimo pueden variar de un paciente a otro y dependen en parte de la ubicación específica de los electrodos y los parámetros de estimulación. Se requiere un seguimiento cuidadoso para identificar y manejar cualquier cambio cognitivo o conductual.
El neuroestimulador funciona con una batería que necesita ser reemplazada periódicamente (generalmente cada 3 a 5 años, aunque los modelos recargables duran más). El reemplazo de la batería es un procedimiento ambulatorio menos invasivo que la cirugía inicial.
Consideraciones Éticas y Controversias
La ECP, como cualquier intervención médica avanzada, especialmente una que implica el cerebro, plantea importantes consideraciones éticas. Si bien es una terapia segura y efectiva para indicaciones bien establecidas, su uso experimental en condiciones psiquiátricas y las implicaciones de modular la actividad cerebral generan debate.
Uno de los principales desafíos éticos es equilibrar los posibles beneficios con los riesgos inherentes a la cirugía cerebral y la estimulación crónica. Esto requiere una selección de pacientes muy cuidadosa, asegurando que solo se ofrezca la ECP a aquellos con la mayor probabilidad de beneficiarse y para quienes los tratamientos menos invasivos no han funcionado.
La ECP también puede tener un impacto psicosocial significativo. Aunque los síntomas motores pueden mejorar, algunos pacientes pueden experimentar cambios en el estado de ánimo, la personalidad o el comportamiento. La preocupación sobre si la ECP puede alterar la 'identidad personal' del paciente es un tema de discusión ética y filosófica. Si bien la ECP no cambia la identidad numérica (la persona sigue siendo la misma), los cambios en la personalidad, el estado de ánimo o el comportamiento pueden percibirse como una alteración de la 'identidad narrativa' del individuo, es decir, su sentido de sí mismo, su historia de vida y sus valores. Es crucial que los equipos médicos brinden apoyo psicosocial adecuado y que las expectativas del paciente y su familia sean realistas y bien informadas antes de la cirugía.

El proceso de consentimiento informado es especialmente crítico en la ECP. Los pacientes a menudo están en una situación vulnerable debido a la gravedad de su enfermedad. Es fundamental que comprendan completamente los beneficios esperados, los riesgos potenciales, los efectos secundarios (incluyendo los psicológicos) y la naturaleza no curativa del tratamiento. Abordar las expectativas poco realistas, a menudo alimentadas por informes mediáticos, es esencial. La evaluación de la competencia del paciente para dar consentimiento también es vital, especialmente si la enfermedad subyacente o la propia ECP pueden afectar la función cognitiva o el juicio.
Desde una perspectiva de justicia, la ECP es un tratamiento costoso. Aunque puede ser rentable a largo plazo en comparación con otras opciones, surge la cuestión de cómo garantizar el acceso equitativo a esta terapia para aquellos que la necesitan, en un contexto de recursos sanitarios limitados.
Finalmente, es importante diferenciar la ECP de las prácticas neuroquirúrgicas controvertidas del pasado, como la lobotomía. La ECP moderna se basa en una comprensión mucho más sofisticada del cerebro, utiliza técnicas quirúrgicas de alta precisión (guiadas por imagen) y, fundamentalmente, sus efectos son en gran medida reversibles; la estimulación puede ajustarse o desactivarse si es necesario. Se realiza solo en pacientes resistentes a otros tratamientos y con un consentimiento informado riguroso.
Preguntas Frecuentes sobre la Estimulación Cerebral Profunda
A continuación, respondemos algunas de las preguntas más comunes sobre la ECP:
¿Es la ECP una cura para la enfermedad de Parkinson o el temblor esencial?
No, la ECP no es una cura. Es un tratamiento sintomático que ayuda a controlar los síntomas motores de enfermedades como el Parkinson, el temblor esencial y la distonía. No detiene la progresión de la enfermedad subyacente.
¿Cuánto tiempo duran los efectos de la ECP?
La ECP puede proporcionar alivio sintomático durante muchos años. La duración de la mejoría puede variar, pero los estudios han demostrado beneficios sostenidos durante varios años en pacientes adecuadamente seleccionados.
¿Puedo dejar de tomar mis medicamentos después de la ECP?
En muchos casos, la ECP permite reducir las dosis de medicamentos, especialmente para la enfermedad de Parkinson, lo que puede disminuir los efectos secundarios relacionados con los fármacos. Sin embargo, la mayoría de los pacientes aún necesitarán tomar alguna medicación después de la cirugía. La dosis óptima se ajusta durante el proceso de programación.
¿Duele la cirugía de ECP?
La cirugía se realiza bajo anestesia (local con sedación o general), por lo que no se siente dolor durante el procedimiento. Puede haber algo de molestia o dolor en los sitios de incisión durante el período de recuperación inicial, que generalmente se maneja con medicación para el dolor.
¿Cuánto tiempo lleva la recuperación después de la cirugía?
La estancia hospitalaria es típicamente corta (alrededor de 24 horas). La recuperación inicial en casa implica el cuidado de las incisiones y un período de descanso. La recuperación completa y la optimización de los beneficios a través de la programación del dispositivo pueden llevar varias semanas o meses.
¿Qué sucede cuando la batería del neuroestimulador se agota?
La batería del neuroestimulador tiene una vida útil limitada (generalmente de 3 a 5 años para modelos no recargables). Cuando la batería se está agotando, se realiza un procedimiento quirúrgico menor y ambulatorio para reemplazar el dispositivo por uno nuevo.
La Estimulación Cerebral Profunda representa un avance significativo en el manejo de trastornos neurológicos complejos. Si bien es un procedimiento mayor que requiere una evaluación y un compromiso cuidadosos, para muchos pacientes ofrece la posibilidad de una mejora notable en los síntomas y una mejor calidad de vida.
Si quieres conocer otros artículos parecidos a Estimulación Cerebral Profunda (ECP): Guía Completa puedes visitar la categoría Neurociencia.