Las convulsiones son manifestaciones de actividad eléctrica anormal en el cerebro, episodios que pueden ser esporádicos o recurrentes. Cuando estas crisis son repetitivas y no provocadas por causas inmediatas y reversibles, hablamos de epilepsia, un trastorno neurológico crónico que afecta a millones de personas en todo el mundo, incluyendo una parte significativa de la población mexicana.

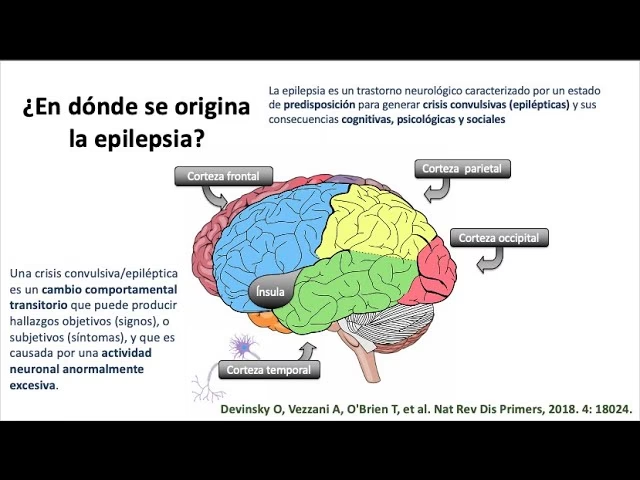
Entender la diferencia entre una crisis convulsiva aislada y la epilepsia es fundamental para abordar correctamente este padecimiento. Mientras que una convulsión puede ser un evento único desencadenado por diversas causas como fiebre alta, infecciones o lesiones, la epilepsia implica una predisposición duradera del cerebro a generar estas descargas eléctricas desordenadas.
La Epilepsia en México: Cifras y Realidad
En México, se estima que aproximadamente dos millones de personas conviven con epilepsia. Este padecimiento se manifiesta con mayor frecuencia en dos grupos etarios específicos: la infancia y los adultos mayores de 60 años. La doctora Iris Martínez Juárez, especialista adscrita a la Clínica de Epilepsia del Instituto Nacional de Neurología y Neurocirugía, destaca que la epilepsia puede afectar a cualquier persona, sin importar su condición social o edad. Es una enfermedad caracterizada por crisis recurrentes debido a descargas neuronales excesivas y desordenadas.
Causas Detrás de las Crisis
Las causas de la epilepsia son diversas y a menudo multifactoriales. Si bien las causas genéticas o hereditarias juegan un papel importante, existen otros factores que pueden desencadenar o contribuir al desarrollo de este trastorno. Entre las causas secundarias se incluyen:
- Neurocisticercosis
- Daño perinatal (ocurrido durante o cerca del nacimiento)
- Eventos vasculares cerebrales (como accidentes cerebrovasculares)
- Traumatismos craneoencefálicos severos
- Infecciones del sistema nervioso central (meningitis, encefalitis, absceso cerebral, VIH/sida)
- Tumores cerebrales
- Vasos sanguíneos anormales en el cerebro
- Trastornos metabólicos congénitos
- Otras enfermedades que dañan el tejido cerebral
En muchos casos, sin embargo, la causa específica de la epilepsia puede ser desconocida, lo que se denomina epilepsia idiopática.
Impacto Más Allá de lo Neurológico
La epilepsia no solo tiene consecuencias a nivel neurológico. Como señala la doctora Martínez Juárez, también conlleva importantes repercusiones mentales, psicológicas y sociales. Lamentablemente, aún persiste un estigma y discriminación significativos hacia las personas que padecen esta condición, lo que puede dificultar su integración y bienestar.
Diferenciando Crisis Convulsiva y Epilepsia
Es crucial comprender que una crisis convulsiva es un evento, mientras que la epilepsia es una condición. La tabla a continuación resume las diferencias clave:
| Aspecto | Crisis Convulsiva | Epilepsia |
|---|---|---|
| Definición | Episodio aislado de actividad eléctrica anormal en el cerebro. | Trastorno neurológico crónico con predisposición a crisis recurrentes y no provocadas. |
| Frecuencia | Puede ocurrir una sola vez o ser esporádica. | Implica la repetición de crisis a lo largo del tiempo. |
| Causa | Múltiples causas posibles (fiebre, infección, lesión, abstinencia, etc.), incluyendo la epilepsia. | Causas diversas, a menudo no identificables (idiopática), o relacionadas con daño cerebral preexistente o genética. |
| Condición | Un síntoma o evento puntual. | Una enfermedad o síndrome crónico. |
Una persona puede tener una convulsión por fiebre alta y no tener epilepsia. Pero una persona con epilepsia tendrá convulsiones como manifestación de su condición crónica.
Explorando los Tipos de Convulsiones
Las convulsiones se clasifican generalmente según dónde comienzan en el cerebro (inicio focal o generalizado) y el nivel de conciencia durante la crisis. El texto proporcionado detalla varios tipos, especialmente aquellos de inicio generalizado:
Convulsiones de Inicio Generalizado
Estas convulsiones afectan ambos hemisferios cerebrales desde el inicio. La conciencia suele estar alterada o perdida y la función motora es anormal. Se clasifican en motoras y no motoras (ausencias).
Crisis de Ausencia (Antes Pequeño Mal)
Son crisis no motoras típicas que duran de 10 a 30 segundos. Se caracterizan por una interrupción abrupta de la actividad, mirada fija o parpadeo, sin caída ni convulsión motora violenta. El paciente no es consciente de la crisis y reanuda su actividad bruscamente. Son genéticas y suelen afectar a niños de 5 a 15 años, raramente persisten en la edad adulta. Pueden ser precipitadas por hiperventilación.

Crisis de Ausencia Atípicas
A menudo forman parte del síndrome de Lennox-Gastaut, una forma grave de epilepsia. Son más prolongadas que las típicas, con movimientos de sacudida o automáticos más pronunciados, y la pérdida de conciencia es menos completa. Suelen continuar en la edad adulta y se asocian con antecedentes de lesiones del sistema nervioso, retardo del desarrollo y otros tipos de crisis.
Convulsiones de Ausencia Mioclónicas
Implican sacudidas rítmicas (3 veces/segundo) de brazos y hombros, a menudo levantando los brazos. Duran 10 a 60 segundos. La alteración de la conciencia puede ser sutil. Son causadas por trastornos genéticos o, a veces, de causa desconocida.
Mioclonia del Párpado
Sacudidas mioclónicas de los párpados con desviación de los ojos hacia arriba, a menudo desencadenadas por cerrar los ojos o la luz.
Crisis Atónicas (Crisis de Caída)
Comunes en niños, a menudo en el contexto del síndrome de Lennox-Gastaut. Se caracterizan por una pérdida breve y completa del tono muscular y la conciencia, lo que provoca caídas súbitas y colapso, con riesgo de traumatismo craneal.
Crisis Tónicas
Ocurren con mayor frecuencia durante el sueño, usualmente en niños con síndrome de Lennox-Gastaut. Consisten en una contracción muscular sostenida (tónica) de los músculos axiales que puede propagarse. Suelen durar de 10 a 15 segundos.
Convulsiones Clónicas
Se caracterizan por movimientos sacádicos rítmicos sostenidos de los miembros, cabeza, cuello, cara y tronco. Son menos comunes que las tónico-clónicas y deben distinguirse de temblores o escalofríos, especialmente en lactantes.
Crisis Tonicoclónicas (Antes Gran Mal)
Pueden ser de inicio generalizado o focalizadas que se vuelven bilaterales. Las de inicio generalizado comienzan con pérdida de conciencia, caída, contracción tónica seguida de movimiento clónico. Pueden incluir incontinencia y espuma por la boca. Duran 1-2 minutos. Las focalizadas a bilaterales comienzan en un área y luego se extienden a ambos lados, asemejándose a las de inicio generalizado.
Crisis Mioclónicas
Sacudidas breves y rápidas (como relámpagos) de una o varias extremidades o el tronco. Pueden repetirse y evolucionar a una crisis tonicoclónica. No hay pérdida de conciencia a menos que progrese a una crisis generalizada.
Convulsiones Mioclónicas-Atónicas
Las extremidades o el tronco se sacuden brevemente y luego se relajan, causando una caída. Suelen comenzar entre los 6 meses y 6 años. A menudo precedidas por convulsiones febriles o de inicio generalizado. Pueden afectar el desarrollo cognitivo.
Espasmos Epilépticos (Antes Espasmos Infantiles)
Se caracterizan por flexión súbita de brazos, aducción de los mismos y flexión hacia adelante del tronco. Duran pocos segundos y se repiten. Ocurren solo en los primeros 5 años de vida y pueden ser reemplazados por otros tipos de crisis. A menudo asociados con malformaciones congénitas.
Epilepsia Mioclónica Juvenil
Tipo de crisis mioclónica-tónica-clónica generalizada que suele surgir en la adolescencia. Comienza con sacudidas mioclónicas bilaterales seguidas en el 90% de los casos por crisis tonicoclónicas generalizadas. Frecuentemente ocurren al despertar, especialmente tras privación del sueño o consumo de alcohol. Las ausencias ocurren en un tercio de los pacientes.
Convulsiones Febriles
Asociadas a la fiebre y sin infección intracraneal. Afectan a niños de 3 meses a 5 años. Las benignas son breves, solitarias y generalizadas. Las complicadas son focales, duran > 15 min o se repiten. Un pequeño porcentaje desarrolla un trastorno convulsivo posterior, especialmente si las convulsiones febriles son complicadas, ocurren antes del año, hay antecedentes familiares de convulsiones o otras alteraciones neurológicas.
Síndrome de Dravet (Epilepsia Mioclónica Grave de la Lactancia)
Forma grave que aparece en la primera infancia con componentes focales y generalizados. Predominan convulsiones focales inducidas por fiebre en el primer año, evolucionando a convulsiones mioclónicas generalizadas. Otros tipos de convulsiones pueden ocurrir. El desarrollo psicomotor se detiene o involuciona. Asociado a mutaciones en el gen SCN1A.
Diagnóstico y Manejo de la Epilepsia
El diagnóstico preciso de la epilepsia es crucial. El médico recopilará información detallada sobre las crisis, incluyendo sensaciones, reacciones corporales y duración. Se pueden solicitar diversos exámenes complementarios:
- Electroencefalograma (EEG): Registra la actividad eléctrica del cerebro, fundamental para identificar patrones anormales.
- Electroencefalograma de alta densidad: Mayor precisión en la localización de las zonas afectadas.
- Electrodos intracraneales: Usados en algunos casos para diagnóstico o tratamiento.
- Resonancia Magnética (RM): Crea imágenes detalladas para detectar anomalías estructurales.
- Resonancia Magnética Funcional (RMf): Mide cambios en el flujo sanguíneo para visualizar actividad.
- Tomografía Computarizada (TC): Usa rayos X para detectar tumores, quistes o sangrado.
- Tomografía PET: Visualiza actividad metabólica para identificar anomalías.
- Análisis de sangre: Para descartar infecciones o afecciones desencadenantes.
- Examen neurológico: Evalúa comportamiento, habilidades motoras y función mental.
Una vez diagnosticada y clasificada la epilepsia (focal o generalizada), se establece un plan de tratamiento. El manejo inicial suele basarse en medicamentos anticonvulsivos. Es vital que el tratamiento sea personalizado, constante y no se interrumpa, ya que esto puede aumentar la frecuencia e intensidad de las crisis. Aunque la epilepsia no tiene cura a corto plazo, un tratamiento adecuado permite controlar significativamente los ataques, mejorando la calidad de vida del paciente. En algunos casos, si se logra un control total durante varios años, existe la posibilidad de aliviar la enfermedad.
La participación de los familiares es esencial. Deben estar informados sobre la condición para poder asistir al paciente durante una crisis, manteniendo la calma, colocando al paciente de lado y acompañándolo hasta su recuperación.

Preguntas Frecuentes sobre Convulsiones y Epilepsia
Aquí respondemos algunas dudas comunes:
¿Cuántas personas en México tienen epilepsia?
Se estima que aproximadamente dos millones de personas en México padecen epilepsia.
¿Cuál es la principal diferencia entre una convulsión y la epilepsia?
Una convulsión es un episodio aislado de actividad eléctrica anormal, mientras que la epilepsia es un trastorno crónico caracterizado por convulsiones recurrentes y no provocadas.
¿La epilepsia solo afecta a ciertas edades?
No, la epilepsia puede afectar a cualquier persona a cualquier edad, aunque es más común en niños pequeños y adultos mayores de 65 años.
¿Cuáles son algunas causas comunes de epilepsia?
Las causas incluyen factores genéticos/hereditarios, daño cerebral (por accidente cerebrovascular, traumatismo, infección, etc.), anomalías congénitas y, a menudo, la causa es desconocida.
¿La epilepsia tiene cura?
Actualmente, no hay una cura a corto plazo, pero los ataques epilépticos pueden ser controlados eficazmente con medicación y tratamiento adecuado, permitiendo a muchos pacientes llevar una vida normal.
¿Qué debo hacer si presencio una crisis convulsiva?
Mantener la calma, despejar el área alrededor de la persona, colocarla suavemente de lado para evitar que se ahogue con su saliva, no intentar detener los movimientos ni poner nada en su boca, y medir la duración de la crisis. Buscar ayuda médica si la crisis dura más de 5 minutos o si es la primera vez que ocurre.
En México, existen recursos como la Clínica de Epilepsia del Instituto Nacional de Neurología y Neurocirugía y centros de atención en las 32 entidades del país dentro del Programa Prioritario de Epilepsia del Sector Salud para brindar apoyo y tratamiento a quienes viven con esta condición.
Si quieres conocer otros artículos parecidos a Convulsiones y Epilepsia: Guía Esencial puedes visitar la categoría Neurociencia.

