La esquizofrenia ha sido históricamente percibida como una condición de pronóstico sombrío, donde la estabilidad y la ausencia de eventos negativos (como hospitalizaciones) se consideraban los mejores resultados posibles. Sin embargo, la comprensión actual de esta enfermedad ha evolucionado drásticamente. Contrario a las visiones pesimistas, la investigación moderna sugiere que la mayoría de las personas con esquizofrenia no experimentan una disfunción ininterrumpida a lo largo de su vida. Grandes estudios han revelado que una parte significativa de los afectados puede avanzar de manera significativa hacia la recuperación o incluso lograrla con el tiempo. En consecuencia, la recuperación se considera ahora internacionalmente como el enfoque central y el objetivo esperado para los tratamientos psiquiátricos y la rehabilitación.

Es crucial entender que la recuperación no se limita simplemente a la remisión de los síntomas o al logro de hitos psicosociales (como el empleo o las relaciones sociales). También implica cambios positivos en la forma en que las personas piensan y se experimentan a sí mismas como seres humanos individuales en el mundo. Estos cambios subjetivos pueden ocurrir independientemente de si se logran otras mejoras en los síntomas o la función. Organizaciones importantes han definido la recuperación a través de diez características fundamentales, incluyendo que es autodirigida, individualizada, asociada con un sentido creciente de empoderamiento, holística, no lineal, basada en fortalezas, asociada con el respeto por uno mismo y facilitada por el respeto de los profesionales de la salud mental, vinculada a un aumento de la responsabilidad por las propias elecciones de vida y, fundamentalmente, asociada con la esperanza.
La Recuperación Subjetiva: Más allá de la Ausencia de Síntomas
En este sentido, la recuperación puede implicar que las personas lleguen a verse a sí mismas reclamando el sentido de que poseen un valor humano intrínseco y son competentes y capaces de afectar sus vidas de manera realista. Puede implicar el desarrollo de creencias positivas sobre el yo y la adopción de un sentido del yo más completo, en lugar de experimentar la identidad como disminuida o irreparablemente destrozada. Se ha sugerido que el crecimiento en este dominio es significativo por sí mismo y también instrumental en el proceso de que las personas lleguen a considerarse capaces de alcanzar otros objetivos de recuperación, como formar vínculos más profundos con otros y regresar al trabajo o la escuela.
Por intuición, por ejemplo, si desarrollo un nuevo sentido de mí mismo como capaz, es probable que esté dispuesto a asumir riesgos más apropiados y a persistir donde antes no lo haría ante desafíos inesperados, aumentando mis posibilidades de lograr niveles más saludables de función en una variedad de dominios diferentes. Descubrir que un porcentaje significativo de personas con diagnósticos de trastornos del espectro de la esquizofrenia son capaces de recuperar un sentido más rico de quiénes son sugiere que es un buen momento para reconsiderar el papel de la psicoterapia como una opción de tratamiento potencialmente útil.
El Papel de la Psicoterapia Individual en la Recuperación
No nos referimos aquí a resucitar una psicoterapia que busque las raíces de la esquizofrenia en conflictos psicológicos o que inste a las personas a aceptar un conjunto muy limitado de posibilidades para su vida. En cambio, nos preguntamos si una psicoterapia que ayude a las personas en recuperación a cultivar una experiencia de sí mismas más rica y positiva en una variedad de dimensiones estrechamente relacionadas con los principios de recuperación (por ejemplo, rechazo del estigma, desarrollo de un sentido de agencia, responsabilidad, esperanza, empoderamiento y una historia personal en evolución) podría contribuir de manera única a que logren una vida más satisfactoria.
La psicoterapia ha demostrado ayudar a una amplia gama de personas sin psicosis a desarrollar tanto un sentido del yo más rico como un autoconcepto más adaptativo. Más allá de eso, otros que han aplicado con éxito tratamientos cognitivo-conductuales centrados en los síntomas de la esquizofrenia también han observado los beneficios de pasar de tratamientos centrados en los síntomas a tratamientos centrados en la persona que atienden al desarrollo subjetivo del sentido del yo. Tratamientos como estos, o refinamientos posteriores, podrían conceptualizarse no como “la” intervención, sino como anidados entre otras intervenciones que ayudan con el control y la reducción de síntomas, la adquisición de habilidades, la integración comunitaria, el progreso vocacional y educativo, etc.
Muchas intervenciones psicosociales han demostrado mejorar los resultados en la esquizofrenia y otras enfermedades psiquiátricas graves, incluyendo el entrenamiento en habilidades sociales, la psicoeducación familiar y el manejo y la recuperación de la enfermedad. Si bien estas intervenciones pueden proporcionar beneficios sustanciales, tienden a centrarse en mejoras en resultados funcionales específicos y, tal como se implementan típicamente, no permiten un tiempo extenso para la autorreflexión o exploración. La psicoterapia individual, una actividad en la que un cliente y un terapeuta desarrollan una alianza y metas mutuas mientras utilizan la autoexploración guiada del cliente para mejorar el funcionamiento y reducir la angustia, está notablemente ausente en la mayoría de las discusiones sobre tratamientos centrados en la recuperación en la actualidad.
Aunque todavía se ofrece comúnmente en una variedad de programas, a menudo toma la forma de terapia de apoyo, sin un enfoque orientado a la recuperación en la calidad de la experiencia interna de la persona y un enriquecimiento de su sentido del yo. Por lo tanto, existe un interés creciente en promover un diálogo sobre el posible papel de la psicoterapia en un programa de tratamiento integral orientado a la recuperación.
Caminos de la Psicoterapia para Modificar la Experiencia del Yo
Hay al menos dos caminos diferentes por los cuales la psicoterapia podría modificar la experiencia del yo en personas con esquizofrenia:
- Abordar la narrativa personal empobrecida o desadaptativa: La psicoterapia podría conceptualizarse y adaptarse para ayudar a las personas con esquizofrenia a construir relatos narrativos más ricos y completos de sus vidas, incluyendo sus fortalezas, desafíos, pérdidas y esperanzas. Al dar forma a una historia coherente de su vida, las personas pueden integrar sus experiencias de enfermedad y recuperación en un sentido más amplio de quiénes son.
- Mejorar la capacidad de metacognición: La metacognición, o el pensamiento sobre el pensamiento, es la capacidad de reflexionar sobre los propios estados mentales y los de los demás. La psicoterapia podría apuntar a esta capacidad, ayudando a las personas con psicosis a pensar sobre sí mismas y sobre los demás de una manera generalmente más compleja y flexible. Una mejor metacognición puede mejorar la comprensión de los síntomas, las motivaciones propias y ajenas, y facilitar la resolución de problemas sociales.
Abordar estas facetas más amplias de la experiencia del yo, en contraste con enfoques centrados en síntomas o problemas, podría permitir a las personas formular de manera flexible más cursos de acción en respuesta a una mayor variedad de desafíos y resistir amenazas generales a la autoestima, todo lo cual conduciría a un bienestar sostenido y a la experiencia por parte de las personas con esquizofrenia de que ellas mismas están dando forma a una vida significativa para sí mismas de manera individualizada, autodeterminada y holística.
Bases Neurobiológicas: Vínculos con Síntomas Obsesivo-Compulsivos
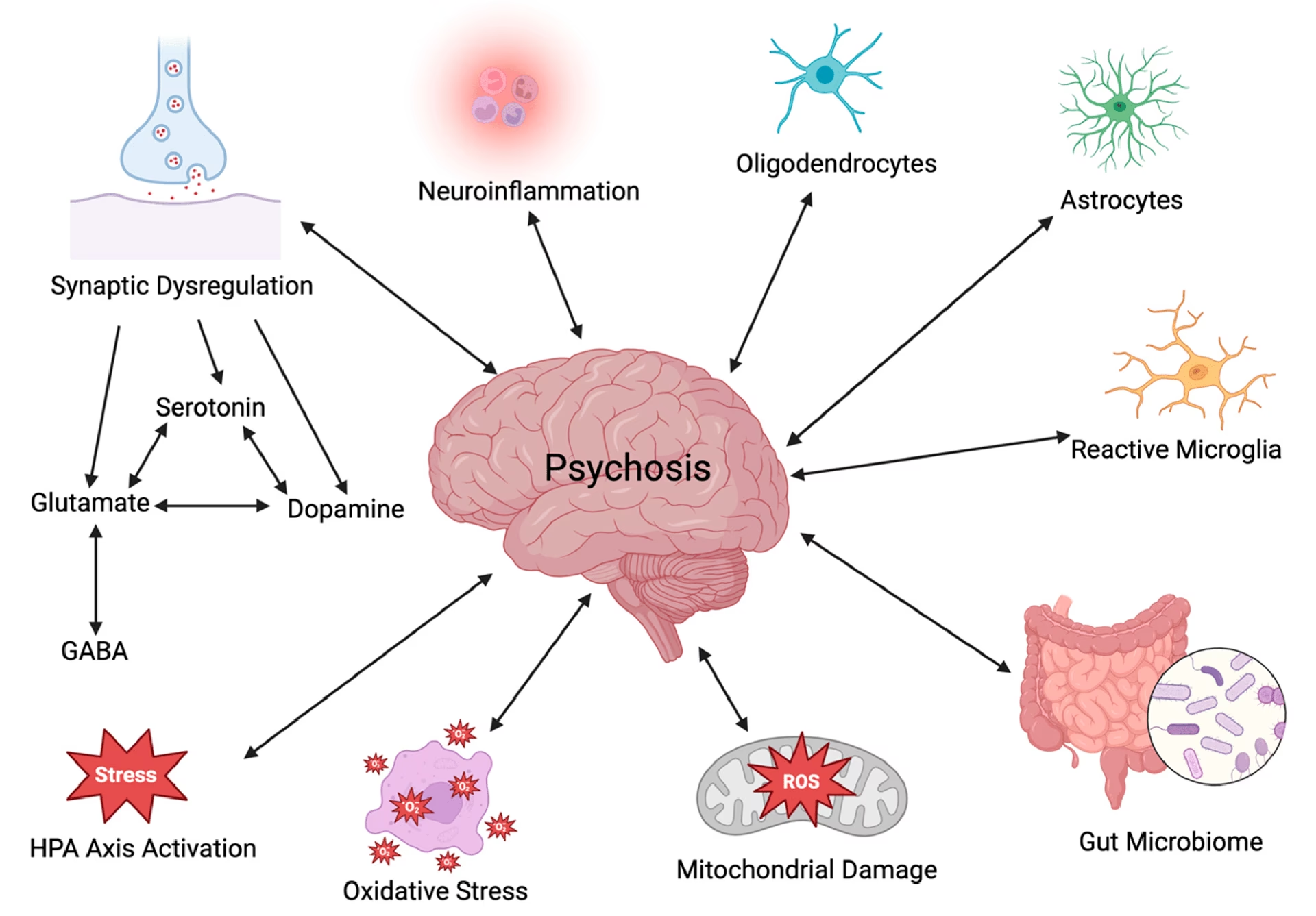
La prevalencia de los síntomas obsesivo-compulsivos (SOC) en la esquizofrenia (SOCE) parece ser mayor de lo esperado basándose en las tasas de comorbilidad. Esto sugiere que podría haber mecanismos subyacentes compartidos entre ambas condiciones. Una revisión de las anomalías cerebrales en la esquizofrenia y el trastorno obsesivo-compulsivo (TOC) revela la implicación de regiones similares, a saber, el lóbulo frontal, los ganglios basales, el tálamo y el cerebelo, en ambos trastornos.
Circuitos Neuroanatómicos Compartidos
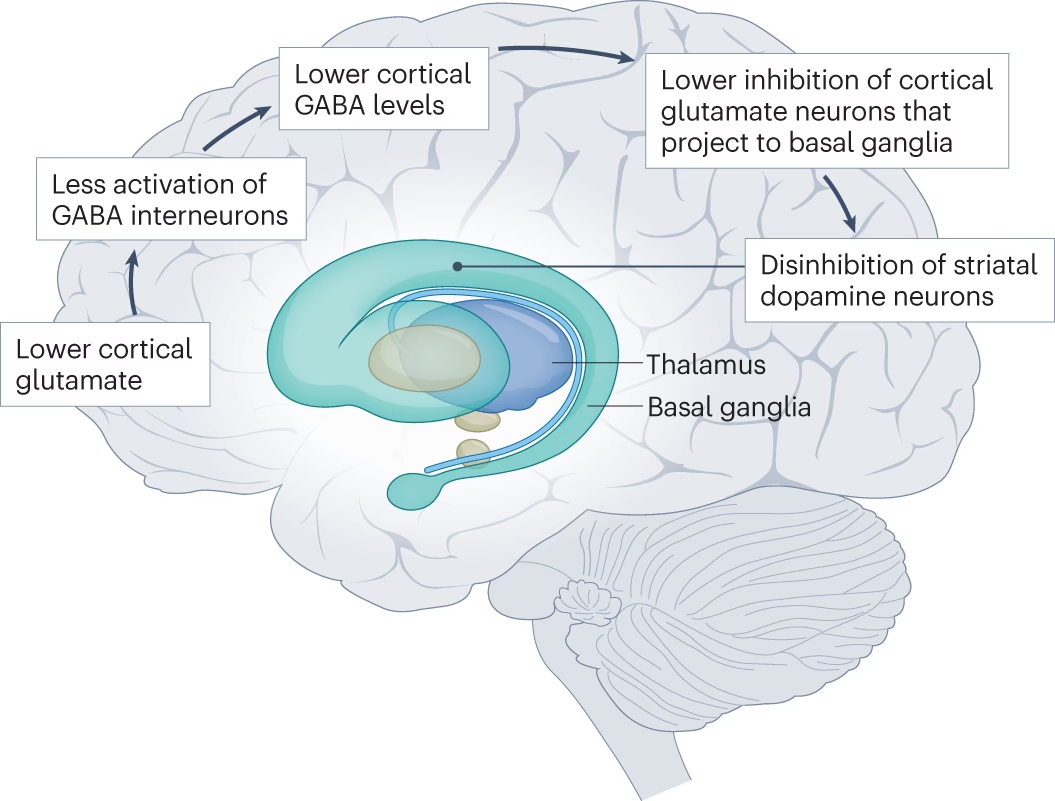
Se han propuesto circuitos neuroanatómicos específicos para el TOC, implicando la vía orbitofronto-estriatal-talámica. Estudios de neuroimagen han demostrado actividad aumentada en la corteza orbitofrontal, el núcleo caudado y el tálamo en pacientes con TOC, que se normaliza después del tratamiento. El tálamo, como componente importante de este circuito, juega un papel crucial en el filtrado o "puerta" de la información sensorial y motora.
En la esquizofrenia, los conceptos recientes postulan una disrupción en circuitos funcionales distribuidos en lugar de una anomalía en una única región cerebral. Además de la corteza frontal, se han demostrado anomalías cerebrales en los ganglios basales, el tálamo y el cerebelo en la esquizofrenia. Se ha planteado la hipótesis de una vía prefrontal-talámica-cerebelosa-prefrontal para explicar los síntomas de la esquizofrenia. Se argumenta que el tálamo filtra la información innecesaria y solo reenvía la información relevante, y un déficit en esta función podría llevar a síntomas positivos en la esquizofrenia. Esta teoría de "sobrecarga de entrada" en la esquizofrenia parece muy similar a la propuesta para el TOC.
En resumen, se han demostrado anomalías en el lóbulo frontal, los ganglios basales, el tálamo y el cerebelo tanto en la esquizofrenia como en el TOC. La revisión de los circuitos neuroanatómicos revela más similitudes que diferencias. De hecho, estudios recientes indican anomalías similares. Esta similitud también emerge si se considera que el filtrado de información sensorial juega un papel en ambas enfermedades. El hecho de que estructuras anatómicas similares y vías corticales-subcorticales paralelas hayan sido documentadas independientemente para ambas enfermedades plantea la posibilidad de que una aberración funcional común pueda llevar a la coexpresión de síntomas que parecen completamente diferentes.
Neuroquímica Implicada: Serotonina, Glutamato y Dopamina
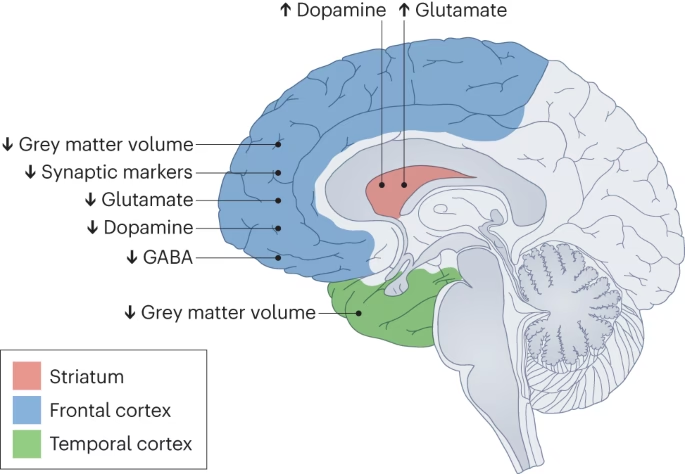
Existe un solapamiento significativo en la disfunción de neurotransmisores (serotonina, glutamato y dopamina) entre la esquizofrenia y el TOC.
- Serotonina: En la esquizofrenia, se han demostrado anomalías serotoninérgicas, como la elevación de los receptores 5-HT2 en la corteza frontal. La modulación serotoninérgica de la función dopaminérgica proporciona un mecanismo viable en la esquizofrenia. Se sugiere que las anomalías serotoninérgicas desempeñan un papel importante en el TOC, apoyado por la eficacia diferencial de los inhibidores de la recaptación de serotonina (ISRS) en el alivio de los síntomas obsesivo-compulsivos.
- Glutamato: El glutamato está cada vez más implicado en la fisiopatología de la esquizofrenia; la deficiencia de glutamato es una de las hipótesis propuestas. Estudios de neuroimagen y genéticos apoyan la implicación del glutamato en la patogénesis del TOC, sugiriendo un estado hiperglutamatérgico. Dada la interacción entre los sistemas de glutamato y serotoninérgico, el papel putativo del glutamato se vuelve especialmente importante en los SOCE.
- Dopamina: La hipótesis dopaminérgica de la esquizofrenia postula que una aberración en los sistemas de transmisión de dopamina del cerebro es clave para la fisiopatología, con hiperactividad en ciertas vías (mesolímbica) y posiblemente hipoactividad en otras (mesocortical). Varias líneas de evidencia implican a la dopamina en la mediación de ciertos tipos de comportamiento repetitivo. En el TOC, se han demostrado anomalías de dopamina y serotonina. Los ensayos con ISRS combinados con antipsicóticos sugieren que el antagonismo de los receptores de dopamina puede reducir aún más la gravedad de los síntomas obsesivo-compulsivos, particularmente en pacientes con TOC resistente al tratamiento.
Neurodesarrollo y Síntomas Obsesivo-Compulsivos en Esquizofrenia
Se ha propuesto una etiogénesis neuroevolutiva para explicar tanto la esquizofrenia como el TOC. La esquizofrenia a menudo se considera un trastorno del neurodesarrollo debido a la edad de inicio típica, déficits intelectuales premórbidos y estudios neuropatológicos que sugieren citoarquitectura cerebral alterada.
Aunque el TOC a veces es episódico, un subgrupo significativo de pacientes, a menudo varones con inicio temprano, síntomas graves y signos neurológicos, sigue un curso crónico y deteriorante, lo que se ha denominado "TOC neuroevolutivo".
En el contexto de los SOCE, los hallazgos neurobiológicos apuntan a un aumento significativo de las anomalías cerebrales, disfunción del lóbulo frontal y disfunción de los ganglios basales (y por lo tanto disfunción fronto-estriatal) en pacientes con esquizofrenia que presentan SOC en comparación con aquellos sin ellos. Dado que las anomalías del neurodesarrollo se han propuesto para explicar estas disfunciones, se plantea la hipótesis de que los SOCE, especialmente los de inicio de novo (DOCSS), podrían indicar un neurodesarrollo aberrante.
El glutamato juega un papel vital en el neurodesarrollo. Dado que el neurodesarrollo aberrante está asociado con la disfunción del glutamato, la coexistencia paradójica de síntomas obsesivo-compulsivos (asociados con un estado hiperglutamatérgico en el TOC) y esquizofrenia (asociada con deficiencia de glutamato) podría deberse quizás a sistemas de glutamato prefrontales inestables que fluctúan entre hiperactividad (produciendo síntomas obsesivo-compulsivos) e hipoactividad (produciendo síntomas psicóticos).
Además, se han reportado síntomas obsesivo-compulsivos de nueva aparición con el uso de antipsicóticos atípicos (DIOCSS - Drug-induced OCSS). Esto apunta a posibles roles del glutamato y la serotonina. Los antipsicóticos atípicos tienen un efecto antagonista en los receptores 5-HT2. Clozapina, por ejemplo, tiene alta afinidad por los receptores 5-HT2c, que se han implicado en el TOC. Se plantea la hipótesis de que los receptores 5-HT2c pueden desempeñar un papel en los DIOCSS.
Tabla Comparativa: Aspectos de Esquizofrenia, TOC y SOCE
| Característica | Esquizofrenia (General) | Trastorno Obsesivo-Compulsivo (TOC) | Síntomas Obsesivo-Compulsivos en Esquizofrenia (SOCE) |
|---|---|---|---|
| Recuperación | Enfoque moderno en recuperación amplia (síntomas, función, experiencia subjetiva). | Varia, puede ser episódica o crónica. | Presencia adicional de SOC complica el cuadro. |
| Neuroanatomía Clave | Lóbulo Frontal, Ganglios Basales, Tálamo, Cerebelo (disrupción de circuitos distribuidos). | Lóbulo Frontal, Ganglios Basales, Tálamo, Cerebelo (vía orbitofronto-estriatal-talámica). | Anomalías incrementadas en estas mismas regiones comparado con esquizofrenia sin SOC. |
| Neuroquímica Clave | Dopamina (hiper/hipoactividad), Glutamato (deficiencia), Serotonina. | Serotonina (ISRS efectivos), Glutamato (hiperglutamatérgico), Dopamina. | Posible disfunción de Glutamato, Serotonina (5-HT2c), Dopamina (respuesta a antipsicóticos). |
| Hipótesis Etiológica | Neurodesarrollo. | Neurodesarrollo (especialmente subgrupo de inicio temprano). | Posible neurodesarrollo aberrante específico, quizás fluctuación en sistemas de glutamato. |
| Psicoterapia | Importancia creciente para aspectos subjetivos de recuperación (narrativa, metacognición). | Terapia Cognitivo-Conductual (exposición y prevención de respuesta) es tratamiento de primera línea. | Potencial para abordar aspectos subjetivos y quizás específicos de los SOC. |
Preguntas Frecuentes (FAQs)
¿La psicoterapia puede curar la esquizofrenia?
La esquizofrenia es una enfermedad compleja que generalmente requiere un enfoque de tratamiento integral que incluye medicación antipsicótica. La psicoterapia no se considera una cura por sí sola, pero es una herramienta valiosa que puede ayudar significativamente a las personas a manejar los síntomas, mejorar el funcionamiento social y, crucialmente, desarrollar un sentido más fuerte y positivo de sí mismas, contribuyendo a una recuperación más completa y satisfactoria.
¿Qué son la narrativa personal y la metacognición en el contexto de la esquizofrenia?
La narrativa personal se refiere a la historia coherente que una persona construye sobre su vida, integrando experiencias, desafíos y esperanzas. En la esquizofrenia, esta narrativa puede fragmentarse o empobrecerse. La metacognición es la capacidad de reflexionar sobre los propios pensamientos y los de los demás. Ambas capacidades pueden verse afectadas en la esquizofrenia, y la psicoterapia busca fortalecerlas para mejorar la autocomprensión, la interacción social y el sentido de agencia.
¿Por qué se estudian los síntomas obsesivo-compulsivos en la esquizofrenia para entender la enfermedad?
La coexistencia de síntomas obsesivo-compulsivos (SOC) en la esquizofrenia (SOCE) es más frecuente de lo esperado. Estudiar los SOCE permite identificar posibles mecanismos neurobiológicos subyacentes compartidos entre la esquizofrenia y el trastorno obsesivo-compulsivo, como anomalías en circuitos cerebrales (lóbulo frontal, ganglios basales, tálamo, cerebelo) y disfunciones de neurotransmisores (serotonina, glutamato, dopamina). Esto ayuda a comprender mejor la complejidad de la esquizofrenia y a identificar posibles objetivos terapéuticos.
Conclusión
La comprensión de la esquizofrenia continúa evolucionando, pasando de un enfoque centrado exclusivamente en la remisión de síntomas a un modelo de recuperación que abarca la mejora del funcionamiento y, de manera fundamental, la redefinición y el enriquecimiento de la experiencia subjetiva del individuo. La psicoterapia individual, con su potencial para abordar la narrativa personal y fortalecer la metacognición, emerge como un componente crucial en el camino hacia una recuperación más completa y significativa. Paralelamente, la investigación neurobiológica, particularmente al examinar la coocurrencia de síntomas obsesivo-compulsivos, revela similitudes sorprendentes en las bases neuroanatómicas, neuroquímicas y neuroevolutivas de la esquizofrenia y el TOC. Estos hallazgos sugieren la existencia de vulnerabilidades compartidas a nivel de circuitos fronto-estriatales y sistemas de neurotransmisores como el glutamato, la serotonina y la dopamina. Integrar la comprensión de estos procesos psicológicos y biológicos es esencial para desarrollar tratamientos más efectivos que aborden la complejidad de la esquizofrenia en su totalidad, empoderando a las personas para construir vidas plenas y con sentido.
Si quieres conocer otros artículos parecidos a Esquizofrenia: Mente, Recuperación y Cerebro puedes visitar la categoría Neurociencia.