El Trastorno de Estrés Postraumático (TEPT) es una condición de salud mental que surge como respuesta a la exposición directa o indirecta a un evento extremadamente estresante o aterrador. Este evento puede implicar la muerte real o una amenaza a la vida, lesiones graves o violencia sexual. Aunque la mayoría de las personas que experimentan un trauma pueden tener dificultades iniciales para adaptarse y sobrellevar la situación, generalmente mejoran con el tiempo y el autocuidado. Sin embargo, en algunos casos, los síntomas persisten durante meses o años y afectan significativamente la capacidad de funcionamiento diario, lo que indica la presencia de TEPT.
Obtener tratamiento tan pronto como surgen los síntomas del TEPT es crucial para aliviar el malestar y mejorar la calidad de vida. La comprensión de este trastorno ha evolucionado, reconociendo su compleja interacción entre la experiencia traumática, la vulnerabilidad individual y las alteraciones en los circuitos cerebrales y las respuestas fisiológicas al estrés. Abordar el TEPT implica no solo terapias psicológicas y farmacológicas tradicionales, sino también la exploración de tratamientos basados en la neurociencia que buscan modular directamente la actividad cerebral.
- Diagnóstico y Síntomas del TEPT
- Factores de Riesgo y Epidemiología
- Complicaciones del TEPT
- Prevención y Cuándo Buscar Ayuda
- Neurociencia del TEPT: Fisiopatología
- Tratamientos para el TEPT
- Estimulación Magnética Transcraneal (EMT) en TEPT
- Conclusión y Futuro
- Preguntas Frecuentes sobre el TEPT y su Tratamiento
Diagnóstico y Síntomas del TEPT
Los síntomas del TEPT suelen aparecer en los primeros tres meses después de un evento traumático, aunque en algunos casos pueden tardar años en manifestarse. Para recibir un diagnóstico, estos síntomas deben persistir por más de un mes y causar problemas significativos en áreas sociales, laborales o en la interacción con otros, afectando la capacidad para realizar tareas diarias habituales.
Generalmente, los síntomas del TEPT se agrupan en cuatro categorías principales:
- Recuerdos intrusivos: Incluyen recuerdos angustiantes no deseados que reaparecen repetidamente, revivir el evento traumático como si estuviera ocurriendo de nuevo (flashbacks), sueños o pesadillas perturbadoras sobre el evento, y malestar emocional o reacciones físicas intensas ante recordatorios del trauma.
- Evitación: Se refiere a los esfuerzos por evitar pensar o hablar sobre el evento traumático, así como mantenerse alejado de lugares, actividades o personas que lo recuerdan.
- Cambios negativos en el pensamiento y el estado de ánimo: Pueden manifestarse como pensamientos negativos persistentes sobre uno mismo, los demás o el mundo; emociones negativas continuas como miedo, culpa, ira o vergüenza; problemas de memoria, incluida la incapacidad de recordar aspectos importantes del evento; sentirse distante de la familia y amigos; pérdida de interés en actividades antes disfrutadas; dificultad para experimentar emociones positivas; y sentirse emocionalmente entumecido.
- Cambios en las reacciones físicas y emocionales (hiperactivación): Incluyen sobresaltarse o asustarse fácilmente, estar constantemente en guardia ante el peligro, comportamiento autodestructivo (como beber en exceso o conducir rápido), problemas para dormir, dificultad para concentrarse, irritabilidad, arrebatos de ira o comportamiento agresivo, y reacciones físicas como sudoración, respiración rápida, taquicardia o temblores.
La intensidad de los síntomas puede variar con el tiempo, a menudo exacerbándose en momentos de estrés general o al encontrarse con recordatorios del trauma.
TEPT en Niños Pequeños
En niños de 6 años o menores, los síntomas pueden manifestarse de manera diferente, incluyendo la recreación del evento traumático o aspectos del mismo a través del juego, y sueños aterradores que pueden o no incluir contenido explícito del trauma.
Factores de Riesgo y Epidemiología
El TEPT puede afectar a personas de todas las edades, pero ciertos factores aumentan la probabilidad de desarrollarlo después de un evento traumático. Estos incluyen:
- Experiencias traumáticas severas o de larga duración.
- Lesiones físicas durante el evento traumático.
- Exposición a otros traumas en la vida temprana, como abuso infantil.
- Trabajos que exponen a eventos traumáticos (militares, primeros respondedores).
- Otros problemas de salud mental preexistentes (ansiedad, depresión).
- Abuso de alcohol o drogas.
- Falta de un buen sistema de apoyo familiar y de amigos.
- Antecedentes familiares de problemas de salud mental, incluido TEPT o depresión.
Eventos traumáticos comunes asociados con un mayor riesgo incluyen exposición al combate, abuso físico infantil, violencia sexual, agresión física, amenazas con armas, accidentes, desastres naturales, robos, torturas, secuestros, diagnósticos médicos potencialmente mortales y ataques terroristas.
Aunque la mayoría de las personas no desarrolla TEPT después de un trauma, aquellos que sí lo hacen a menudo presentan vulnerabilidades y factores de riesgo preexistentes, peritraumáticos y postraumáticos. La resiliencia, o la capacidad de adaptarse exitosamente a la adversidad, juega un papel crucial. La falta de resiliencia y la presencia de factores de riesgo predisponen al desarrollo del trastorno.
Factores de Riesgo Más Allá de las Redes Neurales
Los factores de riesgo se dividen en tres categorías:
- Pre-traumáticos: Características demográficas (mujeres tienen mayor riesgo, incidencia más alta entre 45-59 años), historial de salud mental (ansiedad, trastornos del estado de ánimo de inicio temprano, antecedentes familiares), IQ bajo (IQ alto puede ser protector), minorías sexuales (mayor exposición a trauma), y raza/etnia (mayor prevalencia en negros e hispanos).
- Peritraumáticos: Tipo y severidad del trauma (agresión sexual o lesión física tienen mayor asociación), percepción del trauma (sentir amenaza a la vida o pérdidas significativas), y procesamiento del trauma (sentir amenaza continua o incapacidad para desconectarse del evento). Las sesiones de debriefing psicológico inmediatamente después del trauma, que buscaban procesar emociones, mostraron un aumento en el TEPT al re-traumatizar a los individuos (referencia a un estudio).
- Postraumáticos: Factores psicosociales (optimismo, flexibilidad cognitiva, habilidades de afrontamiento activas), acceso a recursos (primeros auxilios psicológicos, protección, conexión a servicios), apoyo social (la falta de apoyo y estrés vital continuo aumentan el riesgo), actividad física (factor protector) y mecanismos de defensa maduros (altruismo).
Complicaciones del TEPT
El TEPT puede alterar la vida de una persona en múltiples aspectos: educación, empleo, relaciones interpersonales, salud física y disfrute de las actividades diarias. Además, tener TEPT aumenta el riesgo de desarrollar otros problemas de salud mental, como:
- Trastornos de depresión y ansiedad.
- Problemas de consumo de drogas o alcohol.
- Pensamientos e intentos suicidas.
El uso de alcohol u otras drogas es común para mitigar el dolor emocional, ofreciendo alivio a corto plazo, pero dificultando la recuperación y generando problemas adicionales.
Prevención y Cuándo Buscar Ayuda
Muchas personas experimentan síntomas similares al TEPT inicialmente después de un trauma, pero la mayoría no desarrolla el trastorno completo. Buscar ayuda y apoyo a tiempo puede prevenir que las reacciones al estrés empeoren y deriven en TEPT. Esto puede implicar recurrir a familiares y amigos o buscar un profesional de salud mental para terapia breve. El apoyo de otros también ayuda a evitar mecanismos de afrontamiento poco saludables como el abuso de sustancias.
Se debe buscar ayuda profesional si los pensamientos y sentimientos perturbadores sobre un evento traumático persisten por más de un mes, especialmente si son severos o si se tiene dificultad para recuperar el control de la vida. El tratamiento temprano puede prevenir el empeoramiento de los síntomas.
Pensamientos Suicidas
Si usted o alguien que conoce tiene pensamientos suicidas, busque ayuda de inmediato. Contacte a un amigo cercano, familiar, líder espiritual o una línea de ayuda para crisis. En situaciones de peligro inminente, llame a los servicios de emergencia.
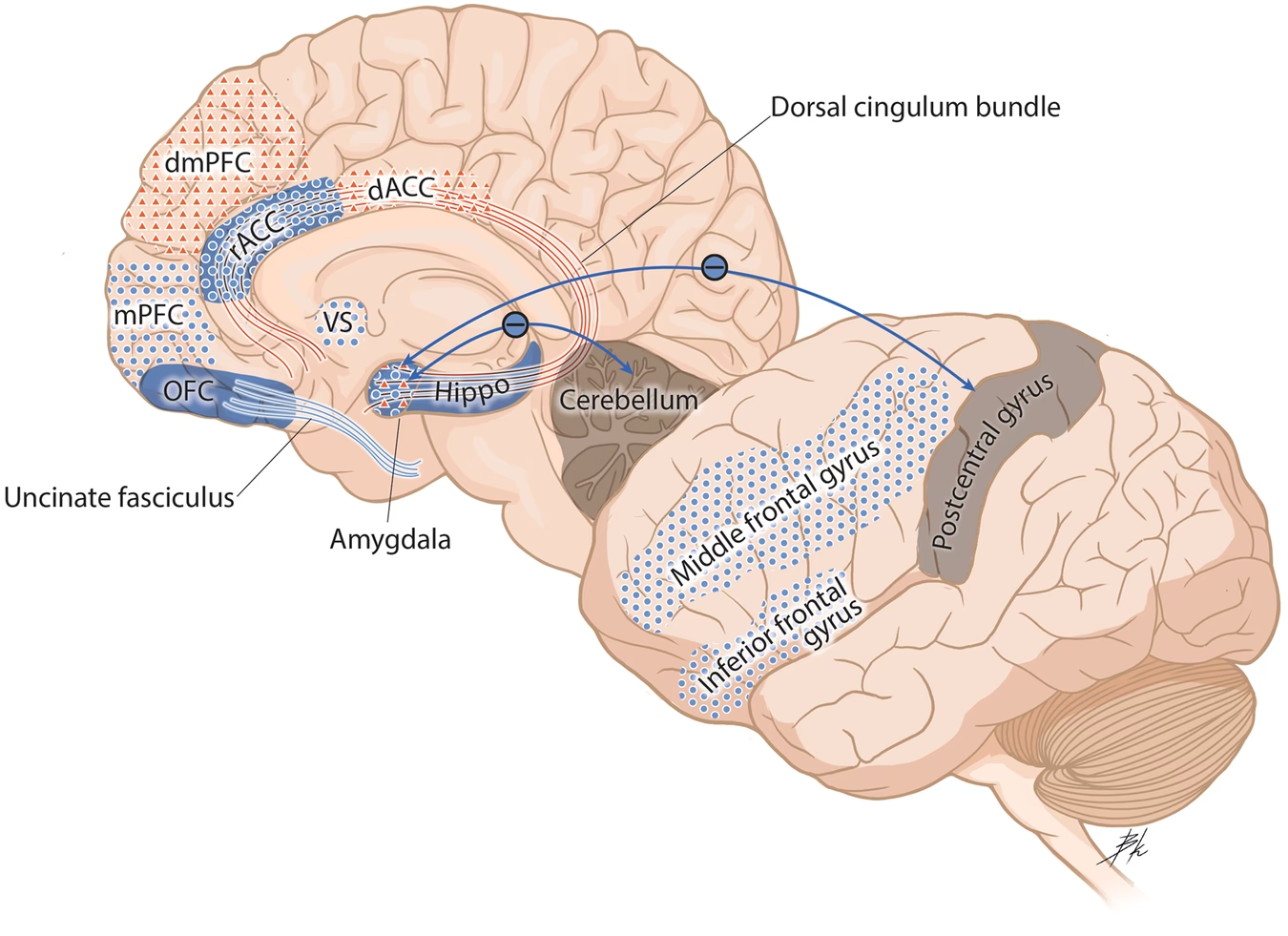
Neurociencia del TEPT: Fisiopatología
Se cree que el TEPT está relacionado con una respuesta anormal al estrés y un aprendizaje del miedo reforzado, que impactan tres redes funcionales en el cerebro: la red de modo predeterminado (DMN), la red de control ejecutivo (ECN) y la red de saliencia (SN).
- La DMN (que incluye MPFC, PCC, PPC, TC) muestra conectividad reducida en TEPT, asociada a disfunción de la memoria y procesamiento del miedo.
- La ECN (con DLPFC y PPC lateral) también está alterada, afectando la regulación emocional y la memoria de trabajo.
- La SN (que incluye corteza cingulada anterior, ínsula anterior, amígdala) muestra un aumento de la conectividad funcional, lo que se observa como una mayor detección de amenazas.
Estas variaciones en las redes pueden influir en la severidad de los síntomas y la respuesta al tratamiento.
Estructuras Cerebrales Relevantes
Otro enfoque fisiopatológico implica estructuras cerebrales específicas. En TEPT, hay hiperactividad de estructuras profundas como la amígdala (involucrada en el circuito del miedo y el procesamiento emocional) y el hipocampo (consolidación de la memoria), y hipoactividad de la corteza prefrontal (VMPFC y DLPFC), que normalmente regulan la emoción y la función ejecutiva. La disminución de la actividad del VMPFC y DLPFC reduce su control inhibitorio sobre la amígdala hiperactiva, perpetuando la respuesta de miedo exagerada.

Eje Hipotalámico-Hipofisario-Adrenal (HHA) y Sistema Nervioso Simpático
La respuesta al estrés implica el eje HHA y el sistema nervioso simpático. En TEPT, este bucle de retroalimentación está alterado, con niveles bajos de cortisol basal y niveles elevados de catecolaminas. Esta desregulación contribuye a los síntomas de hiperactivación y respuestas exageradas al estrés.
Tratamientos para el TEPT
El tratamiento actual para el TEPT incluye psicoterapia, farmacoterapia y, más recientemente, técnicas de estimulación cerebral no invasiva como la Estimulación Magnética Transcraneal (EMT). Las guías clínicas consideran la medicación y la psicoterapia como tratamientos de primera línea equivalentes, aunque las psicoterapias a menudo producen resultados terapéuticos más duraderos al abordar las respuestas de miedo condicionadas.
Psicoterapia Basada en el Trauma
Son las formas de psicoterapia más respaldadas. Incluyen técnicas de exposición y reestructuración cognitiva, como la Exposición Prolongada (EP), Terapia de Procesamiento Cognitivo (TPC) y Desensibilización y Reprocesamiento por Movimientos Oculares (EMDR).
- EP y TPC: Exponen al paciente a recuerdos traumáticos para identificar y modificar la respuesta al estrés y los pensamientos negativos asociados.
- EMDR: Combina exposición con estímulos de atención dual (movimientos oculares, golpecitos, tonos) para reprocesar cómo el paciente maneja los escenarios traumáticos. Ha demostrado ser útil para trastornos de pesadillas asociados al TEPT.
- Entrenamiento de Inoculación de Estrés (EIE): Utiliza técnicas de respiración, relajación y reestructuración cognitiva para afrontar reapariciones y recuerdos estresantes. Es una alternativa al tratamiento basado en el trauma y es igualmente eficaz.
Farmacoterapia
Aunque se usan varios fármacos off-label, solo paroxetina y sertralina están aprobadas por la FDA para el TEPT. Los inhibidores selectivos de la recaptación de serotonina (ISRS) y los inhibidores de la recaptación de serotonina y norepinefrina (IRSN) son la farmacoterapia de primera línea. Venlafaxina ha mostrado eficacia en varios subtipos de trauma.
Otros fármacos utilizados off-label incluyen antidepresivos tricíclicos, mirtazapina, nefazodona (mejora el sueño y reduce las pesadillas), fenelzina y antipsicóticos como risperidona y olanzapina. Prazosina, un antagonista alfa-1, es útil para los síntomas de pesadillas asociados al TEPT, mejorando el tiempo total de sueño y el sueño REM.
La ketamina está siendo investigada como tratamiento off-label, con un rápido inicio de efecto en la depresión resistente. Su mecanismo en TEPT podría implicar la amortiguación de los receptores NMDA, aunque podría aumentar paradójicamente la ansiedad. Se necesita más investigación sobre su seguridad, eficacia y protocolos de uso.
Medicina Complementaria y Alternativa (MCA)
Utilizada cuando los pacientes desconfían de las técnicas psiquiátricas modernas o persisten los síntomas. Incluye prácticas como yoga y ejercicio (complementarias) o acupuntura, actividades/animales de asistencia, y terapia basada en el trauma con realidad virtual (alternativas). Han mostrado efectividad en la reducción de síntomas.
Estimulación Magnética Transcraneal (EMT) en TEPT
La EMT es una técnica no invasiva que utiliza inducción electromagnética para estimular áreas específicas del cerebro. Se basa en principios de electromagnetismo para inducir corrientes eléctricas en la corteza.
La forma más común es la EMT repetitiva (EMTr), que aplica pulsos magnéticos repetidos. La estimulación de alta frecuencia (>1 Hz) tiende a aumentar la excitabilidad cortical, mientras que la de baja frecuencia (<1 Hz) tiende a disminuirla. Estos efectos pueden alterar la fuerza sináptica (potenciación a largo plazo LTP y depresión a largo plazo LTD) y la plasticidad neuronal, lo que tiene utilidad clínica en el TEPT, donde hay recuerdos intrusivos y sobregeneralización del miedo.
Actualmente, la EMTr de alta frecuencia aplicada a la corteza prefrontal dorsolateral izquierda (CPDLP izquierda) está aprobada para el Trastorno Depresivo Mayor (TDM) resistente. También ha mostrado potencial terapéutico en trastornos de ansiedad como el TEPT.
Objetivos de la EMT para el TEPT
La CPDLP es un objetivo importante en la EMT debido a su rol en las redes neurales cognitivas y conductuales. Tanto la EMTr de alta como de baja frecuencia en la CPDLP derecha han mostrado resultados prometedores en trastornos del estado de ánimo.
En TEPT, se cree que la EMTr de alta frecuencia en la CPDLP derecha produce efectos excitatorios en el tejido cortical hipoactivo subyacente, lo que lleva a una inhibición indirecta posterior de la amígdala hiperactiva. Al modificar la actividad de la CPDLP y la amígdala, se busca alterar la consolidación de la memoria y modular las respuestas emocionales relacionadas con el miedo.
Estudios Clínicos: Eficacia y Seguridad
Estudios iniciales sugieren que la EMTr es efectiva en pacientes con TEPT, aunque los resultados de metaanálisis han sido algo contradictorios y los tamaños muestrales pequeños. Algunos estudios muestran reducción de la angustia y el insomnio, mientras que otros también reportan mejoras en los síntomas generales del TEPT.

La estimulación theta burst intermitente (iTBS), una forma de EMTr de muy alta frecuencia, también ha mostrado mejora en la función social/ocupacional y síntomas de TEPT a corto plazo.
La duración del efecto terapéutico varía entre estudios, con algunos mostrando beneficios hasta por 3 meses post-tratamiento, mientras que otros reportan una disminución de la efectividad en un período similar. Esto plantea la pregunta de si la terapia con EMT debe aplicarse periódicamente.
La ubicación de la estimulación es relevante. Algunos estudios sugieren que la estimulación de la CPDLP derecha tiene un efecto mayor que la izquierda en la reducción de síntomas de evitación e hiperactivación, aunque la estimulación bilateral también se ha explorado.
La frecuencia de estimulación también se investiga, con estudios que sugieren que la alta frecuencia (10 Hz) podría ser más efectiva que la baja frecuencia (1 Hz), aunque otros no encuentran diferencias significativas. Se necesita más investigación con muestras más grandes para determinar las frecuencias óptimas.
La combinación de EMTr con psicoterapias como la EP o la TPC también se está explorando. Un estudio con TPC mostró mayores reducciones de síntomas a corto y largo plazo. Sin embargo, la evidencia sobre el beneficio adicional de la terapia combinada aún no es concluyente.
Tabla Comparativa de Estudios de EMTr en TEPT
| Estudio (Año) | Tipo de EMTr | Objetivo | Frecuencia | Resultados Clave | Duración Seguimiento |
|---|---|---|---|---|---|
| Boggio et al. (2010) | rTMS | CPDLP Izq/Der | Alta/Baja | CPDLP Der > Izq; Mejora síntomas | 3 meses post-tratamiento |
| Watts et al. (2012) | rTMS | CPDLP Der | No especificado | Beneficio inicial, disminuye post-tratamiento | 2 meses post-tratamiento |
| Ahmadizadeh et al. (2018) | rTMS (Unilateral Der/Bilateral) | CPDLP Der/Bilateral | No especificado | Reducción significativa síntomas vs. sham | Post-tratamiento (duración no clara) |
| Philip et al. (2019) | iTBS | No especificado | Muy alta | Mejora función social/ocupacional y síntomas vs. sham | 2 semanas post-tratamiento |
| Kozel et al. (2019) | rTMS | No especificado | 1 Hz vs 10 Hz | Ambas frecuencias efectivas; no diferencia estadística | No especificado |
| Wilkes et al. (2020) | rTMS | No especificado | No especificado | Mejora significativa en síntomas de depresión y TEPT en veteranos | Hasta 45 días post-inicio tratamiento |
Seguridad de la EMT
La EMTr es generalmente segura, con pocos efectos adversos. Los efectos secundarios más comunes son dolor de cabeza, dolor de cuello y dolor local en el sitio de estimulación. Estos suelen ser leves y transitorios, tratados con analgésicos suaves.
Los efectos adversos graves son raros, siendo las convulsiones el más reportado (0.1-0.6%). El riesgo de convulsiones es mayor con tratamientos de alta frecuencia, protocolos intensos o en pacientes con condiciones neurológicas o medicaciones que bajan el umbral de convulsión. Por ello, la EMT está contraindicada en pacientes con antecedentes de epilepsia o implantes metálicos cerca de la bobina de estimulación (como implantes cocleares).
No hay evidencia de deterioro cognitivo con EMTr, a diferencia de la terapia electroconvulsiva. Se necesita más investigación sobre posibles efectos adversos a largo plazo.
Conclusión y Futuro
Los estudios iniciales sobre la EMT en el tratamiento del TEPT son prometedores, mostrando resultados alentadores y un perfil de seguridad favorable. Aunque está aprobada para el TDM resistente, aún se necesita recopilar más datos para establecerla como un protocolo de tratamiento estándar para el TEPT.
La comprensión incompleta del TEPT y sus mecanismos subyacentes (desregulación del eje HHA, redes neurales, relación amígdala-DLPFC) es una limitación. Sin embargo, estas teorías fisiopatológicas son fundamentales para guiar la aplicación estratégica de la EMT.
Para maximizar el potencial terapéutico y minimizar los efectos adversos, es crucial establecer los parámetros óptimos de la EMT para el TEPT: región objetivo, ajustes de frecuencia y patrón de pulso, número de sesiones y duración. Se necesita más investigación para entender cómo la EMT puede modular eficazmente los síntomas intrusivos y la respuesta al miedo.
La investigación futura debe abordar la necesidad de estudios con tamaños muestrales más grandes, seguimientos más largos y la investigación de la combinación de EMT con farmacoterapia, que es parte del tratamiento estándar actual. A pesar de las limitaciones actuales, la EMT representa una vía de tratamiento basada en la neurociencia con un potencial significativo para mejorar la vida de las personas afectadas por el TEPT.
Preguntas Frecuentes sobre el TEPT y su Tratamiento
- ¿Cómo se diagnostica el TEPT?
- El diagnóstico lo realiza un profesional de salud mental si los síntomas (recuerdos intrusivos, evitación, cambios negativos en pensamiento/ánimo, hiperactivación) persisten por más de un mes después del trauma y causan problemas significativos en la vida diaria.
- ¿Cuánto duran los síntomas del TEPT?
- Pueden durar meses o años si no se tratan. Varían en intensidad y pueden empeorar con el estrés o recordatorios del trauma.
- ¿Pueden los niños pequeños desarrollar TEPT?
- Sí. Los síntomas pueden ser diferentes, como recrear el trauma en el juego o tener sueños aterradores no específicos. Alrededor de un tercio de los niños expuestos a trauma desarrollan TEPT.
- ¿Cuáles son los tratamientos principales para el TEPT?
- Psicoterapia basada en el trauma (Exposición Prolongada, TPC, EMDR), farmacoterapia (ISRS, IRSN, otros fármacos off-label) y, de forma emergente, Estimulación Magnética Transcraneal (EMT).
- ¿Es segura la Estimulación Magnética Transcraneal (EMT)?
- Generalmente sí. Los efectos secundarios comunes son leves (dolor de cabeza, dolor local). Los efectos graves como convulsiones son raros, especialmente siguiendo protocolos de seguridad establecidos. Está contraindicada con implantes metálicos o antecedentes de epilepsia.
- ¿Cómo funciona la EMT en el cerebro?
- Utiliza campos magnéticos para inducir corrientes eléctricas en áreas corticales, modulando la actividad neuronal y las conexiones en redes cerebrales implicadas en el TEPT, como la CPDLP y la amígdala, para alterar las respuestas de miedo y la consolidación de la memoria.
- ¿La EMT es un tratamiento aprobado para el TEPT?
- Actualmente, la EMT está aprobada por la FDA para el Trastorno Depresivo Mayor resistente. Para el TEPT, los estudios son prometedores pero se necesita más investigación para su aprobación formal como tratamiento estándar.
Si quieres conocer otros artículos parecidos a Trastorno de Estrés Postraumático: Implicaciones Clínicas y Neurociencia puedes visitar la categoría Neurociencia.

