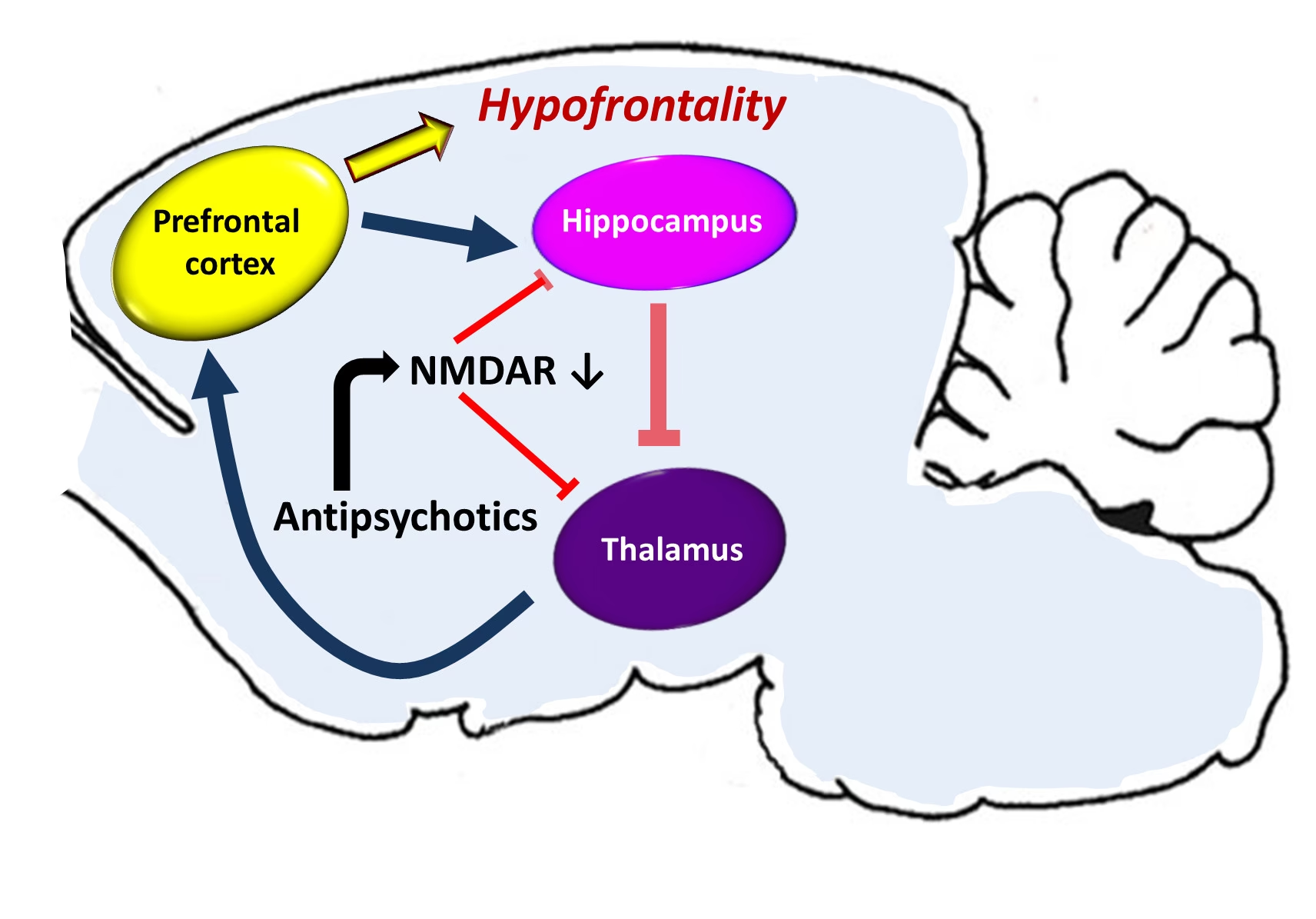
Los antipsicóticos, también conocidos como neurolépticos, son una clase de medicamentos fundamentales en el tratamiento de diversas afecciones de salud mental, principalmente la psicosis asociada a la esquizofrenia y los episodios de psicosis o manía en el trastorno bipolar. Aunque su uso inicial se centró en estos trastornos, su aplicación se ha expandido significativamente en los últimos años para incluir condiciones neurodegenerativas, del neurodesarrollo y neuropsiquiátricas. Para comprender cómo funcionan estas potentes herramientas terapéuticas, es esencial adentrarse en las complejas redes neuronales del cerebro, particularmente aquellas que dependen del neurotransmisor conocido como dopamina.
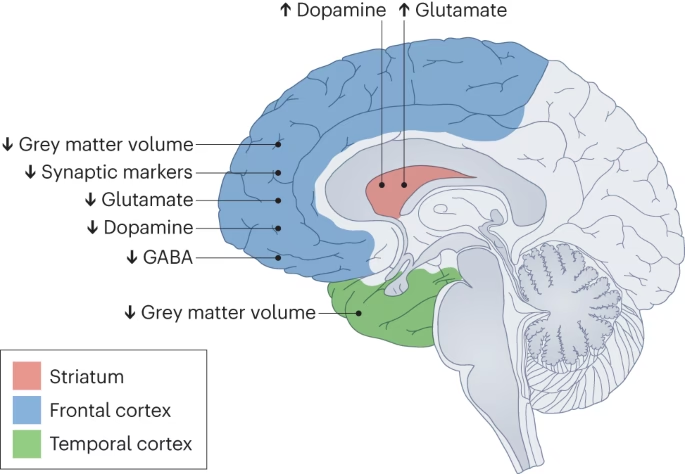
La dopamina juega un papel crucial en funciones como el movimiento, la motivación, la recompensa y la cognición. Las alteraciones en la actividad de este neurotransmisor se han implicado en la fisiopatología de varios trastornos psiquiátricos, siendo la esquizofrenia uno de los ejemplos más estudiados. Los antipsicóticos ejercen sus efectos terapéuticos modulando la señalización dopaminérgica, aunque no son selectivos y pueden afectar otras vías neuronales, lo que explica la aparición de diversos efectos secundarios.
- Historia y Evolución de los Antipsicóticos
- La Hipótesis Dopaminérgica: Un Modelo Clave
- Las Cuatro Vías Dopaminérgicas Clave
- Mecanismo de Acción: Ocupación y Potencia Receptorial
- Eficacia y Duración del Tratamiento
- Consideraciones Terapéuticas Adicionales
- Monitorización del Tratamiento
- Efectos Secundarios y Adversos
- Poblaciones Especiales
- Controversias Actuales
- Preguntas Frecuentes
Historia y Evolución de los Antipsicóticos
El desarrollo de los antipsicóticos marcó un hito en la historia de la psiquiatría. Antes de su aparición, el manejo de la psicosis era extremadamente limitado y a menudo implicaba internaciones prolongadas en instituciones. La introducción de la clorpromazina en 1955 por los psiquiatras franceses Pierre Deniker y Jean Delay revolucionó el tratamiento de los trastornos psicóticos. Por primera vez, se disponía de un tratamiento farmacológico efectivo para reducir los síntomas de la psicosis, lo que permitió a muchos pacientes llevar vidas más funcionales fuera del hospital.
Desde entonces, los antipsicóticos se han convertido en la piedra angular del tratamiento para los trastornos psicóticos y son considerados uno de los avances más importantes en la historia del tratamiento de las enfermedades mentales. La investigación continuó, llevando al desarrollo de diferentes clases de antipsicóticos con perfiles de efectos secundarios variados y, en algunos casos, mecanismos de acción ligeramente distintos, aunque la modulación de la dopamina sigue siendo un factor central.
La Hipótesis Dopaminérgica: Un Modelo Clave
Una de las teorías más influyentes para explicar los síntomas de la esquizofrenia es la hipótesis dopaminérgica. Esta teoría postula que un aumento en la actividad de la dopamina, particularmente en ciertas áreas del cerebro, contribuye a la aparición de los síntomas positivos de la esquizofrenia, como las alucinaciones, los delirios y la paranoia. Esta idea surgió, en parte, de la observación de que sustancias como la metanfetamina o la cocaína, que aumentan la liberación de dopamina, pueden inducir síntomas similares a los de la esquizofrenia.
Por lo tanto, la estrategia principal de los antipsicóticos es bloquear o modular la actividad de los receptores de dopamina en el cerebro. Si bien esta hipótesis ha sido fundamental para guiar el desarrollo de fármacos, es importante recordar que la fisiopatología de la esquizofrenia es compleja y aún no se comprende completamente. Se cree que otras vías neuroquímicas y factores genéticos y ambientales también desempeñan un papel importante.
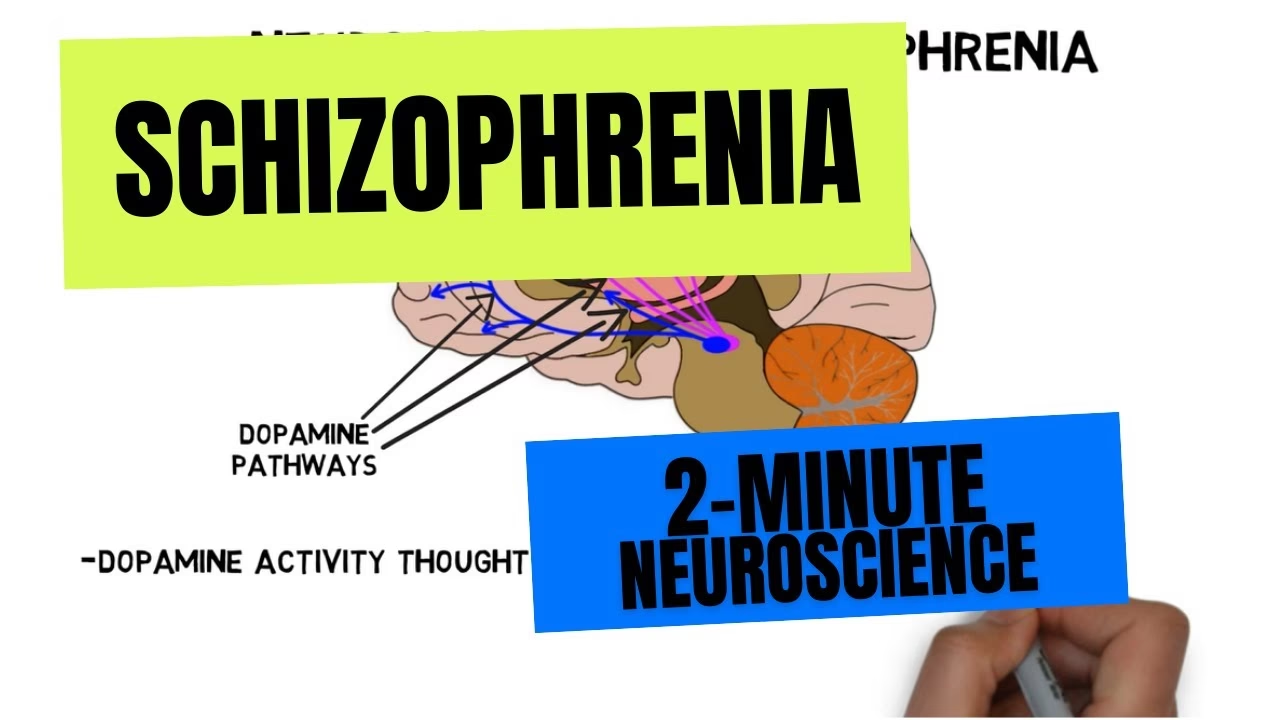
Las Cuatro Vías Dopaminérgicas Clave
Para entender el impacto de los antipsicóticos, es crucial conocer las principales vías neuronales donde la dopamina es el neurotransmisor predominante. Los antipsicóticos pueden afectar estas cuatro vías principales, explicando tanto sus efectos terapéuticos como sus efectos secundarios:
- Vía Mesocortical: Se proyecta desde el área tegmental ventral (ATV) hasta la corteza prefrontal. Se cree que una disminución en la actividad dopaminérgica en esta vía está relacionada con los síntomas negativos de la esquizofrenia (como la abulia, el aplanamiento afectivo, la anhedonia) y los síntomas cognitivos. Los antipsicóticos, al bloquear los receptores de dopamina, pueden exacerbar estos síntomas en algunos pacientes.
- Vía Mesolímbica: Se proyecta desde el ATV hasta el núcleo accumbens y el tubérculo olfatorio. Esta vía es crucial en el sistema de recompensa y motivación del cerebro. La hiperactividad dopaminérgica en esta vía se asocia con los síntomas positivos de la esquizofrenia (alucinaciones, delirios). Los antipsicóticos actúan bloqueando los receptores de dopamina en esta vía, lo que reduce la intensidad de estos síntomas. Es el principal objetivo terapéutico de los antipsicóticos.
- Vía Nigroestriatal: Se proyecta desde la sustancia negra hasta el estriado (núcleo caudado y putamen). Esta vía es fundamental para el control motor. El bloqueo de los receptores de dopamina en esta vía por los antipsicóticos puede conducir a la aparición de síntomas extrapiramidales (EPS), que son trastornos del movimiento similares a los del Parkinson, como temblores, rigidez muscular, bradicinesia (lentitud de movimientos) y distonía (contracciones musculares involuntarias prolongadas). La acatisia (inquietud motora) es otro EPS común.
- Vía Tuberoinfundibular: Se encuentra completamente dentro del hipotálamo, proyectándose desde los núcleos arqueado y periventricular hasta la eminencia media. En condiciones normales, la dopamina liberada en esta vía inhibe tónicamente la liberación de prolactina de la glándula pituitaria. El bloqueo de los receptores de dopamina por los antipsicóticos en esta vía reduce esta inhibición, lo que lleva a un aumento en los niveles de prolactina (hiperprolactinemia). La hiperprolactinemia puede causar efectos secundarios como ginecomastia (aumento del tejido mamario en hombres), galactorrea (producción de leche), irregularidades menstruales, disfunción sexual e infertilidad.
Comprender estas vías es fundamental para predecir y manejar los efectos terapéuticos deseados y los efectos secundarios indeseados de los antipsicóticos.
Mecanismo de Acción: Ocupación y Potencia Receptorial
El efecto terapéutico de los antipsicóticos está estrechamente relacionado con su capacidad para ocupar y bloquear los receptores de dopamina D2. Se estima que se requiere una ocupación de entre el 65% y el 85% de los receptores D2 cerebrales para lograr una reducción significativa de los síntomas psicóticos positivos. Sin embargo, cuando la ocupación supera el 80%, aumenta significativamente el riesgo de desarrollar efectos secundarios relacionados con el bloqueo dopaminérgico en otras vías, como la hiperprolactinemia y los síntomas parkinsonianos.
Más allá del porcentaje de ocupación, la velocidad con la que el antipsicótico se une y se disocia del receptor D2 también influye en el perfil de efectos secundarios. Antipsicóticos típicos como el haloperidol, o algunos atípicos de alta potencia, se unen fuertemente y se disocian lentamente de los receptores D2. Esta unión prolongada está asociada a un mayor riesgo de EPS. Por otro lado, antipsicóticos atípicos como la clozapina y la quetiapina se disocian de los receptores D2 mucho más rápidamente (fenómeno a veces llamado “kiss and run”). Esta disociación rápida permite que la actividad dopaminérgica basal se recupere periódicamente, lo que se traduce en una menor incidencia de EPS.
La potencia de un antipsicótico se refiere a su afinidad por el receptor de dopamina D2 y, en la práctica clínica, a la dosis necesaria para producir un efecto terapéutico. Los antipsicóticos de alta potencia tienen una alta afinidad por el receptor D2, lo que significa que se necesitan dosis bajas para lograr una ocupación receptorial significativa. Esto los hace muy efectivos para bloquear los síntomas positivos, pero también más propensos a causar EPS e hiperprolactinemia debido a su potente bloqueo dopaminérgico general. Los antipsicóticos de baja potencia tienen menor afinidad por el D2, requiriendo dosis más altas. Aunque son menos propensos a causar EPS, a menudo tienen mayor afinidad por otros receptores (histamina, muscarínicos, adrenérgicos alfa-1), lo que lleva a efectos secundarios como sedación, efectos anticolinérgicos (estreñimiento, sequedad bucal) e hipotensión.
La siguiente tabla resume la potencia de algunos antipsicóticos comunes:
| Potencia | Primera Generación (Típicos) | Segunda Generación (Atípicos) |
|---|---|---|
| ALTA | Haloperidol, Flupentixol, Flufenazina, Pimozida | Risperidona, Paliperidona |
| MEDIA | Loxapina, Zuclopentixol, Perfenazina | Olanzapina, Ziprasidona, Aripiprazol |
| BAJA | Clorpromazina, Metotrimeprazina | Quetiapina, Clozapina, Amisulprida |
Es importante notar que los antipsicóticos no son selectivos solo para los receptores D2; también interactúan con otros receptores (serotonina, histamina, muscarínicos, adrenérgicos), lo que contribuye a su perfil de efectos secundarios y, en el caso de algunos atípicos (como el bloqueo 5-HT2A), también a sus efectos terapéuticos, especialmente sobre los síntomas negativos y cognitivos.
Eficacia y Duración del Tratamiento
Los antipsicóticos generalmente tienen un inicio de acción relativamente rápido. Los pacientes a menudo experimentan una mejora en el sueño y la ansiedad en la primera semana de tratamiento, seguida de una reducción gradual de los síntomas psicóticos positivos. Aunque las compañías farmacéuticas a menudo promocionan diferencias significativas entre las generaciones, la mayoría de los estudios no han demostrado diferencias sustanciales en la eficacia general entre los antipsicóticos típicos y atípicos para los síntomas positivos.
La principal excepción es la clozapina. Este antipsicótico atípico es considerado el estándar de oro para el tratamiento de la esquizofrenia resistente al tratamiento, definida como la falta de respuesta a al menos dos ensayos con otros antipsicóticos. La clozapina ha demostrado ser superior a otros antipsicóticos en la reducción de los síntomas positivos y negativos, la disminución del riesgo de suicidio y, notablemente, tiene la tasa más baja de rehospitalización.
La duración del tratamiento con antipsicóticos es un tema de debate, especialmente después de un primer episodio de psicosis (PEP). Para pacientes con esquizofrenia crónica, el consenso general es que el tratamiento a largo plazo es necesario para prevenir recaídas. Las tasas de recaída sin medicación superan el 80% después de varios años.
Sin embargo, para pacientes con PEP, ha surgido cierta evidencia que sugiere que en algunos casos "menos es más". Algunos estudios han explorado la posibilidad de reducción de dosis o incluso discontinuación supervisada después de un período de estabilidad. Si bien algunos estudios iniciales sugirieron que esto podría mejorar los resultados a largo plazo (a pesar de un mayor riesgo inicial de recaída), investigaciones más recientes, como el ensayo RADAR de 2023, han encontrado que la reducción lenta y apoyada de la dosis se asoció con un mayor riesgo de recaída y no mejoró los resultados sociales. Las metaanálisis también sugieren un mayor riesgo de recaída con la discontinuación. La dificultad radica en predecir qué pacientes se beneficiarían de una reducción o discontinuación y cuáles empeorarían sintomáticamente. Dada la gravedad y el impacto psicosocial de una recaída (que a menudo implica hospitalización y recurrencia de la psicosis), la práctica basada en la evidencia para la mayoría de los pacientes con PEP sigue siendo el tratamiento a largo plazo.
Las formulaciones inyectables de acción prolongada (LAIs) son una opción importante, especialmente para mejorar la adherencia al tratamiento. La literatura indica que la clozapina y los antipsicóticos LAIs tienen las tasas más altas de prevención de recaídas en la esquizofrenia en comparación con las formulaciones orales.
Consideraciones Terapéuticas Adicionales
La polifarmacia antipsicótica, es decir, el uso simultáneo de más de un antipsicótico, es una práctica común pero que generalmente debe evitarse. Salvo contadas excepciones (como la combinación de clozapina con aripiprazol en casos muy específicos de resistencia), la evidencia sugiere que la monoterapia con un solo antipsicótico es tan efectiva como la polifarmacia y tiene un perfil de efectos secundarios más manejable. Se recomienda transicionar a la monoterapia siempre que sea posible.
Cuando se requiere cambiar de un antipsicótico a otro, la investigación ha demostrado que no hay diferencias significativas en los resultados clínicos (sintomatología, EPS, efectos adversos) entre una estrategia de cambio rápido (detener el antiguo e iniciar el nuevo inmediatamente) y una estrategia de cruce gradual (mantener ambos por un tiempo mientras se reduce uno y se aumenta el otro). Sin embargo, la elección depende de factores como los efectos secundarios del fármaco antiguo y el riesgo de síndrome de abstinencia.
La discontinuación de los antipsicóticos, a menudo solicitada por los pacientes debido a efectos secundarios intolerables, debe manejarse con extrema precaución. La discontinuación rápida o abrupta es una de las principales causas de recurrencia de síntomas y reingreso hospitalario. El cerebro se adapta a la presencia del fármaco, y una retirada brusca puede provocar un fenómeno de supersensibilidad de los receptores de dopamina, llevando a un empeoramiento de los síntomas o la aparición de otros nuevos y más complejos (psicosis por supersensibilidad a la dopamina inducida por neurolépticos). La retirada abrupta de la clozapina es particularmente riesgosa, asociada con un rebote colinérgico y un rápido inicio de la psicosis. Por lo tanto, cualquier discontinuación debe ser supervisada por un médico y realizarse de forma gradual y lenta.
Monitorización del Tratamiento
Dado que los antipsicóticos, especialmente los atípicos, pueden tener efectos secundarios metabólicos y cardiovasculares significativos, la monitorización médica rutinaria es fundamental para los pacientes en tratamiento a largo plazo. Esto incluye:
- Peso y Índice de Masa Corporal (IMC).
- Presión arterial.
- Glucosa en plasma en ayunas y HbA1c (para detectar diabetes o prediabetes).
- Perfil lipídico (colesterol total, LDL, HDL, triglicéridos).
- Función renal (creatinina).
- Función hepática (LFTs).
- Función tiroidea (TSH).
- Evaluación de EPS.
- Historia de función endocrina (ginecomastia, galactorrea, libido).
- Nivel de prolactina (si hay síntomas sugestivos de hiperprolactinemia).
- Electrocardiograma (ECG) para monitorizar el intervalo QTc (especialmente con fármacos que prolongan el QT o en pacientes con riesgo cardíaco).
- Historial de tabaquismo (el tabaquismo puede afectar el metabolismo de algunos antipsicóticos, como clozapina y olanzapina).
Esta monitorización debe ser más frecuente al inicio del tratamiento y luego, generalmente, de forma anual, ajustándose según las características individuales del paciente y el fármaco utilizado.
Efectos Secundarios y Adversos
Los antipsicóticos no están exentos de riesgos y deben usarse juiciosamente. Sus efectos secundarios se derivan de su interacción con múltiples tipos de receptores además de los D2.
Efectos Secundarios Comunes:
- Síndrome Metabólico: Especialmente común con antipsicóticos atípicos como clozapina y olanzapina. Incluye aumento de peso, dislipidemia (niveles anormales de colesterol y triglicéridos), hiperglucemia (niveles altos de azúcar en sangre) e hipertensión arterial. El aumento de peso es una preocupación mayor.
- Aumento de Peso: Ocurre porque los antipsicóticos pueden aumentar el apetito y alterar el metabolismo de la glucosa y los lípidos. La clozapina y la olanzapina tienen el mayor riesgo, seguidas de risperidona, paliperidona y quetiapina. Antipsicóticos como aripiprazol, lurasidona y ziprasidona tienen menor riesgo.
- Estreñimiento: Un efecto anticolinérgico común, que puede ser grave, especialmente con la clozapina.
- Sedación: Debido al bloqueo de los receptores de histamina H1. Los antipsicóticos de baja potencia y algunos atípicos como clozapina, olanzapina y quetiapina son más sedantes.
- Hiperprolactinemia: Resultado del bloqueo de la vía tuberoinfundibular. Puede causar irregularidades menstruales, galactorrea, disfunción sexual e infertilidad. Más común con antipsicóticos de alta potencia y algunos atípicos como risperidona y paliperidona.
- Disfunción Sexual: Muy común y a menudo muy molesto para los pacientes, contribuyendo a la falta de adherencia. Causado por hiperprolactinemia y bloqueo dopaminérgico general.
- Hipotensión Ortostática: Disminución de la presión arterial al ponerse de pie, común con antipsicóticos con bloqueo alfa-1 adrenérgico o efectos anticolinérgicos, como la quetiapina o la clozapina.
- Taquicardia: Aumento de la frecuencia cardíaca, a menudo asociado a efectos anticolinérgicos o bloqueo alfa-1.
- Prolongación del Intervalo QTc: Aumenta el riesgo de arritmias ventriculares graves. Algunos antipsicóticos tienen un mayor riesgo que otros; la monitorización del ECG puede ser necesaria.
- Sialorrea (Exceso de Salivación): Un efecto secundario peculiar, especialmente asociado a la clozapina.
Eventos Adversos Graves:
- Síntomas Extrapiramidales (EPS): Distonía aguda (contracciones musculares sostenidas), acatisia (inquietud), parkinsonismo inducido por neurolépticos (rigidez, temblor, bradicinesia) y discinesia tardía (movimientos involuntarios anormales, a menudo orofaciales, que pueden ser irreversibles).
- Síndrome Neuroléptico Maligno (SNM): Una reacción rara pero potencialmente mortal caracterizada por fiebre alta, rigidez muscular severa, alteración del estado mental e inestabilidad autonómica. Se cree que se debe a un bloqueo dopaminérgico excesivo.
- Convulsiones: Los antipsicóticos pueden disminuir el umbral convulsivo. El riesgo varía entre los fármacos; la clozapina tiene un riesgo más alto que la mayoría.
Poblaciones Especiales
El uso de antipsicóticos requiere consideraciones especiales en ciertas poblaciones:
- Ancianos: Todos los antipsicóticos se asocian con un mayor riesgo de mortalidad en pacientes ancianos con demencia, a menudo por eventos cerebrovasculares (ictus, AIT). Su uso debe ser cauteloso, a dosis más bajas y con reevaluaciones periódicas de su necesidad.
- Niños y Jóvenes: Aquellos tratados con antipsicóticos de segunda generación requieren una monitorización metabólica estrecha debido al riesgo de aumento de peso y síndrome metabólico.
- Insuficiencia Renal/Hepática: Se requiere ajuste de dosis para muchos antipsicóticos, especialmente los de segunda generación. Algunos deben evitarse en insuficiencia hepática severa.
- Embarazo y Lactancia: La mayoría de los antipsicóticos se clasifican como Categoría C de riesgo en el embarazo (usar solo si el beneficio supera el riesgo). La clozapina y la lurasidona son Categoría B. Se presume o se sabe que la mayoría se excretan en la leche materna, por lo que generalmente no se recomienda la lactancia durante el tratamiento.
Controversias Actuales
Existen debates en curso sobre los efectos a largo plazo de los antipsicóticos. Una controversia importante gira en torno a los cambios en el volumen cerebral observados en estudios de neuroimagen. Inicialmente, algunos estudios sugirieron que los antipsicóticos estaban asociados con una reducción del volumen de materia gris. Si bien ha habido investigación contradictoria sobre si esto se debe a la exposición a los fármacos o al proceso neurodegenerativo subyacente de la psicosis, un ensayo controlado aleatorizado de 2020 sugirió que la olanzapina, específicamente, podía inducir una pérdida de volumen cortical en 36 semanas. Estos hallazgos han sido desafiados y las técnicas de neuroimagen tienen limitaciones, pero plantean preguntas importantes sobre los riesgos y beneficios del uso de antipsicóticos, especialmente en pacientes sin psicosis. Curiosamente, algunos estudios han encontrado que incluso familiares de primer grado no afectados de personas con esquizofrenia tienen un volumen cortical más delgado.
Otro tema de debate es el impacto de los antipsicóticos en la mortalidad. Estudios de cohortes a nivel nacional han encontrado que el uso de antipsicóticos, particularmente la clozapina, se asocia con una menor mortalidad en pacientes con esquizofrenia, probablemente debido a la reducción del riesgo de suicidio y otros resultados adversos de la enfermedad no tratada. Sin embargo, otros estudios poblacionales han mostrado un mayor riesgo de mortalidad por todas las causas en adultos no ancianos con depresión tratados con antipsicóticos atípicos como estrategia de aumento.
Preguntas Frecuentes
¿Por qué es tan difícil perder peso con antipsicóticos?
Los antipsicóticos, especialmente ciertos tipos como la clozapina y la olanzapina, pueden dificultar la pérdida de peso o incluso causar un aumento de peso significativo. Esto se debe a varios mecanismos. Pueden aumentar el apetito y los antojos, particularmente de alimentos ricos en carbohidratos y grasas, al afectar las señales cerebrales y hormonales que regulan el hambre y la saciedad. También pueden ralentizar el metabolismo y alterar la forma en que el cuerpo maneja la glucosa y los lípidos, aumentando el riesgo de síndrome metabólico. El riesgo varía según el fármaco, siendo la clozapina y la olanzapina los de mayor riesgo, mientras que aripiprazol, lurasidona o ziprasidona tienen un riesgo menor. Además de la medicación, factores como la dieta, el ejercicio y la genética individual influyen en el aumento de peso. Es crucial hablar con el médico sobre este riesgo antes de iniciar el tratamiento y durante el mismo, y nunca suspender la medicación sin supervisión profesional.
¿Qué son los síntomas extrapiramidales (EPS)?
Los síntomas extrapiramidales son trastornos del movimiento que pueden ocurrir como efecto secundario de los antipsicóticos, especialmente aquellos que bloquean fuertemente los receptores de dopamina D2 en la vía nigroestriatal. Incluyen distonía aguda (contracciones musculares dolorosas), acatisia (una sensación de inquietud interna y necesidad de moverse constantemente), parkinsonismo (síntomas similares a la enfermedad de Parkinson, como temblor, rigidez y lentitud de movimientos) y discinesia tardía (movimientos involuntarios anormales que a menudo afectan la cara, la lengua y las extremidades, y pueden ser persistentes).
¿Por qué se monitorizan los niveles de prolactina y la función sexual?
Los antipsicóticos pueden bloquear la acción de la dopamina en la vía tuberoinfundibular, que normalmente inhibe la liberación de prolactina. Este bloqueo puede causar hiperprolactinemia (niveles elevados de prolactina en sangre). La hiperprolactinemia puede manifestarse con síntomas como galactorrea (producción de leche), irregularidades menstruales o amenorrea (ausencia de menstruación) en mujeres, ginecomastia (aumento del tejido mamario) en hombres, disminución de la densidad ósea a largo plazo, y de forma muy importante, disfunción sexual tanto en hombres como en mujeres (disminución de la libido, problemas de erección o eyaculación, dificultades para alcanzar el orgasmo). Debido al impacto significativo de estos efectos secundarios en la calidad de vida y la adherencia al tratamiento, es importante monitorizar los niveles de prolactina si el paciente presenta síntomas sugestivos y preguntar activamente sobre la función sexual.
¿Por qué es importante monitorizar el metabolismo (azúcar, lípidos, peso)?
Los antipsicóticos de segunda generación, en particular, están asociados con un riesgo elevado de desarrollar síndrome metabólico, que es un conjunto de condiciones que aumentan el riesgo de enfermedad cardíaca, accidente cerebrovascular y diabetes tipo 2. Estas condiciones incluyen obesidad (especialmente abdominal), presión arterial alta, niveles altos de azúcar en sangre y niveles anormales de colesterol o triglicéridos. La monitorización regular del peso, la presión arterial, la glucosa y los lípidos permite detectar estos problemas de forma temprana y tomar medidas, como ajustes en la medicación, cambios en el estilo de vida o inicio de tratamientos específicos para estas comorbilidades, con el fin de mitigar los riesgos para la salud física a largo plazo de los pacientes.
En resumen, los antipsicóticos son medicamentos complejos que actúan principalmente modulando el sistema de la dopamina a través de diferentes vías cerebrales. Su uso ha transformado el tratamiento de trastornos psiquiátricos graves, pero requiere una comprensión profunda de sus mecanismos, perfiles de efectos secundarios y la necesidad de una monitorización cuidadosa para optimizar los resultados terapéuticos y minimizar los riesgos para el paciente.
Si quieres conocer otros artículos parecidos a Antipsicóticos y Vías Dopaminérgicas puedes visitar la categoría Neurociencia.