Los infartos cerebrales son eventos devastadores que pueden tener múltiples orígenes y afectar distintas áreas del cerebro. Dentro de los accidentes cerebrovasculares isquémicos, existe un subtipo particular conocido como infartos de zona fronteriza o de "cuenca hidrográfica". Estas lesiones tienen características y ubicaciones específicas que las distinguen de otros tipos de infartos, y comprender su naturaleza es fundamental para el diagnóstico y tratamiento adecuados.

Estos infartos representan aproximadamente el 10% de todos los infartos cerebrales y se localizan en áreas estratégicas del tejido cerebral: en la unión, o frontera, entre los territorios de irrigación de dos de las principales arterias cerebrales. Son, por así decirlo, las áreas más alejadas de la fuente principal de flujo sanguíneo de cada territorio arterial, lo que las hace vulnerables bajo ciertas condiciones.
- ¿Qué Son Exactamente las Zonas Fronterizas Cerebrales?
- Tipos de Infartos de Zona Fronteriza
- Patofisiología: ¿Por Qué Ocurren Estos Infartos?
- Hallazgos Recientes sobre las Causas Específicas
- Factores de Riesgo y Diagnóstico
- Implicaciones Clínicas y Tratamiento
- Tabla Comparativa: Tipos de Infarto de Zona Fronteriza (Basado en el Estudio Provisto)
- Preguntas Frecuentes (FAQ)
- Conclusión
¿Qué Son Exactamente las Zonas Fronterizas Cerebrales?
El cerebro recibe sangre a través de una compleja red arterial. Las principales arterias cerebrales (como la arteria cerebral anterior, media y posterior) irrigan territorios específicos. Las zonas fronterizas, también llamadas zonas de "cuenca hidrográfica" (watershed zones), son las regiones del parénquima cerebral ubicadas en los límites más distales de estos territorios arteriales. En estas zonas, la irrigación proviene de las ramas terminales más pequeñas de las arterias adyacentes. Son áreas de doble suplencia, pero al estar en el extremo de cada sistema, son las primeras en sufrir cuando el flujo sanguíneo global disminuye o cuando hay problemas significativos en las arterias principales que las irrigan.
Un Infarto de Zona Fronteriza es una lesión isquémica que ocurre específicamente en estas ubicaciones. La isquemia se produce cuando el suministro de sangre (y por lo tanto, de oxígeno y nutrientes) a una parte del cerebro es insuficiente, lo que puede llevar a daño o muerte del tejido cerebral si no se restablece rápidamente el flujo.
Tipos de Infartos de Zona Fronteriza
Aunque el concepto general es el mismo (lesión en la unión de territorios arteriales), se describen dos tipos principales de infartos de zona fronteriza supratentorial, basados en su localización anatómica dentro del cerebro:
Infartos de Zona Fronteriza Externos (Corticales o Superficiales)
Estos infartos se localizan en la corteza cerebral y la sustancia blanca subyacente, en la frontera entre los territorios de irrigación de la arteria cerebral media (ACM) y, por un lado, la arteria cerebral anterior (ACA), y por otro lado, la arteria cerebral posterior (ACP). Son lesiones que típicamente se ven en la periferia del cerebro, en la interfaz entre estos grandes territorios corticales.
Infartos de Zona Fronteriza Internos (Subcorticales o Profundos)
Estos infartos se encuentran más profundamente dentro del cerebro, en la sustancia blanca, específicamente en la interfaz entre las ramas perforantes profundas de la arteria cerebral media y el sistema arterial superficial (ramas corticales) de la misma ACM u otras arterias principales. A menudo se localizan alrededor de los ganglios basales o en el centro semioval.
Patofisiología: ¿Por Qué Ocurren Estos Infartos?
La causa exacta de los infartos de zona fronteriza ha sido objeto de debate en la comunidad médica durante mucho tiempo. Tradicionalmente, se pensaba que eran principalmente el resultado de la hipoperfusión cerebral. Esta hipoperfusión puede ser global (una disminución general del flujo sanguíneo al cerebro, como en casos de hipotensión severa, shock, o bajo gasto cardíaco) o regional (causada por estenosis u oclusión severa en arterias más proximales, como la arteria carótida interna o la arteria cerebral media). Bajo condiciones de bajo flujo, las áreas en las zonas fronterizas, al ser las más distales a la fuente de suministro, son las primeras en volverse isquémicas.
Sin embargo, estudios más recientes y la observación clínica han sugerido que la embolia, tanto arterio-arterial (émbolos que viajan desde una placa de Aterosclerosis de Grandes Arterias en una arteria proximal) como Cardioembolismo (émbolos que se originan en el corazón), también puede desempeñar un papel importante en la causa de estos infartos, especialmente en los tipos externos.
Hallazgos Recientes sobre las Causas Específicas
Un estudio prospectivo reciente (el estudio de Tabriz mencionado en la información provista) que investigó a 106 pacientes con infartos de zona fronteriza (53 internos y 53 externos) buscó esclarecer las diferencias etiológicas entre los dos tipos. Este estudio utilizó la clasificación TOAST (Trial of Org 10172 in Acute Stroke Treatment) para categorizar las posibles causas del ictus.
Los resultados de este estudio arrojaron luz sobre las causas predominantes:
- La Aterosclerosis de Grandes Arterias (LAA en la clasificación TOAST), definida como la presencia de estenosis (>50%) u oclusión de una arteria principal del cerebro o una rama cortical debido a aterosclerosis, fue la etiología más frecuente en ambos subtipos de infartos de zona fronteriza en este estudio específico.
- Sin embargo, al comparar los dos tipos de infartos de zona fronteriza, la Aterosclerosis de Grandes Arterias fue significativamente más frecuente en los infartos de zona fronteriza internos.
- El Cardioembolismo, que se refiere a émbolos que se originan en el corazón (como en la fibrilación auricular, enfermedades valvulares, insuficiencia cardíaca severa, etc.), fue significativamente más frecuente en los infartos de zona fronteriza externos en este estudio. Se observó que los pacientes con cardioembolismo tenían un diámetro de la aurícula izquierda significativamente mayor, lo que respalda la fibrilación auricular como una fuente común de émbolos.
Curiosamente, en este estudio particular, no se encontró una correlación estadísticamente significativa entre el tipo de infarto de zona fronteriza y los factores hemodinámicos basados en la historia clínica. Los autores sugirieron que esto podría deberse a las limitaciones de su metodología para evaluar la hipoperfusión sistémica de manera objetiva (dependiendo de la historia clínica en lugar de mediciones cuantitativas del flujo sanguíneo cerebral o pruebas de hipotensión controlada).
El estudio también encontró que una proporción considerable de casos (alrededor del 35-36%) quedaron clasificados como de etiología indeterminada, a pesar de un estudio diagnóstico completo. Esto resalta la complejidad en determinar la causa subyacente en muchos pacientes con este tipo de ictus.
Factores de Riesgo y Diagnóstico
Los infartos de zona fronteriza comparten los factores de riesgo tradicionales de otros tipos de ictus isquémico, que incluyen hipertensión, diabetes mellitus, tabaquismo, hiperlipidemia, antecedentes de ataques isquémicos transitorios (AIT), ictus previo, infarto de miocardio, y enfermedades cardíacas como fibrilación auricular o insuficiencia cardíaca. El estudio mencionado no encontró diferencias significativas en el perfil de estos factores de riesgo entre los pacientes con infartos de zona fronteriza internos y externos.
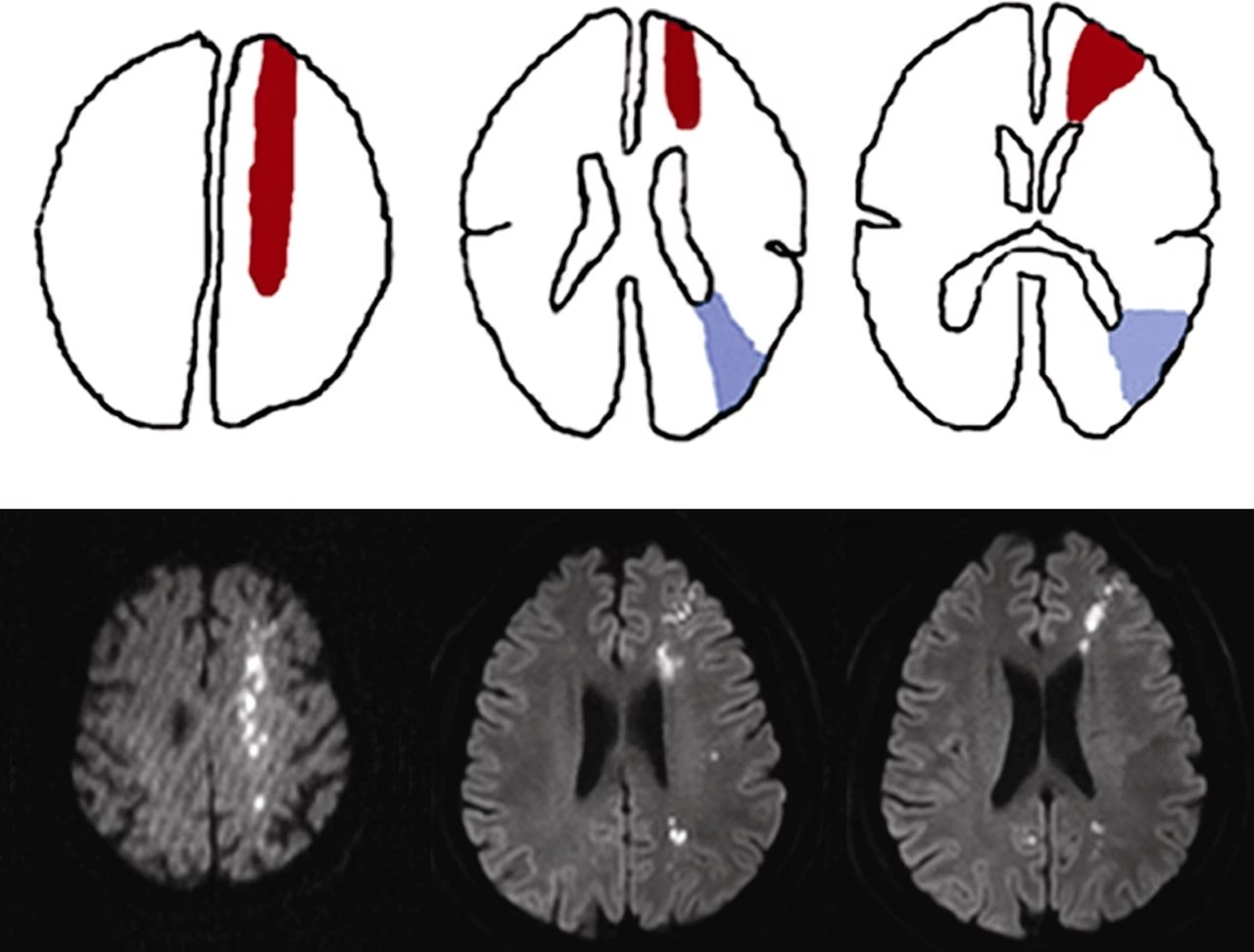
El Diagnóstico de los infartos de zona fronteriza se realiza principalmente mediante neuroimagen, específicamente la resonancia magnética (RM) cerebral. Las secuencias de difusión (DWI) y el mapa de coeficiente de difusión aparente (ADC) son cruciales para identificar las lesiones isquémicas agudas en las ubicaciones típicas de zona fronteriza.
Una vez confirmado el infarto, es esencial realizar un estudio exhaustivo para determinar la causa subyacente. Esto incluye:
- Estudios de imagen vascular para evaluar las arterias extra e intracraneales: Eco-Doppler de vasos cervicales, Angio-RM (MRA), Angio-TAC (CTA) o Angiografía por Sustracción Digital (DSA).
- Evaluación cardíaca para buscar fuentes de embolia: Ecocardiografía transtorácica (TTE) o transesofágica (TEE), y monitorización electrocardiográfica prolongada (incluyendo Holter) para detectar arritmias como la fibrilación auricular.
Estos estudios ayudan a clasificar el ictus según sistemas como el TOAST y a identificar si la causa es aterosclerosis de grandes arterias, cardioembolismo, enfermedad de pequeño vaso (menos común en zonas fronterizas), otra causa específica, o si permanece indeterminada.
Implicaciones Clínicas y Tratamiento
Comprender la etiología de un infarto de zona fronteriza es vital porque el tratamiento y las estrategias de prevención secundaria dependen de la causa identificada. Por ejemplo:
- Si la causa es aterosclerosis de grandes arterias con estenosis significativa, el tratamiento puede incluir antiagregantes plaquetarios, control intensivo de los factores de riesgo vascular, y en algunos casos, procedimientos de revascularización (como endarterectomía carotídea o colocación de stent).
- Si la causa es cardioembolismo (por ejemplo, debido a fibrilación auricular), el tratamiento principal es la anticoagulación para prevenir futuros eventos embólicos.
- Si se sospecha hipoperfusión persistente (aunque más difícil de confirmar objetivamente), las medidas podrían enfocarse en optimizar la presión arterial y el estado hemodinámico del paciente, siempre con precaución para evitar otros riesgos.
La investigación continua sobre las causas de los infartos de zona fronteriza, como la del estudio mencionado, es importante para refinar las estrategias de diagnóstico y tratamiento, especialmente en el grupo de pacientes con etiología indeterminada, donde podrían ser necesarias exploraciones más extensas, como monitorización cardíaca prolongada.
Tabla Comparativa: Tipos de Infarto de Zona Fronteriza (Basado en el Estudio Provisto)
| Característica | Infarto de Zona Fronteriza Interno | Infarto de Zona Fronteriza Externo |
|---|---|---|
| Localización Principal | Sustancia blanca profunda (interfaz entre ramas profundas de ACM y sistema superficial) | Corteza y sustancia blanca subcortical (interfaz entre ACM y ACA/ACP) |
| Etiología Más Frecuente (según estudio) | Aterosclerosis de Grandes Arterias | Cardioembolismo |
| Factores Hemodinámicos (según estudio) | No se encontró correlación significativa | No se encontró correlación significativa |
| Prevalencia de Aterosclerosis (según estudio) | Significativamente más alta que en externos | Menos alta que en internos |
| Prevalencia de Cardioembolismo (según estudio) | Menos alta que en externos | Significativamente más alta que en internos |
Preguntas Frecuentes (FAQ)
¿Qué diferencia a un infarto de zona fronteriza de otros infartos cerebrales?
La principal diferencia es su ubicación. Ocurren en las áreas limítrofes entre los territorios de irrigación de las principales arterias cerebrales, a diferencia de los infartos territoriales que afectan gran parte del área irrigada por una arteria específica.
¿Son comunes los infartos de zona fronteriza?
Sí, constituyen un subtipo significativo de ictus isquémico, representando aproximadamente el 10% de todos los infartos cerebrales.
¿Cuáles son los dos tipos principales de infartos de zona fronteriza?
Son los infartos de zona fronteriza externos (corticales) y los infartos de zona fronteriza internos (profundos), diferenciados por su localización en la corteza/subcorteza o en la sustancia blanca profunda, respectivamente.
¿Cuál es la causa más común de los infartos de zona fronteriza?
Según estudios recientes, la aterosclerosis de grandes arterias es una causa muy frecuente en general. Sin embargo, las causas predominantes pueden variar según el tipo: la aterosclerosis es más común en los infartos internos, mientras que el cardioembolismo es más común en los externos.
¿Los factores de riesgo para estos infartos son diferentes de otros tipos de ictus?
Los factores de riesgo generales (hipertensión, diabetes, tabaquismo, etc.) son similares a los de otros ictus isquémicos. Los estudios no han demostrado diferencias significativas en el perfil de riesgo entre los infartos de zona fronteriza internos y externos.
¿Cómo se diagnostican los infartos de zona fronteriza?
Se diagnostican mediante resonancia magnética cerebral, que muestra las lesiones isquémicas en las ubicaciones típicas. Posteriormente, se realizan estudios vasculares y cardíacos para identificar la causa subyacente.
Conclusión
Los infartos en zonas fronterizas del cerebro son un subtipo importante de ictus isquémico con localizaciones características en los límites de los territorios arteriales cerebrales. Aunque históricamente se asociaron fuertemente con la hipoperfusión, la investigación actual, como el estudio detallado, subraya el papel crucial de la aterosclerosis de grandes arterias y el cardioembolismo como causas subyacentes. Es fundamental distinguir entre los infartos de zona fronteriza internos y externos, ya que sus etiologías predominantes (aterosclerosis y cardioembolismo, respectivamente) pueden diferir, lo que tiene implicaciones directas en la elección del tratamiento y las estrategias de prevención para reducir el riesgo de futuros eventos cerebrovasculares. El estudio diagnóstico completo es esencial para identificar la causa específica en cada paciente y proporcionar la terapia más adecuada.
Si quieres conocer otros artículos parecidos a Infartos en Zonas Fronterizas del Cerebro puedes visitar la categoría Neurología.
