La práctica de la neurología, al igual que cualquier otra especialidad médica, se rige por un conjunto estricto de principios éticos. Estos principios no son meras directrices, sino la base sobre la que se construye la confianza entre el paciente y el médico, especialmente cuando se trata de enfermedades que afectan al órgano más complejo y central de la identidad humana: el cerebro.
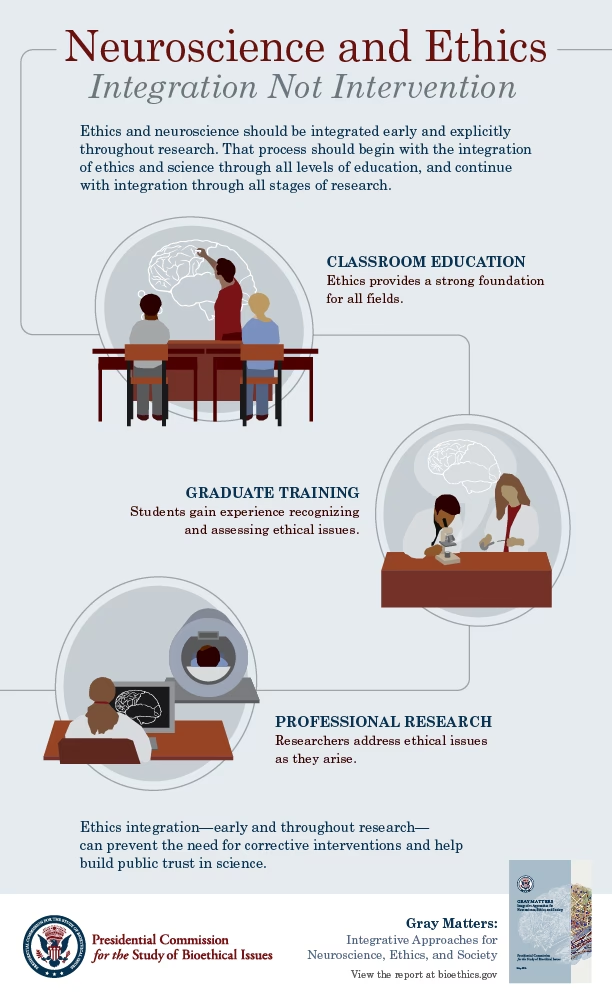
Los neurólogos tratan afecciones que pueden alterar profundamente la cognición, la personalidad y la capacidad de toma de decisiones de un individuo. Esta vulnerabilidad inherente de los pacientes neurológicos eleva aún más la importancia de adherirse a los más altos estándares éticos. Un neurólogo no solo debe poseer un conocimiento científico y clínico excepcional, sino también una profunda sensibilidad moral y un compromiso inquebrantable con el bienestar de sus pacientes.
- Principios Fundamentales de la Ética Neurológica
- Otras Consideraciones Éticas Cruciales
- Ética y Tecnología en Neurología
- Tabla Comparativa: Principios Éticos vs. Desafíos Comunes
- La Importancia de la Integridad Profesional
- Preguntas Frecuentes sobre Ética en Neurología
- ¿Qué hago si no entiendo la información que me da el neurólogo sobre mi condición?
- Si un paciente con demencia no quiere tomar su medicación, ¿se le puede obligar?
- ¿Puede un neurólogo compartir información sobre mi enfermedad con mi familia sin mi permiso?
- ¿Qué pasa si el neurólogo cree que un tratamiento es lo mejor, pero yo no estoy de acuerdo?
- ¿Cómo sé si un neurólogo está actuando éticamente?
Principios Fundamentales de la Ética Neurológica
La ética médica, en general, se basa en cuatro pilares principales: autonomía, beneficencia, no maleficencia y justicia. Estos principios se aplican de manera específica en el contexto de la neurología:
1. Autonomía del Paciente
La autonomía se refiere al derecho del paciente a tomar decisiones informadas sobre su propia atención médica. En neurología, esto puede ser particularmente desafiante. Enfermedades como la demencia, los accidentes cerebrovasculares severos o los estados de coma pueden comprometer gravemente la capacidad de un paciente para comprender información y expresar sus deseos.
El neurólogo tiene la responsabilidad de:
- Proporcionar información clara, completa y comprensible sobre el diagnóstico, pronóstico, opciones de tratamiento (incluyendo riesgos y beneficios) y alternativas.
- Evaluar la capacidad de toma de decisiones del paciente. Si la capacidad está comprometida, se deben seguir los procedimientos legales y éticos para involucrar a representantes legales o familiares designados, siempre buscando el mejor interés del paciente y respetando sus valores y deseos previamente conocidos (si existen, a través de directivas anticipadas, por ejemplo).
- Respetar las decisiones del paciente, incluso si no coinciden con la recomendación médica, siempre que la decisión sea informada y el paciente tenga capacidad.
2. Beneficencia
Este principio obliga al neurólogo a actuar siempre en el mejor interés del paciente. Implica buscar el mayor beneficio posible para el paciente, ya sea curando una enfermedad, aliviando síntomas, mejorando la calidad de vida o proporcionando apoyo paliativo.
En neurología, la beneficencia a menudo implica:
- Realizar diagnósticos precisos y oportunos.
- Ofrecer los tratamientos más efectivos y basados en la evidencia disponibles.
- Considerar el impacto global de una condición neurológica en la vida del paciente y su familia (aspectos físicos, cognitivos, emocionales y sociales).
- Equilibrar los beneficios potenciales de un tratamiento con los riesgos y la carga para el paciente.
3. No Maleficencia ("Primum non nocere")
El famoso principio de "primero, no hacer daño". Los neurólogos deben evitar causar daño al paciente, ya sea por acción u omisión. Esto implica:
- Evitar tratamientos innecesarios o fútiles.
- Minimizar los riesgos asociados a las pruebas diagnósticas y tratamientos.
- Ser consciente de los efectos secundarios de los medicamentos y terapias.
- No abandonar al paciente y asegurar una continuidad en la atención.
Este principio es crucial en decisiones al final de la vida o en situaciones donde el tratamiento puede prolongar la vida pero a costa de un sufrimiento significativo o una calidad de vida inaceptable.
4. Justicia
El principio de justicia en ética médica se refiere a la distribución equitativa de los recursos de atención médica y al trato justo de todos los pacientes, independientemente de su origen social, económico, raza, género, etc.
Para los neurólogos, la justicia implica:
- Asegurar que todos los pacientes tengan acceso a una atención neurológica adecuada, en la medida de lo posible dentro del sistema de salud.
- Evitar la discriminación en la provisión de atención.
- Participar en esfuerzos para abordar las disparidades en la salud neurológica.
Otras Consideraciones Éticas Cruciales
Además de los cuatro principios fundamentales, hay aspectos éticos específicos de la práctica neurológica que merecen atención:
Confidencialidad
La información médica del paciente es estrictamente confidencial. Los neurólogos manejan datos extremadamente sensibles sobre el estado mental y físico de una persona. La divulgación de esta información sin el consentimiento del paciente (salvo en casos excepcionales legalmente justificados, como riesgo para sí mismo o terceros) es una violación ética grave. Mantener la confidencialidad es fundamental para la confianza del paciente.
Consentimiento Informado
Es un proceso continuo, no un simple formulario. Implica una conversación detallada donde el neurólogo explica el procedimiento o tratamiento, sus objetivos, riesgos, beneficios, alternativas y la probabilidad de éxito, asegurándose de que el paciente (o su representante) lo comprenda y acepte libremente. Es especialmente importante en procedimientos invasivos como cirugías cerebrales o lumbares.
Manejo de Conflictos de Interés
Los neurólogos deben evitar situaciones donde sus intereses personales (financieros, de investigación, etc.) puedan influir indebidamente en las decisiones clínicas que afectan a los pacientes. La transparencia sobre cualquier posible conflicto es esencial.
Decisiones al Final de la Vida
La neurología a menudo se enfrenta a situaciones críticas donde las decisiones sobre la prolongación de la vida, el retiro de soporte vital o los cuidados paliativos son necesarias. Estas decisiones son éticamente complejas e involucran la consideración de la voluntad del paciente (si es conocida), el pronóstico, la calidad de vida y el impacto en la familia. La comunicación honesta y compasiva es vital.
Ética en la Investigación Neurológica
Muchos neurólogos participan en investigación para avanzar en la comprensión y el tratamiento de enfermedades neurológicas. La investigación debe realizarse siguiendo estrictos protocolos éticos, incluyendo la aprobación por comités de ética, el consentimiento informado de los participantes (especialmente desafiante con poblaciones vulnerables como niños o personas con deterioro cognitivo) y la protección de su seguridad y bienestar.

Determinación de la Muerte Cerebral
Un área única de la neurología es la determinación de la muerte cerebral, que tiene profundas implicaciones éticas y legales, particularmente en relación con la donación de órganos. Los criterios para la muerte cerebral deben aplicarse con rigor y precisión, y el proceso debe comunicarse con sensibilidad a las familias.
Ética y Tecnología en Neurología
El rápido avance de la tecnología en neurología plantea nuevas cuestiones éticas. Las interfaces cerebro-computadora, la neuroimagen avanzada, la estimulación cerebral profunda y las terapias genéticas para trastornos neurológicos abren posibilidades terapéuticas emocionantes, pero también plantean interrogantes sobre la privacidad de los datos neuronales, la identidad personal, el acceso equitativo a estas tecnologías costosas y el potencial de uso no terapéutico (por ejemplo, mejora cognitiva).
Tabla Comparativa: Principios Éticos vs. Desafíos Comunes
| Principio Ético | Qué Significa | Desafío Común en Neurología | Cómo Abordarlo Éticamente |
|---|---|---|---|
| Autonomía | Derecho del paciente a decidir. | Deterioro cognitivo, afasia (dificultad para comunicarse), estados de conciencia alterada. | Evaluar capacidad, usar representantes, respetar directivas anticipadas, comunicación adaptada. |
| Beneficencia | Actuar en el mejor interés del paciente. | Equilibrar tratamientos agresivos con calidad de vida; decidir cuándo el tratamiento es fútil. | Evaluación individualizada, discusión abierta con paciente/familia, considerar objetivos de atención. |
| No Maleficencia | Evitar el daño. | Riesgos de procedimientos/medicamentos; retiro de soporte vital. | Evaluación cuidadosa riesgo/beneficio, paliación del sufrimiento, comunicación honesta sobre pronóstico. |
| Justicia | Trato equitativo, distribución de recursos. | Acceso desigual a atención especializada, tratamientos costosos. | Abogar por sistemas de salud más justos, no discriminar, buscar opciones accesibles. |
| Confidencialidad | Proteger información del paciente. | Compartir información con familiares sin permiso, acceso no autorizado a registros. | Obtener consentimiento explícito, sistemas de información seguros, educación del personal. |
La Importancia de la Integridad Profesional
Más allá de los principios formales, la integridad personal y profesional del neurólogo es la piedra angular de la práctica ética. Esto incluye la honestidad, la fiabilidad, la compasión y la humildad para reconocer las propias limitaciones y buscar ayuda cuando sea necesario. La educación médica continua en ética también es vital, dado que los desafíos éticos evolucionan con la tecnología y los cambios sociales.
El neurólogo a menudo se encuentra en situaciones de gran tensión emocional y moral, tratando con enfermedades devastadoras y familias angustiadas. Mantener una perspectiva ética sólida ayuda a guiar las decisiones difíciles y a preservar la relación de cuidado con el paciente.
Preguntas Frecuentes sobre Ética en Neurología
¿Qué hago si no entiendo la información que me da el neurólogo sobre mi condición?
Tiene todo el derecho a pedirle al neurólogo que le explique la información de una manera que pueda entender. No dude en hacer preguntas, pedirle que use un lenguaje sencillo o incluso solicitar que un familiar o amigo de confianza esté presente para ayudarle a comprender.
Si un paciente con demencia no quiere tomar su medicación, ¿se le puede obligar?
Forzar la medicación plantea serios problemas éticos relacionados con la autonomía y la no maleficencia. Primero, se debe evaluar la capacidad del paciente para tomar esa decisión. Si la capacidad está comprometida, la decisión recae generalmente en un representante legal, quien debe actuar en el mejor interés del paciente y, si es posible, basándose en los deseos previamente conocidos del paciente. Se deben explorar alternativas menos restrictivas y buscar el consenso familiar y médico siempre que sea posible.
¿Puede un neurólogo compartir información sobre mi enfermedad con mi familia sin mi permiso?
En general, no. La confidencialidad del paciente es un principio ético y legal estricto. La información solo puede compartirse con el consentimiento explícito del paciente, a menos que existan excepciones legales muy específicas (por ejemplo, una orden judicial, riesgo inminente para la seguridad pública). Sin embargo, los neurólogos suelen alentar a los pacientes a permitir la comunicación con familiares cercanos para facilitar la atención y el apoyo, especialmente en enfermedades crónicas.
¿Qué pasa si el neurólogo cree que un tratamiento es lo mejor, pero yo no estoy de acuerdo?
Si usted tiene la capacidad de tomar decisiones informadas, su decisión debe ser respetada, incluso si difiere de la recomendación médica. El neurólogo tiene la obligación ética de informarle completamente y discutir sus preocupaciones, pero no puede obligarle a aceptar un tratamiento. Si surge un desacuerdo significativo, puede solicitar una segunda opinión.
¿Cómo sé si un neurólogo está actuando éticamente?
Una buena práctica ética se manifiesta en la comunicación abierta y honesta, el respeto por su autonomía, la explicación clara de las opciones y riesgos, la protección de su confidencialidad y el enfoque en su bienestar. Si tiene preocupaciones éticas, puede discutirlas directamente con el neurólogo, con el comité de ética del hospital o con el colegio médico pertinente.
En conclusión, la ética es una parte inseparable y fundamental de la práctica neurológica. Los neurólogos asumen una gran responsabilidad al tratar condiciones que afectan el núcleo mismo de la persona. Adherirse a principios como la autonomía, la beneficencia, la no maleficencia, la justicia, la confidencialidad y el consentimiento informado no solo es un requisito profesional, sino un imperativo moral para proteger y servir a los pacientes en uno de los campos más complejos de la medicina.
Si quieres conocer otros artículos parecidos a Ética en la Neurociencia: Rol del Neurólogo puedes visitar la categoría Neurociencia.

