La enfermedad por coronavirus 2019 (COVID-19), causada por el virus SARS-CoV-2, se manifestó inicialmente como una afección respiratoria. Sin embargo, a medida que la pandemia evolucionó y la investigación avanzó, se hizo evidente que el virus también podía tener un impacto significativo en el sistema nervioso central. Lejos de limitarse a síntomas agudos como la pérdida del olfato, estudios recientes han revelado que el COVID-19 puede inducir cambios estructurales y funcionales en el cerebro, con posibles consecuencias a largo plazo para la salud cognitiva.
Esta comprensión emergente subraya la complejidad del virus y sus efectos sistémicos, planteando interrogantes importantes sobre el futuro de la salud cerebral en una población que ha experimentado una exposición masiva al SARS-CoV-2. La investigación se centra ahora en identificar qué partes del cerebro son más vulnerables, los mecanismos subyacentes de daño y si estos cambios podrían sentar las bases para problemas neurológicos o neurodegenerativos en el futuro.
- Alteraciones Estructurales y Funcionales Detectadas
- El Vínculo entre COVID-19 y Biomarcadores de Enfermedades Neurodegenerativas
- Posibles Vías de Entrada y Mecanismos de Daño
- COVID Persistente (Long COVID) y el Sistema Nervioso
- Asociación con Enfermedades Neurodegenerativas Principales
- Hallazgos en Neuroimagen y Electrofisiología
- Enfoques Terapéuticos Potenciales
- Preguntas Frecuentes
Alteraciones Estructurales y Funcionales Detectadas
Investigaciones recientes utilizando técnicas de neuroimagen, como la resonancia magnética (RM), han proporcionado evidencia concreta de cómo el COVID-19 afecta al cerebro. Un estudio longitudinal centrado en adolescentes y adultos jóvenes con COVID-19 leve, comparados con controles sanos, identificó cambios significativos en regiones cerebrales clave. Se observaron reducciones en el volumen cerebral y una menor conectividad funcional en áreas como el hipocampo izquierdo y la amígdala izquierda. Estas regiones son fundamentales para procesos cognitivos como la memoria, el aprendizaje y el procesamiento emocional.
Particularmente, la reducción del volumen en el hipocampo izquierdo se correlacionó con un deterioro en la memoria de trabajo espacial, una función cognitiva esencial para tareas diarias. Es notable que estos cambios parecían estar localizados en áreas específicas y no representaban una alteración generalizada de la conectividad cerebral global. El estudio, realizado en una zona de alto impacto de la pandemia en Italia, tuvo la ventaja de contar con datos de RM y pruebas cognitivas previas a la infección para algunos participantes, lo que permitió atribuir los cambios directamente a la infección por COVID-19.
Otras investigaciones, incluyendo un amplio estudio longitudinal en el Reino Unido con individuos que tenían escáneres cerebrales antes de la pandemia, reforzaron estos hallazgos. Se encontró una reducción del grosor cortical en áreas cerebrales funcionalmente conectadas con la corteza olfatoria primaria. Esto incluye el giro parahipocampal izquierdo, la corteza orbitofrontal bilateral, la corteza cingulada anterior, el polo temporal, la ínsula y el giro supramarginal. Estas áreas están implicadas en el procesamiento sensorial (especialmente el olfato), la cognición, la memoria y la integración emocional.
El Vínculo entre COVID-19 y Biomarcadores de Enfermedades Neurodegenerativas
Además de los cambios estructurales evidentes, el COVID-19 también parece influir en los biomarcadores asociados con enfermedades neurodegenerativas, como la enfermedad de Alzheimer. Un estudio analizó muestras de sangre de participantes del Biobanco del Reino Unido y encontró que las personas que habían tenido COVID-19, incluso casos leves, mostraban alteraciones en proteínas clave relacionadas con la patología del Alzheimer.
Se observó una menor proporción de beta-amiloide 42 a beta-amiloide 40 (Aβ42:Aβ40), un marcador asociado con la acumulación de placa amiloide en el cerebro. Además, se detectaron niveles elevados de tau fosforilada (pTau-181), una proteína relacionada con los ovillos de tau, y de cadena ligera de neurofilamento (NfL), un indicador de daño neuronal. La proteína ácida fibrilar glial (GFAP), un marcador de activación de astrocitos y neuroinflamación, también estaba elevada en los individuos post-COVID.
Estos cambios en los biomarcadores fueron significativos, comparables a los efectos de varios años de envejecimiento o a una parte sustancial del riesgo genético asociado con el alelo APOE-ε4, un factor de riesgo conocido para el Alzheimer. Los efectos fueron más pronunciados en personas mayores y aquellos con factores de riesgo preexistentes como hipertensión u obesidad. Este hallazgo es crucial porque sugiere que el COVID-19 podría no solo causar síntomas neurológicos agudos o subagudos, sino que también podría acelerar o desencadenar procesos patológicos subyacentes que aumentan el riesgo de demencia a largo plazo.
Posibles Vías de Entrada y Mecanismos de Daño
Aunque el SARS-CoV-2 es principalmente un virus respiratorio, la investigación ha explorado diversas vías por las que podría acceder al sistema nervioso central (SNC) y causar daño. Estas incluyen:
- Vía del epitelio olfatorio: La pérdida del olfato (anosmia) es un síntoma común y temprano del COVID-19. El virus puede dañar el epitelio olfatorio y, potencialmente, utilizar los nervios olfatorios como una ruta para invadir el SNC. La inflamación en esta vía podría estar relacionada con procesos observados en la demencia.
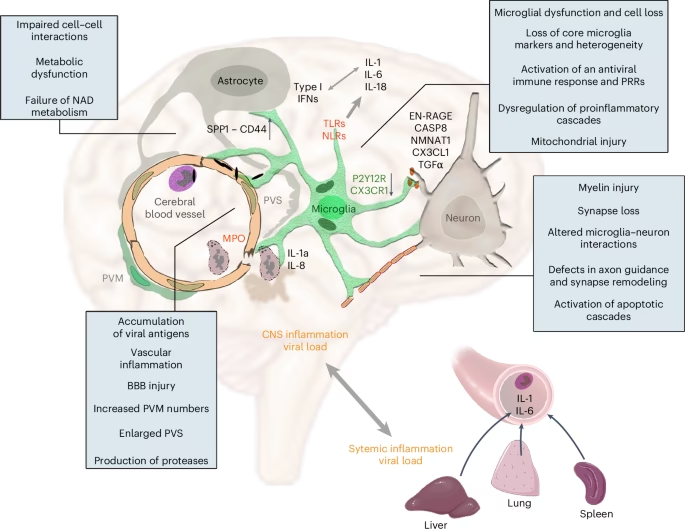
- Vía de la barrera hematoencefálica: El virus podría cruzar la barrera hematoencefálica (BHE) a través de las células endoteliales vasculares, donde se expresa el receptor ACE2 (la puerta de entrada del virus). La interacción del virus con células inmunes en el SNC, como macrófagos y microglia, puede desencadenar una fuerte respuesta inflamatoria. Esta neuroinflamación puede aumentar la permeabilidad de la BHE, permitiendo la entrada de más factores inflamatorios al cerebro y contribuyendo al daño neuronal y al deterioro cognitivo.
- Vía de los ventrículos laterales y el plexo coroideo: Se ha sugerido que el virus podría entrar al SNC a través de las células epiteliales del plexo coroideo, que también expresan ACE2, cruzando la barrera hemato-cefalorraquídea.
- Vía del nervio vago (eje intestino-cerebro): El SARS-CoV-2 se ha detectado en células neuronales del plexo muscular intestinal. El nervio vago, que conecta el intestino con el cerebro, podría servir como una vía para la invasión retrógrada del virus al SNC. Esta vía también está implicada en la progresión de enfermedades como el Parkinson.
- Vía del epitelio corneal: La expresión de ACE2 es relativamente alta en el epitelio corneal, sugiriendo una posible entrada a través de la ruta ocular/conjuntival y desde allí al sistema nervioso visual.
Más allá de la posible invasión viral directa (cuya evidencia en el SNC sigue siendo limitada y objeto de debate), un mecanismo clave propuesto para el daño neurológico a largo plazo es la neuroinflamación persistente y una respuesta inmune disfuncional. La activación de células gliales como los astrocitos y la microglia, incluso en ausencia de virus detectable en las neuronas, puede llevar a atrofia cerebral localizada y déficits cognitivos. La liberación prolongada de citoquinas proinflamatorias, como IL-6 y TNF, parece desempeñar un papel central en las secuelas neurológicas del COVID persistente (long COVID).
COVID Persistente (Long COVID) y el Sistema Nervioso
El COVID persistente, definido como la persistencia de síntomas durante al menos dos meses después de la infección inicial, afecta a un número significativo de personas. Síntomas neurológicos y cognitivo-psicológicos son muy comunes, incluyendo fatiga, debilidad, dolor generalizado, y problemas cognitivos como la 'niebla mental' (brain fog) y dificultades de memoria. Se estima que entre el 30% y el 80% de los pacientes con COVID-19 experimentan secuelas neurológicas o cambios en la salud mental.

La fatiga y las alteraciones cognitivas son particularmente prominentes y debilitantes en el COVID persistente, y son también indicadores significativos en enfermedades neurodegenerativas. Esto ha llevado a investigar si el COVID-19 podría no solo causar síntomas temporales, sino también precipitar o acelerar el inicio de condiciones neurodegenerativas crónicas.
Asociación con Enfermedades Neurodegenerativas Principales
Existe una creciente preocupación sobre si el COVID-19 podría exacerbar condiciones neurodegenerativas preexistentes o incluso desencadenar enfermedades subclínicas. Estudios han comparado el riesgo de desarrollar ciertas condiciones neurológicas después de COVID-19 frente a otras infecciones respiratorias como la gripe. Se ha observado una mayor probabilidad de desarrollar enfermedades como Alzheimer, Parkinson y esclerosis múltiple en los seis meses posteriores a la infección por SARS-CoV-2.
Enfermedad de Alzheimer (EA): Las personas con EA preexistente parecen ser más susceptibles a la infección por SARS-CoV-2 y tienen un mayor riesgo de mortalidad. Esto podría deberse a la combinación de la neuroinflamación preexistente en la EA y la respuesta inflamatoria inducida por el COVID-19, que empeora la condición. Los biomarcadores séricos asociados con la EA, como la tau y la NfL, se correlacionan positivamente con la gravedad de la infección por COVID-19 y pueden indicar peores resultados. La neuroinflamación inducida por el virus parece ser un factor clave que contribuye a las lesiones degenerativas y aumenta la vulnerabilidad a la EA.
Enfermedad de Parkinson (EP): Aunque no hay evidencia directa concluyente de que el SARS-CoV-2 cause o acelere directamente la EP, los pacientes con Parkinson pueden ser más vulnerables a la infección y experimentar un empeoramiento de sus síntomas. Los receptores ACE2 se expresan en áreas cerebrales relevantes para la EP, como el estriado, donde se localizan las neuronas dopaminérgicas. La inflamación y la posible interacción entre las proteínas virales y los mecanismos celulares implicados en la EP (como la actividad de TLR2) son áreas de investigación activa.
Esclerosis Múltiple (EM): La EM es una enfermedad inflamatoria y desmielinizante autoinmune. La neuroinflamación juega un papel en la fase neurodegenerativa de la EM. Algunos estudios sugieren que los individuos con mayor discapacidad neurológica preexistente pueden ser más susceptibles a los efectos a largo plazo del COVID-19, como la fatiga. Sin embargo, los hallazgos sobre si el COVID-19 exacerba la actividad clínica de la EM son inconsistentes y requieren más investigación.
Hallazgos en Neuroimagen y Electrofisiología
Las técnicas de imagen cerebral y electrofisiología son herramientas esenciales para comprender el impacto del COVID-19 en el SNC:
| Técnica | Hallazgos en COVID-19 / Long COVID | Relevancia para Neurodegeneración |
|---|---|---|
| Resonancia Magnética (RM) | Reducción del volumen/grosor cortical en áreas olfatorias, límbicas y asociadas (giro parahipocampal, corteza orbitofrontal, amígdala, hipocampo). Alteraciones microestructurales y de conectividad funcional localizada. | Atrofia regional similar a la observada en fases tempranas de EA o EP (giro parahipocampal, hipocampo). Indicador de daño neuronal o glial. |
| Tomografía por Emisión de Positrones con FDG (FDG-PET) | Hipometabolismo (disminución de la actividad metabólica) en corteza orbitofrontal, lóbulos temporales mediales (hipocampo, amígdala), tálamo, tronco encefálico, cerebelo. Puede correlacionarse con pérdida de olfato, edad, fatiga. | Patrones de hipometabolismo son característicos de la EA y la EP. La disfunción metabólica precede a menudo a los cambios estructurales evidentes. |
| Electroencefalografía (EEG) | Anormalidades como lentificación generalizada y descargas epileptiformes, especialmente en la región frontal. Disminución de la complejidad de la señal en áreas frontales (F3-F7). | Indicador de disfunción sináptica y neuronal, que ocurre en la demencia y otras condiciones neurodegenerativas. Las anormalidades frontales pueden correlacionarse con déficits cognitivos. |
El hipometabolismo detectado por FDG-PET en áreas como la sustancia negra sugiere una posible disfunción dopaminérgica, relevante para el Parkinson. Aunque los cambios a corto plazo observados podrían deberse a una EP subclínica preexistente, estos hallazgos subrayan la importancia del monitoreo.
Enfoques Terapéuticos Potenciales
Dada la complejidad y la falta de una comprensión completa de la patogénesis del COVID persistente y sus vínculos con la neurodegeneración, el tratamiento sigue siendo un desafío. Actualmente, se enfoca principalmente en el manejo sintomático y la rehabilitación multidisciplinaria. Sin embargo, la investigación está explorando varias vías:
- Control de la inflamación: Reducir la respuesta inflamatoria crónica post-infección es clave. Las vacunas y los antivirales en la fase aguda pueden mitigar el riesgo de long COVID al reducir la carga viral y la respuesta inmune inicial.
- Reutilización de medicamentos existentes: Fármacos con propiedades antiinflamatorias, como algunos diuréticos (furosemida), que han mostrado potencial para reducir la neuroinflamación y un menor riesgo de demencia en otros contextos, están siendo investigados. Antagonistas de NMDA como la amantadina y la memantina, utilizados para mejorar síntomas motores en EP o déficits cognitivos, podrían ser útiles al modular la entrada de calcio en las neuronas.
- Terapias dirigidas a mecanismos específicos: Se investigan enfoques para bloquear la entrada viral (dirigidos a ACE2, TMPRSS2), modular la respuesta inmune (vitamina D) o inhibir vías inflamatorias (inhibidores de ERK1/2, como naltrexona).
- Medicina Tradicional China: Algunos compuestos de la medicina tradicional china, como los flavonoides y los componentes del Ginkgo biloba, muestran propiedades antiinflamatorias, antioxidantes y antivirales que podrían ser beneficiosas.
El tratamiento activo de las enfermedades neurodegenerativas subyacentes en pacientes que también han tenido COVID-19 sigue siendo prioritario. Para quienes experimentan COVID persistente, la prevención temprana (vacunación, antivirales) y el monitoreo son cruciales. Se necesita más investigación para desarrollar terapias dirigidas específicamente a las secuelas neurológicas del COVID-19.
Preguntas Frecuentes
- ¿El COVID-19 siempre afecta el cerebro?
- No siempre, pero un porcentaje significativo de personas, incluso con casos leves, experimentan síntomas neurológicos o cambios detectables en estudios de neuroimagen o biomarcadores. No todos desarrollarán problemas a largo plazo.
- ¿Los cambios cerebrales por COVID-19 son permanentes?
- La longevidad y reversibilidad de estos cambios aún se están estudiando. Algunos síntomas de long COVID disminuyen con el tiempo, pero la evidencia de cambios estructurales y en biomarcadores a largo plazo sugiere que en algunos casos el impacto podría ser duradero.
- ¿El COVID-19 causa directamente Alzheimer o Parkinson?
- Actualmente, no hay evidencia concluyente de que el COVID-19 cause directamente estas enfermedades en personas sanas. Sin embargo, la investigación sugiere que podría acelerar su progresión en individuos con susceptibilidad preexistente o desencadenar síntomas en casos subclínicos debido a la neuroinflamación y otros mecanismos.
- ¿Qué puedo hacer para proteger mi cerebro después de tener COVID-19?
- Mantener un estilo de vida saludable (ejercicio, dieta equilibrada, buen descanso), gestionar el estrés y buscar atención médica si experimenta síntomas neurológicos o cognitivos persistentes son pasos importantes. La investigación sobre terapias específicas está en curso.
- ¿La gravedad de la infección influye en el impacto cerebral?
- Sí, algunos estudios sugieren que los casos más graves de COVID-19 y la hospitalización se asocian con un mayor riesgo de secuelas neurológicas y cognitivas a largo plazo. Sin embargo, incluso los casos leves pueden mostrar cambios en biomarcadores y estructuras cerebrales.
En conclusión, el COVID-19 tiene un impacto real y medible en el cerebro, que va más allá de la fase aguda de la infección. Las alteraciones estructurales, funcionales y bioquímicas observadas en diversas regiones cerebrales, junto con la evidencia de neuroinflamación persistente, plantean importantes preocupaciones sobre la salud cerebral a largo plazo. Aunque se necesita más investigación para comprender completamente la relación entre el COVID-19 y las enfermedades neurodegenerativas, los hallazgos actuales subrayan la importancia del seguimiento neurológico en pacientes post-COVID, especialmente en poblaciones vulnerables, y la necesidad urgente de desarrollar estrategias de prevención y tratamiento efectivas.
Si quieres conocer otros artículos parecidos a COVID-19 y el Cerebro: Impacto Duradero puedes visitar la categoría Neurociencia.
