La depresión, más allá de ser una simple tristeza pasajera, es un trastorno complejo y a menudo crónico, asociado con una significativa discapacidad y, lamentablemente, con una mayor mortalidad. Durante mucho tiempo, se ha comprendido que tiene una base profundamente arraigada en la biología de nuestro cerebro, manifestándose a través de anomalías tanto funcionales como estructurales.

Este artículo profundiza en la neuroanatomía de la depresión, explorando las regiones cerebrales implicadas y cómo su funcionamiento alterado contribuye a los síntomas devastadores de este trastorno. La información que presentamos se basa en gran medida en hallazgos derivados de metaanálisis, ensayos clínicos controlados aleatorios y estudios de revisión fundamentales, así como investigaciones en modelos animales, que collectively nos ofrecen una visión de la intrincada relación entre el cerebro y la depresión.
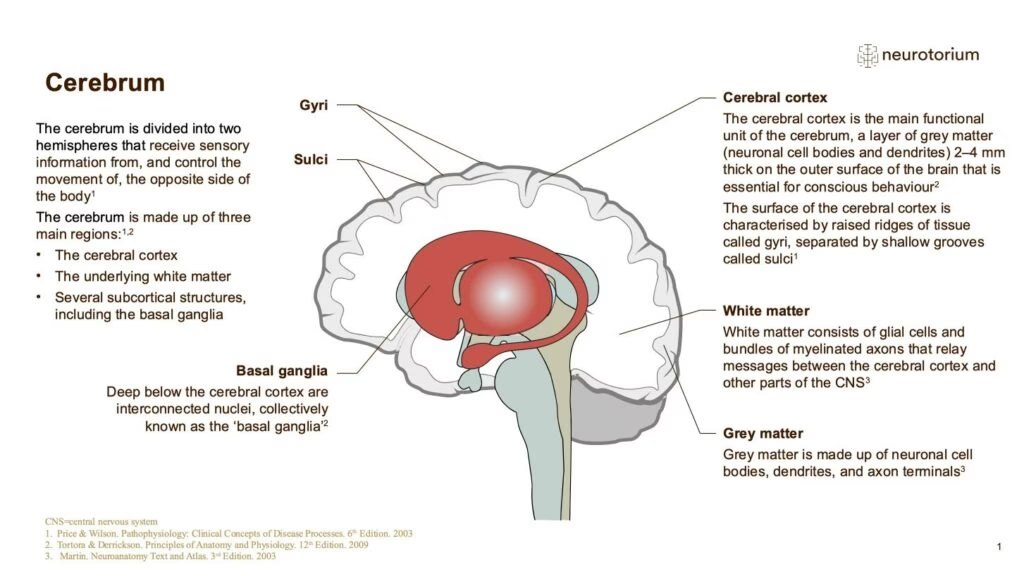
- La Neurobiología Subyacente de la Depresión
- El Eje Hipotálamo-Pituitario-Adrenal (HPA): Un Controlador Clave del Estrés
- Impacto en el Hipocampo y la Corteza Prefrontal
- El Papel de las Neurotrofinas y los Antidepresivos
- Puntos de Controversia y Direcciones Futuras
- Preguntas Frecuentes sobre la Neuroanatomía de la Depresión
- Conclusión
La Neurobiología Subyacente de la Depresión
La comprensión actual de la depresión apunta a una interacción compleja entre la vulnerabilidad genética y los factores de estrés ambiental como elementos cruciales en su etiopatogenia, es decir, en su origen y desarrollo. Estos factores no actúan de forma aislada, sino que se entrelazan, modificando la forma en que nuestro cerebro responde a los desafíos de la vida.
El estrés crónico o severo, particularmente en individuos genéticamente predispuestos, desencadena una cascada de eventos neurobiológicos que alteran el equilibrio de importantes sistemas cerebrales. Esta interacción gen-ambiente es un área de investigación en constante crecimiento, buscando desentrañar los mecanismos moleculares exactos que median esta influencia.
El Eje Hipotálamo-Pituitario-Adrenal (HPA): Un Controlador Clave del Estrés
Uno de los sistemas más estudiados en la neurobiología de la depresión es el eje Hipotálamo-Pituitario-Adrenal (HPA). Este eje es el principal sistema de respuesta al estrés del cuerpo y juega un papel fundamental en la regulación de numerosas funciones fisiológicas, incluyendo el estado de ánimo y la cognición. En muchos pacientes con depresión, se observa una desregulación significativa del eje HPA.
Normalmente, el HPA funciona como un sistema de retroalimentación negativa. Cuando percibimos una amenaza o estrés, el hipotálamo libera la hormona liberadora de corticotropina (CRH), que estimula la pituitaria para liberar hormona adrenocorticotrópica (ACTH). La ACTH, a su vez, estimula las glándulas suprarrenales para liberar cortisol, la principal hormona del estrés. El cortisol viaja por el torrente sanguíneo y, entre otras cosas, interactúa con receptores en el hipocampo y la corteza prefrontal. Estas regiones cerebrales, al detectar altos niveles de cortisol, envían señales de retroalimentación negativa al hipotálamo y la pituitaria para detener la liberación de CRH y ACTH, apagando así la respuesta al estrés.
Sin embargo, en la depresión, este delicado equilibrio a menudo se rompe. La desregulación del eje HPA puede manifestarse como una hiperactividad crónica, llevando a niveles elevados y sostenidos de cortisol. Esta exposición prolongada a altos niveles de cortisol tiene efectos neurotóxicos, particularmente en regiones cerebrales vulnerables.
Impacto en el Hipocampo y la Corteza Prefrontal
La desregulación del eje HPA y la exposición crónica a glucocorticoides (como el cortisol) están asociadas con cambios notables en la estructura y función de dos áreas cerebrales críticas para el estado de ánimo, la memoria y la función ejecutiva: el hipocampo y la corteza prefrontal (CPF).
- Hipocampo: Esta estructura, vital para la memoria y la regulación emocional, tiende a mostrar volúmenes reducidos en pacientes con depresión. Se cree que la exposición crónica al cortisol daña las neuronas y reduce la neurogénesis (la creación de nuevas neuronas) en el hipocampo. Un hipocampo más pequeño y menos funcional puede contribuir a los problemas de memoria, concentración y la dificultad para regular las emociones que experimentan las personas deprimidas.
- Corteza Prefrontal (CPF): La CPF, especialmente las regiones dorsolateral y ventromedial, desempeña un papel crucial en la toma de decisiones, la planificación, la regulación emocional y el comportamiento social. En la depresión, a menudo se observa una actividad reducida en ciertas áreas de la CPF. Esta disminución de la actividad puede explicar la apatía, la anhedonia (incapacidad para experimentar placer), la dificultad para concentrarse y la alteración del pensamiento que son síntomas característicos de la depresión. Además, la CPF está intrínsecamente conectada con las estructuras límbicas, como la amígdala (aunque la amígdala no se mencionó explícitamente en la fuente, es parte integral del circuito emocional y la conexión con la CPF es clave). La comunicación disfuncional entre la CPF y estas estructuras límbicas contribuye a la disregulación emocional observada en la depresión.
La desregulación del HPA, junto con las alteraciones en el hipocampo y la CPF, interrumpe la homeostasis dentro del neurocircuito de la depresión. Este neurocircuito involucra una red compleja de regiones cerebrales que trabajan juntas para procesar las emociones, el estrés y la recompensa. Cuando esta red funciona mal, los síntomas depresivos emergen.
El Papel de las Neurotrofinas y los Antidepresivos
Aquí es donde entra en juego el mecanismo de acción de muchos fármacos antidepresivos. Una de las teorías predominantes sugiere que la depresión está asociada con una disminución de los factores neurotróficos, como el Factor Neurotrófico Derivado del Cerebro (BDNF). El BDNF es esencial para la supervivencia, el crecimiento y la función de las neuronas, así como para la neuroplasticidad, la capacidad del cerebro para cambiar y adaptarse.
Se ha observado que el estrés crónico puede reducir los niveles de BDNF en el hipocampo y la corteza prefrontal. Los fármacos antidepresivos, particularmente los inhibidores selectivos de la recaptación de serotonina (ISRS), aunque actúan inicialmente sobre los neurotransmisores, se cree que a largo plazo aumentan los niveles de BDNF y otros factores neurotróficos. Este aumento de neurotrofinas ayuda a restaurar el crecimiento y la actividad neuronal, promoviendo la neurogénesis en el hipocampo y mejorando la conectividad sináptica en la CPF y otras áreas del circuito de la depresión.
Al modular la actividad neuronal y promover la neuroplasticidad, los antidepresivos pueden ayudar a restaurar las interacciones funcionales entre las estructuras anatómicas dentro del neurocircuito de la depresión, aliviando así los síntomas.
Puntos de Controversia y Direcciones Futuras
A pesar de los avances, existen áreas significativas de controversia y preguntas sin respuesta en la investigación de la neuroanatomía de la depresión.
| Aspecto | Área de Acuerdo | Área de Controversia |
|---|---|---|
| Etiología | Vulnerabilidad genética y estrés son factores clave. | Mecanismos moleculares exactos de interacción gen-ambiente. |
| Cambios Cerebrales (Estructura/Función) | Reducción volumen hipocampal, menor actividad CPF, desregulación HPA. | ¿Son estos cambios puramente alteraciones en la neuroplasticidad? ¿Son completamente reversibles? ¿Preceden a la depresión o son una consecuencia? ¿Se acumulan a largo plazo? |
| Tratamiento | Antidepresivos aumentan neurotrofinas, restauran actividad neuronal. | Identificar áreas exactas y conexiones a las que dirigir tratamientos más específicos. |
| Eje HPA | Desregulación HPA presente en muchos pacientes. | El papel exacto de la desregulación HPA y los estresores identificables (pasados o recientes), ya que no siempre están presentes en todos los casos de depresión. |
Una de las principales controversias es si los cambios estructurales observados en el cerebro de pacientes deprimidos, como la reducción del volumen hipocampal, son puramente anomalías en la neuroplasticidad o si representan algo más. Además, no está completamente confirmado si estos cambios son completamente reversibles con el tratamiento, si preexisten al inicio de la depresión (actuando como factor de riesgo) o si tienden a empeorar con episodios recurrentes o la duración de la enfermedad.
Las áreas de investigación en crecimiento son prometedoras. La investigación de los mecanismos moleculares que median la interacción entre los genes y el ambiente es un campo fértil que podría identificar nuevas dianas terapéuticas. Una mayor elucidación de las conexiones neuroanatómicas y fisiológicas entre las estructuras límbicas (como la amígdala) y la corteza prefrontal puede ayudar a identificar áreas clave a las que dirigir intervenciones, como la estimulación cerebral profunda o las terapias conductuales dirigidas.
Finalmente, el papel exacto de la desregulación del eje HPA y la presencia o ausencia de estresores identificables (recientes o remotos) en la historia del paciente requiere un estudio más profundo, ya que no todos los individuos deprimidos muestran una desregulación clara del HPA o reportan un evento estresante significativo antes del inicio de los síntomas.
Preguntas Frecuentes sobre la Neuroanatomía de la Depresión
¿Es la depresión solo un 'desequilibrio químico'?
La idea de un simple desequilibrio químico (como solo bajos niveles de serotonina) es una simplificación excesiva. La neurobiología de la depresión implica alteraciones complejas en múltiples sistemas de neurotransmisores, circuitos neuronales, plasticidad sináptica, factores neurotróficos y sistemas hormonales como el eje HPA. Es un trastorno de red cerebral.
¿Pueden los cambios cerebrales causados por la depresión ser reversibles?
La investigación sugiere que el tratamiento, especialmente con antidepresivos y terapia, puede promover la neuroplasticidad y potencialmente revertir algunos de los cambios funcionales y estructurales observados, como el aumento del volumen hipocampal. Sin embargo, la extensión y la permanencia de esta reversión es un área de investigación continua y debate.
¿Por qué el estrés afecta tanto al cerebro en la depresión?
El estrés crónico o severo activa el eje HPA, liberando hormonas como el cortisol. La exposición prolongada a altos niveles de cortisol puede dañar las neuronas, reducir la creación de nuevas neuronas (neurogénesis) y alterar la conectividad en regiones cerebrales vulnerables como el hipocampo y la corteza prefrontal, que son críticas para la regulación del estado de ánimo y la respuesta al estrés.
¿Qué son las neurotrofinas y cómo se relacionan con la depresión?
Las neurotrofinas son proteínas que apoyan la supervivencia, el crecimiento y la función de las neuronas. El BDNF es una neurotrofina clave. En la depresión, a menudo se observan bajos niveles de BDNF. Se cree que aumentar los niveles de BDNF, por ejemplo, mediante antidepresivos, promueve la salud neuronal y la plasticidad, ayudando a mejorar los síntomas.
¿La depresión daña permanentemente el cerebro?
Si bien la depresión severa o crónica puede estar asociada con cambios estructurales y funcionales, el cerebro tiene una capacidad notable para la neuroplasticidad. El tratamiento puede ayudar a restaurar la función y, en algunos casos, la estructura. Sin embargo, la pregunta de si los cambios son completamente reversibles o si dejan una mayor vulnerabilidad es un área activa de investigación.
Conclusión
La neuroanatomía de la depresión revela un panorama complejo de disfunción cerebral que va más allá de un simple desequilibrio químico. Involucra la interacción entre la genética, el estrés y alteraciones en circuitos neuronales clave, el eje HPA, y la plasticidad del cerebro. Comprender estas bases biológicas es fundamental no solo para desestigmatizar la enfermedad, sino también para desarrollar tratamientos más efectivos y dirigidos que puedan restaurar la función normal del cerebro y aliviar el sufrimiento de quienes viven con depresión. Aunque persisten controversias, el campo de la investigación neurobiológica de la depresión sigue avanzando, ofreciendo esperanza para una mejor comprensión y mejores terapias en el futuro.
Si quieres conocer otros artículos parecidos a Depresión: Su Huella en el Cerebro puedes visitar la categoría Neurociencia.
