La capacidad de percibir el mundo que nos rodea a través de la vista es el resultado de un sistema extraordinariamente complejo y finamente sintonizado. Los estímulos visuales de nuestro entorno son procesados por una intrincada red de neuronas interconectadas que se inicia en la retina del ojo y se extiende hasta el centro de procesamiento visual en nuestro cerebro anterior, la corteza visual. Toda la información viaja a través de impulsos nerviosos desencadenados por reacciones químicas fotosensibles que ocurren en la retina. Varias vías separadas y paralelas codifican su procesamiento en múltiples sitios del sistema nervioso. Las interrupciones en estas vías y sus manifestaciones clínicas ofrecen diagnósticos cruciales para enfermedades subyacentes.
https://www.youtube.com/watch?v=0gcJCfcAhR29_xXO
El sistema visual está compuesto por dos vías primarias paralelas: las vías óptica y del reflejo pupilar.
- La Vía Óptica
- La Vía del Reflejo Pupilar a la Luz
- El Sistema Visual Simpático
- Mirada Conjugada
- Embriología
- Suministro de Sangre y Drenaje
- Nervios y Músculos
- Variantes Fisiológicas y Consideraciones Quirúrgicas
- Importancia Clínica: Defectos del Campo Visual y Enfermedades
- Preguntas Frecuentes (FAQ)
- Otros Aspectos
La Vía Óptica
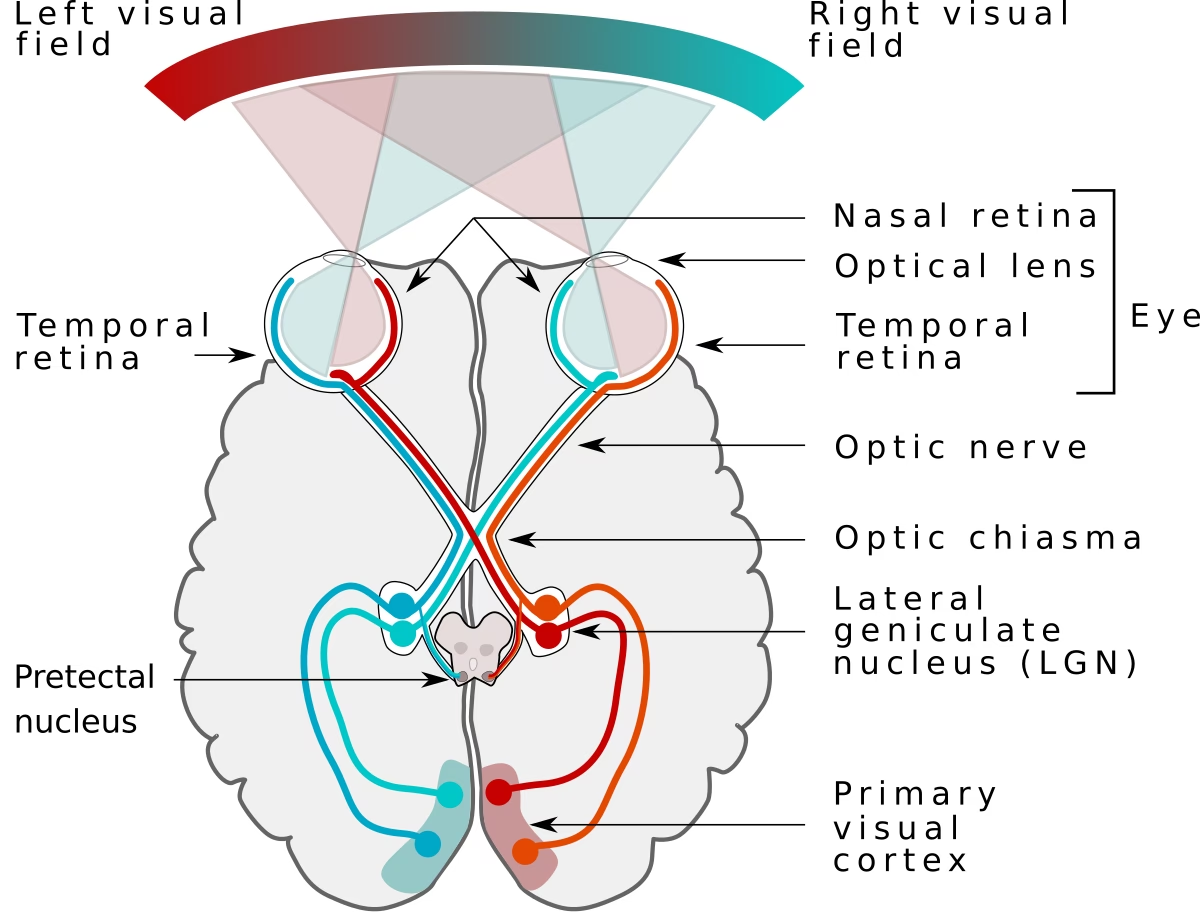
La vía óptica comienza en la retina, una estructura compleja de 10 capas, cada una con una función distinta. Las capas de fotorreceptores consisten en bastones y conos, que generan potenciales de acción a través de ciclos fotosensibles con la ayuda de la rodopsina. La capa de células ganglionares y la capa de fibras nerviosas sirven como base del nervio óptico; la primera contiene los cuerpos celulares y la segunda contiene los axones a medida que se extienden por la retina. Consta de dos tipos de fibras, a saber, fibras temporales y nasales, que controlan las partes nasal y temporal del campo visual, respectivamente. Estas fibras se unen en el disco óptico y se redirigen posteriormente fuera del ojo para formar la parte orbitaria del nervio óptico. La duramadre rodea el nervio, una continuación del cerebro, permitiendo el libre movimiento del LCR entre el ojo y la bóveda intracraneal.
Los axones salen de la órbita a través del agujero orbitario, simultáneamente con la arteria oftálmica y las fibras simpáticas. Luego ingresa al canal óptico, un túnel rodeado de hueso para proteger el nervio. Sale a la fosa craneal media para formar la parte intracraneal del nervio óptico. Esto continúa hasta que los dos nervios ópticos se unen para formar el quiasma óptico directamente detrás y encima del tallo hipofisario. Aquí, más de la mitad de las fibras nasales del ojo izquierdo se decusan para unirse a las fibras temporales del ojo derecho y formar el tracto óptico derecho y viceversa. Esta particularidad ayuda a los profesionales de la salud ocular en la evaluación del sitio de la lesión a lo largo de la vía visual, que produce defectos del campo visual bien descritos, también conocidos como hemianopsias, posteriores o en el quiasma.
Más allá del quiasma, la vía continúa como dos tractos distintos, cada uno transportando las fibras temporales del otro ojo. El tracto óptico luego pasa posteriormente, donde la mayoría de los axones hacen sinapsis en las capas del cuerpo geniculado lateral (CGL) del mesencéfalo, que es una extensión posterolateral del tálamo. Una minoría pasa al colículo superior y a los núcleos de Edinger-Westphal; estas fibras permiten la inervación parasimpática de la pupila, es decir, la constricción pupilar.
La mayoría de las fibras pasan posteriormente para convertirse en los tractos geniculocalcarinos, que tienen bucles parietales y temporales en forma de radiación óptica dorsal y bucle de Meyer, y terminan en el giro del cuneus y el giro lingual de la corteza visual primaria, respectivamente (área de Broadmann número 17).
La Vía del Reflejo Pupilar a la Luz
El sistema parasimpático constriñe la pupila para protegerse cuando la intensidad de la luz aumenta a un nivel incómodo, disminuyendo la cantidad de luz que entra en el ojo.
El nervio óptico dirige el brazo aferente de la vía refleja. La luz estimula las células ganglionares retinianas. Los impulsos viajan a través del nervio óptico (NC II), que se proyecta bilateralmente al núcleo pretectal del mesencéfalo y luego al núcleo de Edinger-Westphal.
El brazo eferente es dirigido por el nervio oculomotor (NC III). El núcleo de Edinger-Westphal (parasimpático preganglionar) transmite al ganglio ciliar (simpático postganglionar) a través del nervio oculomotor (NC III), que luego dirige el músculo esfínter de la pupila, completando el arco reflejo miótico de la pupila. Un punto interesante es que el núcleo pretectal inerva el núcleo de Edinger-Westphal bilateralmente; al iluminar un ojo, se produce la constricción pupilar ipsilateral y contralateral, conocida como el reflejo consensual a la luz.
El Sistema Visual Simpático
El sistema simpático gobierna la respuesta de lucha o huida. En el caso de la visión, la midriasis (dilatación pupilar) y la elevación de los párpados son las dos respuestas principales. Se origina en el hipotálamo, enviando fibras a la médula espinal cervical para hacer sinapsis a través del tronco encefálico en la médula espinal torácica superior. Las neuronas de segundo orden salen de la médula espinal, entran en los ganglios torácicos y ascienden hasta llegar al ganglio cervical superior, donde vuelven a hacer sinapsis. Las neuronas de tercer orden forman una red alrededor de la arteria carótida interna, forman los nervios ciliares largos al entrar en el cráneo y finalmente entran en el ojo para inervar el músculo dilatador de la pupila y el músculo de Müller, que ayuda al elevador del párpado superior a elevar el párpado.
Mirada Conjugada
La mirada conjugada es tan importante para el sistema visual como la capacidad de ver. La abducción del ojo (movimiento hacia afuera) la realiza el músculo recto lateral, inervado por el nervio abducens (NC VI). La aducción del ojo (movimiento hacia adentro) la realiza el músculo recto medial, inervado por el nervio oculomotor (NC III). Por lo tanto, para la mirada horizontal hacia la derecha, tanto el nervio abducens derecho como el músculo recto lateral derecho deben estar funcionando para abducir el ojo derecho, y el nervio oculomotor izquierdo y el músculo recto medial izquierdo deben estar permeables para aducir el ojo izquierdo, y viceversa.
Esta acción se controla en las áreas del campo ocular frontal de los lóbulos frontales. Los axones de esta región se proyectan hacia abajo hasta el núcleo abducens del tronco encefálico, donde hacen sinapsis y se decusan para formar el fascículo longitudinal medial (FLM), que luego hace sinapsis con el núcleo oculomotor.
Embriología
En la semana 3 de gestación, la aparición de los surcos ópticos del prosencéfalo en desarrollo marca el primer signo del desarrollo ocular. Los surcos ópticos se evaginan a medida que los pliegues neurales se fusionan, formando la vesícula óptica. Posteriormente, la vesícula óptica se invagina y forma la copa óptica alrededor de las 4 semanas de gestación; esta se convierte en la retina. Las capas interna y externa se deben al proceso de invaginación. Forman las capas pigmentada y neural, respectivamente. Los axones de la capa neural proliferan luego en el tallo óptico, haciendo que el lumen se oblitere; esto forma el nervio óptico. Se ha demostrado que una multitud de factores, como los proteoglicanos de sulfato de condroitina (CSPGs), la señalización de netrina y las proteínas slit, desempeñan un papel en la guía de los axones ópticos hacia sus núcleos objetivo dentro del cerebro.
Suministro de Sangre y Drenaje
Las ramas de la arteria carótida interna suministran la mayor parte del sistema visual. La retina y la parte extracraneal del nervio óptico reciben sangre de la arteria oftálmica. La parte intracraneal y el quiasma óptico reciben suministro de las arterias cerebral anterior, hipofisaria superior y comunicante anterior. Las arterias comunicante posterior y coroidea anterior perfunden el tracto óptico. Las arterias coroidea anterior y posterior suministran el núcleo geniculado lateral. Tanto las arterias cerebrales media como posterior perfunden la radiación óptica. La arteria cerebral posterior suministra principalmente la corteza visual primaria (área de Brodmann 17), con áreas de cuenca hidrográfica que procesan información periférica.
El nervio óptico es una de las vías seguidas por el sistema glinfático para drenar una parte del líquido cefalorraquídeo. Las venas oftálmicas drenan la parte posterior, superior e inferior de la órbita. Su congestión y, por lo tanto, su drenaje inadecuado producen dolores de cabeza retro-oculares y ojos pesados y pulsátiles. Pasan a través de la fisura orbitaria superior y esfenoidal y continúan hacia el seno cavernoso.
Nervios y Músculos
Los nervios craneales III (oculomotor), IV (troclear) y VI (abducens) controlan la salida motora del globo ocular. Estos nervios inervan los músculos extraoculares e inician el movimiento ocular. Las fibras aferentes a la córnea son por la rama oftálmica del nervio trigémino (NC V) e inician el reflejo corneal. Las fibras eferentes son por la rama cigomática del nervio facial (NC VII) que ayuda en la salida motora del reflejo.
Todos los músculos extraoculares reciben inervación del nervio oculomotor, excepto el recto lateral, inervado por el nervio abducens, y el oblicuo superior, inervado por el nervio troclear. El nervio oculomotor también inerva el elevador del párpado superior. El recto lateral ayuda en la abducción del globo ocular. El recto medial es responsable de la aducción del globo ocular. El oblicuo superior y el recto superior ayudan principalmente en la intorsión del globo ocular. El oblicuo inferior y el recto inferior causan la extorsión del globo ocular. El elevador del párpado superior eleva los párpados.
Los músculos intrínsecos del ojo están presentes en el iris: un grupo radial llamado dilatador de la pupila y un grupo circular llamado esfínter de la pupila. Controlan la dilatación y constricción de la pupila, respectivamente. El esfínter de la pupila recibe inervación del nervio ciliar corto y ayuda en la constricción pupilar. La inervación del dilatador de la pupila la realizan las fibras simpáticas del ganglio cervical superior, que ayuda a dilatar la pupila.
Variantes Fisiológicas y Consideraciones Quirúrgicas
Los individuos varían sustancialmente en los tamaños relativos de los componentes del sistema visual central. En la población ciega, varios determinantes podrían influir en la anatomía visual post-quiasma. Estos incluyen diferencias en el método de lectura Braille, la afectación de las células ganglionares retinianas y, lo más importante, la sensibilidad a la luz y los campos visuales. En el camino del nervio óptico, puede haber variantes anatómicas. Por ejemplo, puede haber un canal óptico accesorio del ala menor del esfenoides.
El nervio óptico se lesiona comúnmente durante la etmoidectomía posterior y la disección del esfenoides. La lesión de la corteza visual ocurre durante la resección de tumores y hematomas en la materia cerebral. El posicionamiento de la cabeza del paciente es importante para prevenir la pérdida visual perioperatoria (POVL).
Importancia Clínica: Defectos del Campo Visual y Enfermedades
La alteración de cualquiera de las vías visuales puede resultar en una variedad de defectos del campo visual, que son herramientas diagnósticas cruciales para localizar la lesión.
Tipos de Defectos del Campo Visual
- Pérdida visual monocular ipsilateral: Esto se debe a una lesión en el nervio óptico, causando una pérdida completa del campo visual en el ojo ipsilateral.
- Hemianopsia bitemporal: Esto puede deberse a una lesión del quiasma óptico o a la compresión del quiasma óptico, como se observa en los adenomas hipofisarios y craneofaringiomas que perturban las porciones mediales de cada nervio óptico a medida que se cruzan aquí. Con un ojo cerrado, el otro ojo pierde visión en el campo visual temporal.
- Anopsia unilateral: Esto se debe a una lesión en el tracto óptico del lado de la anopsia.
- Hemianopsia homónima: Esto se debe a una lesión en las radiaciones ópticas o en la corteza visual del lado contralateral de la anopsia.
- Hemianopsia homónima con preservación macular: Esto se debe a un accidente cerebrovascular de la arteria cerebral posterior (ACP). La ACP irriga la corteza occipital, donde ocurre el procesamiento visual del lado contralateral. Un accidente cerebrovascular de la ACP, por lo tanto, conduce a hemianopsia homónima contralateral. La razón por la que la mácula se preserva es que la mácula tiene un suministro de sangre dual de la arteria cerebral media (ACM) y la arteria cerebral posterior.
- Cuadrantanopsia superior: Esto puede deberse a una lesión en el lóbulo temporal o a un accidente cerebrovascular de la arteria cerebral media (ACM) en el lado contralateral de la anopsia.
- Cuadrantanopsia inferior: Esto puede deberse a una lesión en el lóbulo parietal o a un accidente cerebrovascular de la ACM en el lado contralateral de la anopsia.
- Escotoma central: Este defecto de la visión central ocurre en lesiones de la mácula, como degeneración macular, edema macular quístico y enfermedad macular inflamatoria.
Amaurosis Fugax
La pérdida visual monocular ipsilateral puede ser permanente o transitoria. En este último caso, hablamos de "amaurosis fugax" o "ceguera monocular transitoria". La amaurosis fugax generalmente se debe a la interrupción del flujo sanguíneo (isquemia) a nivel de las vías ópticas, por ejemplo, causada por embolia retiniana o por estenosis severa de la arteria carótida homolateral (generalmente cerca de la bifurcación de la arteria carótida común) u otras causas de isquemia en la corteza visual o el nervio óptico.
Las posibles causas incluyen:
- Embolia retiniana
- AIT (ataque isquémico transitorio)
- Accidente cerebrovascular
- Lesión cerebral traumática (por ejemplo, caídas, colisiones de vehículos motorizados, etc.)
- Disección de la arteria carótida interna
- Arteritis de células gigantes
- Cardiopatía embolígena
- Coagulopatías
- Migraña retiniana
- Estenosis de la arteria carótida
- Procesos inflamatorios
- Atrofia óptica
- Aterosclerosis
- Isquemia cerebral
- Trombocitemia esencial
- Cambios degenerativos en las vías ópticas
- Tumores de las vías ópticas o cerebrales
En algunos casos, la amaurosis fugax es idiopática: no es posible destacar la causa de esta manifestación, particularmente en sujetos jóvenes. En tales casos, a menudo se piensa en un espasmo de la arteria central de la retina como factor etiológico.
Hemianopsia
La hemianopsia o hemianopsia es una discapacidad visual caracterizada por la incapacidad de percibir la mitad del campo visual. El trastorno puede afectar a un ojo o a ambos; podemos hablar de hemianopsia lateral o vertical y hemianopsia superior o inferior (hemianopsia altitudinal u horizontal). El trastorno puede afectar a un ojo o a ambos. Hay hemianopsia lateral o vertical y hemianopsia superior o inferior (hemianopsia altitudinal u horizontal).
Otras definiciones incluyen:
- Heterónima bitemporal: (pérdida del campo visual temporal de cada ojo debido a una lesión mediana del quiasma óptico).
- Hemianopsia heterónima binasal: (la mitad izquierda del campo visual del ojo derecho y la mitad derecha del campo visual del ojo izquierdo se ven afectadas negativamente debido a lesiones bilaterales que afectan ambos bordes del quiasma óptico, lo cual es raro).
- Hemianopsia homónima: (pérdida del campo visual derecho/izquierdo debido a una lesión en el tracto óptico izquierdo/derecho, las radiaciones ópticas o la corteza visual contralateral).
- Cuadrantanopsia: (la pérdida de un solo cuadrante del campo visual).
Escotoma
El escotoma puede ser relativo o absoluto; en el primer caso, la alteración está relacionada con una disminución de la sensibilidad de la retina (uno ya no es capaz de percibir algunos o todos los colores, excepto el blanco), mientras que en el segundo caso, esta sensibilidad, en algunas áreas, está completamente ausente (la imagen ya no se percibe o, en cualquier caso, se percibe mínimamente).
El trastorno puede afectar a uno o ambos ojos. El término deriva del griego ("skotos", oscuridad, oscuro). El escotoma también puede ser negativo o positivo; en el primer caso, es un área de no visión dentro del campo visual (el sujeto percibe una mancha oscura en los objetos fijos). En el segundo caso, hay la percepción de una mancha brillante intermitente de color variable. Un escotoma generalmente se refiere a una alteración patológica de la visión, pero debe especificarse que también existe un escotoma fisiológico, el llamado punto ciego o área ciega de Mariotte; es un punto del ojo donde la visión está ausente, la llamada papila óptica, un área donde los fotorreceptores están ausentes. El examen del campo visual (campimetría), el escotoma se representa gráficamente como un área negra ubicada central o periféricamente.
El escotoma es uno de los síntomas de diversas enfermedades que afectan la funcionalidad del ojo, y las estructuras oculares involucradas pueden ser diferentes; las principales causas incluyen:
- Patologías maculares
- Desprendimiento de retina
- Catarata
- Glaucoma
- Alteraciones del nervio óptico
- Hemorragias retinianas
En algunos casos, los escotomas son secundarios a tumores cerebrales, isquemia o intoxicaciones; es una de las principales manifestaciones de la migraña con aura. En muchos casos, es el síntoma que precede al ataque. En casos raros, el trastorno tiene un origen iatrogénico. Es causado por la toma de algunos medicamentos (por ejemplo, estreptomicina).
Existen otras clasificaciones de escotoma:
- Escotoma centelleante: (una mancha oscura rodeada de pequeñas rayas de colores con brillo intermitente).
- Escotoma central: (una mancha de color oscuro en el centro de la visión y puede ser una maculopatía senil, un proceso infeccioso o inflamatorio).
- Escotoma centrocecal: (afecta tanto el punto de fijación central como el punto ciego; normalmente el área involucrada es pequeña pero luego tiende a crecer).
- Escotoma periférico.
- Escotoma paracentral.
- Escotoma anular.
- Escotoma de Bjerrum: (el área ciega tiene una forma arqueada).
Otras Condiciones Relevantes
- Adenomas hipofisarios: Los adenomas hipofisarios son crecimientos benignos de la glándula hipófisis. La glándula hipófisis se encuentra en la silla turca, directamente inferior al quiasma óptico. Los adenomas hipofisarios pueden ser funcionales (produciendo hormonas) o no funcionales (no produciendo hormonas). Algunos ejemplos de adenomas hipofisarios funcionales pueden conducir a hiperprolactinemia, acromegalia o enfermedad de Cushing. Los adenomas hipofisarios no funcionales a menudo producen un efecto de masa. Pueden comprimir el quiasma óptico, lo que lleva a hemianopsia bitemporal y dolor de cabeza.
- Glaucoma: El glaucoma es una enfermedad caracterizada por la degeneración del nervio óptico. El hallazgo clásico es atrofia del disco óptico con excavación ("cupping"), lo que significa que la porción externa del nervio óptico se está adelgazando. La causa más común de glaucoma es un aumento de la presión intraocular (PIO); sin embargo, una PIO alta no es necesaria para diagnosticarlo.
- Vigabatrina: La vigabatrina es un fármaco antiepiléptico utilizado para tratar convulsiones parciales complejas refractarias en adultos que han fracasado. Se ha demostrado que la vigabatrina causa pérdida permanente del campo visual periférico. Aunque el mecanismo de cómo sucede esto no se comprende completamente, lo más probable es que implique la toxicidad tanto de los fotorreceptores retinianos como de las células ganglionares.
Tabla Comparativa de Defectos del Campo Visual Comunes
| Defecto Visual | Descripción | Ubicación Típica de la Lesión |
|---|---|---|
| Pérdida Monocular | Pérdida total de la visión en un ojo. | Nervio Óptico (antes del quiasma) |
| Hemianopsia Bitemporal | Pérdida de la visión en los campos temporales de ambos ojos (visión central conservada). | Quiasma Óptico (compresión medial) |
| Hemianopsia Homónima | Pérdida de la visión en la misma mitad (derecha o izquierda) del campo visual de ambos ojos. | Tracto Óptico, Radiaciones Ópticas, Corteza Visual (contralateral al defecto) |
| Cuadrantanopsia Superior | Pérdida de la visión en el cuadrante superior (temporal o nasal) del campo visual de ambos ojos. | Lóbulo Temporal (radiaciones ópticas inferiores - bucle de Meyer), ACM (contralateral) |
| Cuadrantanopsia Inferior | Pérdida de la visión en el cuadrante inferior (temporal o nasal) del campo visual de ambos ojos. | Lóbulo Parietal (radiaciones ópticas superiores - radiación dorsal), ACM (contralateral) |
| Escotoma Central | Área de pérdida o disminución de la visión en el centro del campo visual. | Mácula, Nervio Óptico |
Preguntas Frecuentes (FAQ)
- ¿Qué es el quiasma óptico y por qué es importante?
- El quiasma óptico es el punto donde se cruzan las fibras nasales (internas) de los nervios ópticos de ambos ojos. Este cruce permite que la información del campo visual derecho de ambos ojos vaya al hemisferio izquierdo del cerebro y la información del campo visual izquierdo vaya al hemisferio derecho. Es crucial para la percepción integrada del campo visual.
- ¿Qué diferencia hay entre hemianopsia y escotoma?
- La hemianopsia es la pérdida de la mitad completa del campo visual (derecha, izquierda, superior o inferior). Un escotoma es un área de visión reducida o ausente dentro de un campo visual normal, que puede ser central o periférico, y a menudo más pequeño que la mitad del campo.
- ¿Por qué la luz brillante hace que las pupilas se contraigan?
- Es un reflejo protector llamado reflejo pupilar a la luz, controlado por el sistema nervioso parasimpático. Cuando hay mucha luz, las fibras nerviosas de la retina envían señales a través del nervio óptico hasta el mesencéfalo. Desde allí, otras fibras nerviosas (a través del nervio oculomotor) ordenan al músculo esfínter de la pupila que se contraiga, reduciendo el tamaño de la pupila y la cantidad de luz que entra en el ojo.
- ¿Qué es el punto ciego?
- El punto ciego, o escotoma fisiológico, es un área normal en el campo visual donde no hay visión. Corresponde a la papila óptica, el lugar en la retina donde el nervio óptico sale del ojo. En esta área no hay fotorreceptores (bastones ni conos), por lo que no se puede detectar la luz.
- ¿Cómo coordina el cerebro el movimiento de ambos ojos?
- La coordinación de los movimientos oculares para que ambos ojos miren en la misma dirección (mirada conjugada) es controlada por áreas en el lóbulo frontal (campos oculares frontales) y centros en el tronco encefálico, incluyendo los núcleos de los nervios craneales III (oculomotor), IV (troclear) y VI (abducens), y el fascículo longitudinal medial (FLM) que los conecta.
Otros Aspectos
Una cápsula de tejido conectivo se fusiona con la vaina óptica posteriormente y luego se encuentra con el septo intermuscular anteriormente, formando una envoltura. Esta estructura se conoce como la cápsula de Tenon. Ayuda a que el globo ocular permanezca posicionado en la órbita.
En resumen, la neurobiología del sistema visual es un campo vasto que abarca desde la transducción de la luz en impulsos nerviosos en la retina hasta el procesamiento e interpretación de la información visual en la corteza cerebral. Su estudio no solo revela la sofisticación de nuestra percepción, sino que también proporciona información vital para el diagnóstico y tratamiento de una amplia gama de afecciones neurológicas y oftalmológicas.
Si quieres conocer otros artículos parecidos a Neurobiología del Sistema Visual puedes visitar la categoría Neurociencia.