El Trastorno por Déficit de Atención e Hiperactividad (TDAH) es una condición compleja que afecta a millones de personas en todo el mundo, manifestándose de diversas formas a lo largo de la vida. No discrimina por género, etnia, raza o edad, impactando múltiples aspectos de la vida de un individuo. Si bien su manifestación conductual es lo más visible, la ciencia moderna ha profundizado en sus raíces, revelando una base biológica y neurológica significativa. Comprender qué ocurre dentro del cerebro de una persona con TDAH es fundamental para abordar esta condición de manera efectiva y desterrar mitos.
https://www.youtube.com/watch?v=0gcJCdgAo7VqN5tD
¿Qué Sucede en el Cerebro con TDAH?
Una de las características clave del TDAH desde una perspectiva biológica es un desarrollo cerebral que, en ciertas áreas, puede ser más lento o seguir un patrón diferente al de un cerebro neurotípico. Las vías neuronales no se conectan o maduran al mismo ritmo, lo que dificulta la atención y la concentración. Esto se asocia, en gran medida, a niveles bajos de ciertos neurotransmisores, las sustancias químicas que permiten la comunicación entre las neuronas.
Dos neurotransmisores particularmente relevantes en el contexto del TDAH son la noradrenalina y la dopamina. La dopamina desempeña un papel fundamental en la regulación del estado de ánimo y está asociada con la motivación, la memoria y el aprendizaje. Niveles bajos de dopamina pueden explicar las dificultades en la motivación para tareas que no son de interés inmediato o los problemas con la memoria de trabajo. Por su parte, la noradrenalina es crucial para la concentración, aumentando la capacidad de atención y el enfoque. También está conectada con la regulación del estado de ánimo. La deficiencia en estos dos neurotransmisores explica muchos de los síntomas expresivos observados en personas con TDAH, como la inatención, la impulsividad y la hiperactividad.
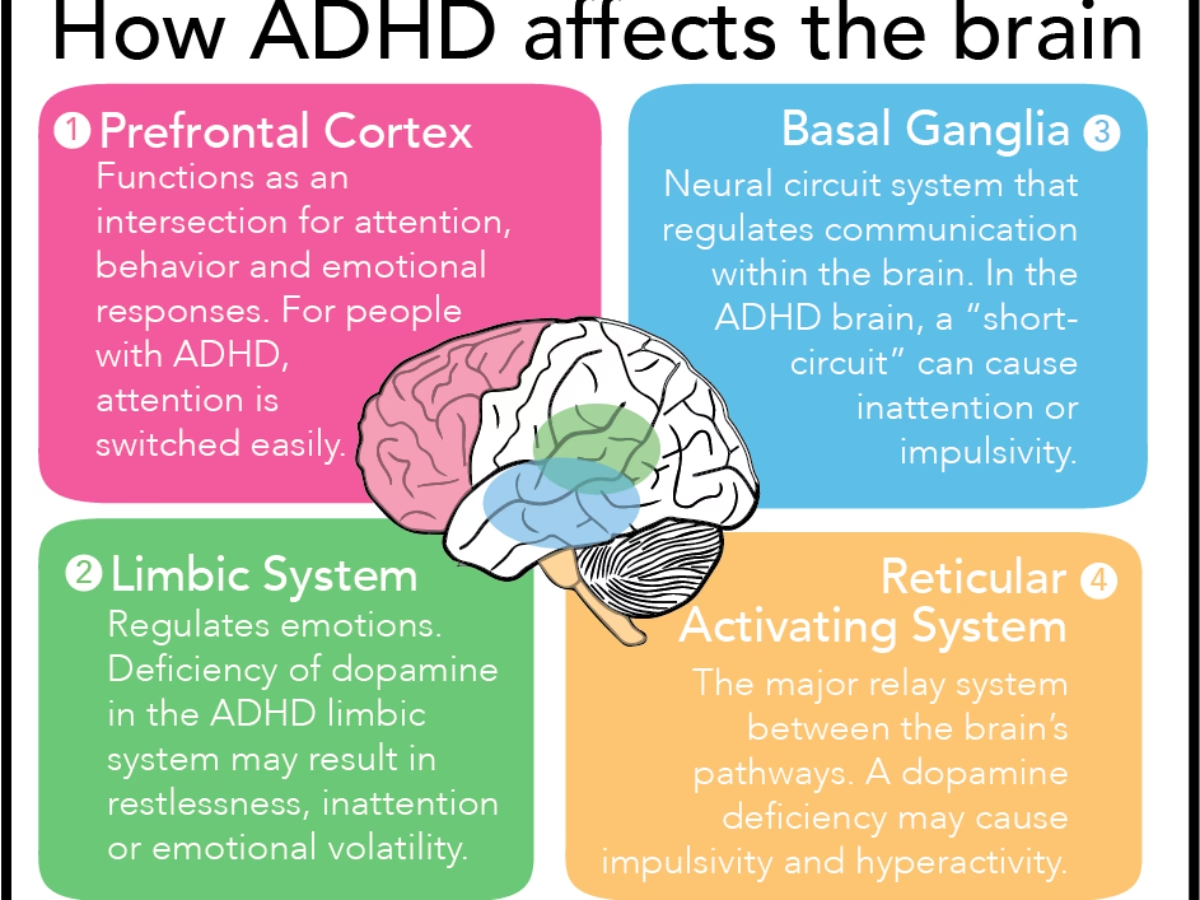
Además de los desequilibrios químicos, se ha observado que varias partes del cerebro muestran un flujo sanguíneo disminuido y una función deteriorada en individuos con TDAH. Estas áreas incluyen la corteza frontal, el sistema límbico, los ganglios basales y el sistema de activación reticular. La interacción y el funcionamiento de estas regiones son vitales para las funciones ejecutivas, que abarcan tareas como la organización, la planificación, la memoria de trabajo y la regulación de la conducta.
Áreas Clave del Cerebro Afectadas
La disfunción en áreas cerebrales específicas contribuye directamente a los síntomas del TDAH:
- Corteza Frontal: Especialmente la corteza prefrontal, es responsable de funciones de juicio, toma de decisiones, planificación y la capacidad de categorizar lo que es y no es importante en relación con una tarea. La disfunción aquí resulta en falta de alerta, disminución del lapso de atención, menor eficiencia de la memoria de trabajo (o memoria a corto plazo), dificultad para iniciar y mantener actividades, y la incapacidad para distinguir y evitar actividades innecesarias o distractivas.
- Ganglios Basales: Esta área está involucrada en la regulación del comportamiento impulsivo, ayudando a prevenir respuestas automáticas no deseadas a los estímulos. Cuando los ganglios basales no funcionan correctamente, la impulsividad aumenta, lo que a menudo explica por qué a las personas con TDAH les cuesta concentrarse en una sola cosa a la vez o actúan sin pensar.
- Sistema Límbico: Aunque el texto no profundiza, esta área está relacionada con la emoción y la motivación, funciones a menudo desreguladas en el TDAH.
- Sistema de Activación Reticular: Implicado en el estado de alerta y la atención.
La disminución en la neurotransmisión entre la corteza prefrontal y los ganglios basales tiene efectos directos, como la disminución del lapso de atención, problemas de memoria a corto plazo y dificultad para categorizar la importancia de las cosas. Esto se debe a que la corteza prefrontal necesita la información adecuada para ejercer juicio y mantenerse enfocada, mientras que la desregulación de los ganglios basales impulsa a la distracción.
Diferencias Físicas en el Cerebro
Los escáneres cerebrales de individuos con TDAH han revelado diferencias físicas notables en comparación con cerebros neurotípicos:
- Menores niveles de materia gris: La materia gris está relacionada con el procesamiento de información a través de la difusión de redes dentro del cerebro. Una menor cantidad puede indicar diferencias en cómo se procesa la información.
- Anormalidades en la estructura de la materia blanca: La materia blanca conecta las cuatro lóbulos del cerebro, permitiendo que funcionen de manera armoniosa. Las anormalidades en su estructura pueden afectar la eficiencia con la que diferentes partes del cerebro se comunican entre sí.
Estas diferencias estructurales y funcionales refuerzan la comprensión del TDAH como un trastorno con una clara base neurobiológica, que afecta la arquitectura y el funcionamiento del cerebro.
El Componente Genético del TDAH
Una de las estadísticas más llamativas sobre el TDAH es su fuerte componente hereditario. Sorprendentemente, se estima que alrededor del 75% de los casos de TDAH tienen un origen genético. Esto significa que la predisposición a desarrollar el trastorno se hereda en gran medida, lo que subraya aún más su naturaleza biológica y no simplemente el resultado de factores ambientales o de crianza, aunque estos últimos pueden influir en la manifestación y severidad de los síntomas.
Diagnóstico desde una Perspectiva Biológica
El diagnóstico adecuado del TDAH implica la evaluación por profesionales médicos capacitados, como médicos de familia, psiquiatras (infantiles y de adultos), pediatras de desarrollo, pediatras generales y neurólogos. Una evaluación exhaustiva incluye una revisión detallada del historial de salud mental familiar (dado el factor hereditario), un chequeo de salud física para descartar otras posibles causas de los síntomas, e incluso pruebas de visión y audición. Si bien los criterios de diagnóstico se basan en la observación de síntomas conductuales, la evaluación por parte de profesionales médicos con conocimiento de la base biológica es crucial para un diagnóstico preciso y para descartar otras condiciones.
Es importante destacar un hecho interesante mencionado en la investigación: gran parte de la información disponible sobre el diagnóstico se basa en estudios realizados predominantemente en hombres. El TDAH puede presentarse de maneras marcadamente diferentes en mujeres, lo que a menudo lleva a que muchas mujeres no sean diagnosticadas hasta etapas posteriores de su vida, mientras que sus contrapartes masculinas tienden a recibir diagnósticos más tempranos.
Manejo Biológico: La Medicación
Desde la perspectiva biológica, el manejo del TDAH a menudo incluye medicación. Existen dos tipos principales de medicamentos prescritos comúnmente: estimulantes y no estimulantes. Medicamentos basados en anfetaminas, metilfenidato y dexmetilfenidato son algunos de los más utilizados. Estos tratamientos buscan regular los desequilibrios neuroquímicos, principalmente afectando los niveles de dopamina y noradrenalina, para ayudar a mejorar la atención, reducir la impulsividad y la hiperactividad, y, en general, regular muchos de los efectos funcionales del TDAH.

Es fundamental entender que la respuesta a la medicación varía de persona a persona. Lo que funciona mejor para un individuo puede no ser lo ideal para otro. El tratamiento farmacológico, supervisado por un profesional médico, es una herramienta clave en el manejo de los síntomas, abordando directamente la base biológica del trastorno.
Mito Desmentido
Existe un mito persistente de que "los individuos diagnosticados con TDAH en la infancia eventualmente lo superarán". ¡Esto es falso! El TDAH no es una enfermedad que se cura en el sentido tradicional; es una condición neurológica que implica un viaje de manejo a lo largo de toda la vida. Aunque algunos síntomas pueden presentarse de manera diferente en la adultez, la base neurobiológica persiste. Por ello, buscar atención médica para un diagnóstico y manejo adecuados es vital, independientemente de la edad.
Preguntas Frecuentes sobre la Base Biológica del TDAH
¿Es el TDAH hereditario?
Sí, la investigación sugiere que aproximadamente el 75% de los casos de TDAH tienen un componente hereditario significativo, lo que indica una fuerte influencia genética.
¿Qué neurotransmisores están implicados en el TDAH?
Principalmente la dopamina y la noradrenalina. Se cree que los niveles bajos o la regulación ineficaz de estos neurotransmisores contribuyen a los síntomas clave del TDAH.
¿Qué partes del cerebro se ven afectadas por el TDAH?
Áreas como la corteza frontal (especialmente la prefrontal), los ganglios basales, el sistema límbico y el sistema de activación reticular muestran diferencias funcionales y, a veces, estructurales en personas con TDAH.
¿Puede la medicación curar el TDAH?
No, la medicación no cura el TDAH. Ayuda a manejar y regular los síntomas al abordar los desequilibrios neuroquímicos, pero no elimina la condición subyacente. El TDAH es una condición crónica que requiere manejo a largo plazo.
¿El TDAH solo afecta a los niños?
No. Aunque a menudo se diagnostica en la infancia, el TDAH es una condición de por vida. Puede presentarse de manera diferente en adultos, y las mujeres a menudo reciben diagnósticos más tardíos debido a variaciones en la presentación de los síntomas.
Conclusión
La perspectiva biológica del TDAH ofrece una visión crucial de su naturaleza. Entender que se trata de una condición con bases sólidas en la neuroquímica, la estructura y el funcionamiento del cerebro, y con una fuerte carga genética, es fundamental para desestigmatizar el trastorno y enfocar los esfuerzos en el diagnóstico temprano y las estrategias de manejo efectivas. La investigación continúa profundizando en estos aspectos, abriendo camino a una comprensión cada vez mayor y a mejores intervenciones para quienes viven con TDAH.
Si quieres conocer otros artículos parecidos a El TDAH: Una Perspectiva Neurobiológica puedes visitar la categoría Neurociencia.