Todos, en algún momento, nos perdemos en nuestros pensamientos, cayendo en un ensueño que nos aleja momentáneamente de la realidad. Sin embargo, para algunas personas, esta tendencia a 'desconectarse' o soñar despierto puede ser una ocurrencia mucho más común, llegando a causar dificultades significativas en el trabajo o la escuela. Si bien el ensueño se considera a menudo una forma de inatención y, por lo tanto, se asocia comúnmente con el Trastorno por Déficit de Atención e Hiperactividad (TDAH), el ensueño excesivo también puede ser un signo de una condición diferente llamada ensueño inadaptado. Curiosamente, el ensueño inadaptado también es bastante común entre estudiantes con TDAH.
No es raro que el TDAH y el ensueño inadaptado se confundan, con muchas personas creyendo que uno es un síntoma del otro. Sin embargo, este no es el caso. En este artículo, analizaremos el TDAH y el Ensueño Inadaptado más de cerca, examinando los síntomas comunes de ambos y explicando por qué son dos condiciones distintas con tipos de tratamiento separados. También exploraremos cómo la Neuroimagen nos ayuda a comprender las diferencias en el cerebro de las personas con TDAH y la posible, aunque compleja, relación entre el TDAH y otras condiciones como la esquizofrenia.
- ¿Qué es el TDAH?
- ¿Qué es el Ensueño Inadaptado?
- ¿Es el Ensueño Inadaptado un síntoma del TDAH?
- Manejo del Ensueño en el TDAH
- Manejo del Ensueño Inadaptado
- El TDAH y la Imagen Cerebral
- Sesgo de Género en el Diagnóstico del TDAH
- El Papel de la Neuroimagen en la Comprensión del TDAH
- Investigación en Neuroimagen y Desarrollos Futuros
- Uso de Imagen Cerebral para Rastrear la Eficacia del Tratamiento del TDAH
- Un Enfoque Robusto para el Tratamiento del TDAH
- Preguntas Frecuentes
- El TDAH y los Pensamientos Delirantes
¿Qué es el TDAH?
Volviendo a lo básico, primero veamos qué es precisamente el TDAH. El TDAH, también conocido como Trastorno por Déficit de Atención e Hiperactividad, es una condición del neurodesarrollo que puede alterar la forma en que una persona se comporta y procesa la información. Es una condición compleja que afecta las funciones ejecutivas del cerebro, impactando la atención, el control de impulsos y los niveles de actividad. El TDAH se manifiesta de diferentes maneras en distintas personas, lo que lleva a la identificación de tres tipos principales:
- TDAH con predominio de inatención: Las personas con este tipo tienen dificultades principalmente con la organización, la concentración y la memoria a corto plazo. Pueden parecer distraídas o ajenas, y a menudo cometen errores por descuido.
- TDAH con predominio de hiperactividad-impulsividad: Este tipo se caracteriza por la inquietud, la dificultad para quedarse quieto, hablar excesivamente y actuar sin pensar. Las personas con este tipo pueden tener problemas para esperar su turno o interrumpir a los demás.
- TDAH combinado: Este es el tipo más común, donde la persona experimenta una combinación significativa de síntomas de inatención e hiperactividad-impulsividad. La gravedad de los síntomas en cada área puede variar.
Los síntomas que experimenta una persona dependerán en gran medida del tipo de TDAH que tenga. El TDAH se diagnostica comúnmente en niños menores de 12 años; sin embargo, también puede diagnosticarse en la edad adulta. Es importante destacar que, aunque los síntomas pueden cambiar con la edad, la condición es crónica y requiere estrategias de manejo a largo plazo.
Síntomas comunes del TDAH
Hay varios síntomas comunes del TDAH que una persona con la condición puede experimentar, aunque la presentación varía según el tipo y el individuo. Estos incluyen:
- Falta de habilidades de organización: Dificultad para planificar tareas, gestionar el tiempo y mantener el orden.
- Control de impulsos deficiente: Actuar sin pensar en las consecuencias, interrumpir a otros o tomar decisiones apresuradas.
- Fácilmente distraído: La mente se desvía fácilmente, dificultad para mantener el foco en una tarea o conversación.
- Problemas para mantenerse enfocado en una tarea a la vez: Saltar de una actividad a otra sin completarlas.
- Olvidar cosas: Problemas con la memoria de trabajo, olvidar citas, tareas o dónde se colocaron los objetos.
- Habilidades sociales deficientes: Como interrumpir a las personas, tener dificultades para leer señales sociales o decir lo incorrecto en el momento equivocado.
- Se mueve mucho/no puede quedarse quieto por mucho tiempo: Inquietud, golpeteo con los pies o las manos, levantarse constantemente.
- Comete errores tontos: Errores por descuido debido a la falta de atención o prisa.
- Ensueño: Especialmente en el tipo inatento, una tendencia a perderse en los pensamientos.
Alguien con TDAH inatento luchará más con la concentración, y por lo tanto sus síntomas se relacionarán más con la falta de organización y la comisión de errores evitables en su trabajo debido a la falta de concentración e inatención. Este tipo de TDAH es más común en niñas y puede ser un poco más difícil de diagnosticar, ya que los síntomas no son tan disruptivos externamente como la hiperactividad. Una persona con TDAH hiperactivo experimentará síntomas relacionados con la hiperactividad más que con la inatención. Esto significa que cosas como la inquietud y los impulsos físicos serán más prevalentes. Este tipo de TDAH es más común en niños y tiende a ser más fácil de diagnosticar. El TDAH combinado ocurre cuando una persona experimenta tanto inatención como hiperactividad y ninguna es más prevalente que la otra. Las personas con este tipo de TDAH pueden experimentar una variedad de síntomas asociados con ambas ramas.
¿Qué es el Ensueño Inadaptado?
El ensueño inadaptado (Maladaptive Daydreaming) es una condición que causa que una persona sueñe despierta de forma excesiva. Si una persona tiene ensueño inadaptado, puede soñar despierta durante horas, hasta el punto en que puede ser compulsivo. Los sueños diurnos tienden a ser muy vívidos y detallados y pueden tener tramas y personajes complejos. A diferencia del ensueño casual, que puede ser una pausa breve y creativa, el ensueño inadaptado se convierte en una actividad absorbente que interfiere con la vida real.
El ensueño inadaptado se ha asociado con una serie de condiciones de salud mental, como trastornos de ansiedad, depresivos, disociativos y el trastorno obsesivo-compulsivo (TOC). Aunque a menudo es común en personas con este tipo de trastornos, muchos profesionales de la salud mental consideran que el ensueño inadaptado no es un trastorno mental por sí solo, sino más bien un mecanismo de afrontamiento o un síntoma de otras condiciones subyacentes. Se cree que afecta más a niños, adolescentes y adultos jóvenes, y a aquellos con antecedentes de abuso o trauma, aunque este no siempre es el caso.
Signos de Ensueño Inadaptado
Todos soñamos despiertos de vez en cuando, por lo que poder distinguir entre el ensueño normal y el ensueño inadaptado es esencial. Algunos de los signos más comunes del ensueño inadaptado son:
- Elegir intencionalmente soñar despierto: A diferencia del ensueño pasivo, a menudo hay una decisión consciente de iniciar el ensueño.
- Soñar despierto por períodos prolongados, a veces durante horas: La duración es una característica clave que lo distingue del ensueño casual.
- Sueños diurnos extremadamente detallados y vívidos: Las fantasías son ricas en detalles sensoriales y narrativos.
- Sueños diurnos complejos con personajes y tramas: Se desarrollan mundos internos elaborados con historias continuas.
- Desconectarse de lo que sucede a su alrededor: Estar tan absorto en el ensueño que se ignora el entorno o las interacciones sociales.
Además de los síntomas físicos o conductuales enumerados anteriormente, hay otros signos que se refieren a cómo se sienten las personas con ensueño inadaptado durante o después de un episodio de ensueño. Estos síntomas incluyen:
- Elegir soñar despierto en lugar de participar en eventos y actividades sociales.
- Luchar por cumplir plazos en el trabajo o la escuela debido a la distracción con el ensueño.
- Sentirse culpable por soñar despierto cuando comienza a afectar otros aspectos de la vida diaria, como el trabajo o la escuela.
- Sentirse impulsado a soñar despierto y molestarse cuando no pueden hacerlo (similar a una compulsión).
- Querer detener o reducir la frecuencia, pero no ser capaz de hacerlo.
Las personas con ensueño inadaptado que experimentan un ensueño intenso a menudo tienen baja autoestima y lo usan como un mecanismo de afrontamiento para eventos de la vida real, aunque este no siempre es el caso. Puede ser una forma de escapar de emociones difíciles, el aburrimiento o las presiones de la vida cotidiana.
¿Es el Ensueño Inadaptado un síntoma del TDAH?
El ensueño inadaptado a menudo se asocia con el TDAH, y muchas personas creen que es un síntoma de la condición, pero esto no es del todo preciso. Las personas con TDAH, específicamente TDAH inatento o combinado, tienen más probabilidades de soñar despiertas como resultado de que su mente divaga más, por así decirlo. Esto se conoce como ensueño asociado al TDAH. Sin embargo, esto no significa que todas las personas con TDAH tengan ensueño inadaptado, o que todas las personas que experimentan ensueño inadaptado tengan TDAH.
No hay demasiada investigación sobre la conexión entre los dos aún, pero los resultados de un estudio de 2018 mostraron que las personas que tenían ensueño inadaptado informaron tener un diagnóstico de TDAH (u otro diagnóstico de trastorno de salud mental como TOC o depresión). Así, el ensueño inadaptado y el TDAH son dos cosas diferentes, pero las personas con TDAH pueden ser más propensas a experimentar ensueño inadaptado. Dicho esto, el ensueño inadaptado y el ensueño asociado al TDAH generalmente pueden distinguirse por la duración del tiempo que tardan y la intención.
Diferencias Clave: Ensueño en TDAH vs. Ensueño Inadaptado
Las personas que experimentan ensueño asociado al TDAH no lo hacen a propósito y sus sueños diurnos no duran horas, mientras que las personas con ensueño inadaptado a menudo sí provocan un sueño diurno a propósito y pueden durar horas seguidas. Estas son solo algunas de las diferencias clave entre los dos, pero hay más.
| Característica | Ensueño asociado al TDAH | Ensueño Inadaptado |
|---|---|---|
| Intención | No intencional; ocurre debido a pensamientos dispersos. | A menudo intencional; elegido o compulsivo. |
| Duración | Generalmente breve; momentos de distracción. | Prolongado; puede durar horas. |
| Vividness y Complejidad | Varía; a menudo menos estructurado. | Extremadamente vívido, detallado y con tramas/personajes complejos. |
| Control | Difícil de controlar; la mente divaga involuntariamente. | Puede ser difícil de detener una vez iniciado, pero a menudo iniciado voluntariamente. |
| Impacto en la Vida | Puede causar errores por descuido o dificultad para seguir instrucciones. | Puede interferir significativamente con las responsabilidades, el trabajo y las relaciones sociales. |
| Sentimientos asociados | Frustración por la distracción. | Culpa, vergüenza, compulsión, dificultad para funcionar. |
Control
Como se mencionó, las personas con ensueño inadaptado a menudo provocan los sueños diurnos a propósito, haciendo que el ensueño sea una elección (aunque a menudo compulsiva). Las personas con ensueño asociado al TDAH no hacen esto, sino que se encuentran cayendo en un sueño diurno debido a pensamientos dispersos e inatención.

Disociación
Uno de los síntomas superpuestos más grandes entre el TDAH y el ensueño inadaptado es la disociación, o al menos algo que se le parece. Las personas con ensueño inadaptado se disocian de su entorno y pueden parecer desapegadas de la realidad, completamente inmersas en su mundo interior. Por otro lado, las personas con TDAH pueden exhibir hiperfoco, que puede parecer disociación, pero en realidad es algo diferente. El hiperfoco ocurre cuando una persona con TDAH se concentra intensamente en una cosa durante horas (no muy diferente del ensueño inadaptado en duración), pero la intención y el objeto del foco son diferentes. El hiperfoco tiende a ser desencadenado por un nuevo interés y no suele ser planificado. Por ejemplo, una persona con TDAH no tendrá la intención de pasar cuatro horas de su día absorta en un nuevo hobby con poco interés en nada más a su alrededor, pero una persona con ensueño inadaptado a menudo elegirá disociarse a propósito para sumergirse en su fantasía.
Manejo del Ensueño en el TDAH
El ensueño es, como se mencionó, normal y a menudo es una forma para que las personas sean creativas y dejen volar su imaginación por un tiempo. Si solo sueñas despierto de vez en cuando y no tiene impacto en tu vida diaria, no hay nada de qué preocuparse. Sin embargo, si tienes TDAH y experimentas un ensueño asociado al TDAH que te causa problemas, hay algunas cosas que puedes hacer para intentar mantener tu concentración.
- Mindfulness: Según un estudio de 2017, los adultos con TDAH que implementaron técnicas de mindfulness de forma regular encontraron que pudieron mejorar su atención y concentración. Hay varios tipos de técnicas de mindfulness que puedes probar para mejorar tu concentración y mantener el rumbo cuando sientas que tu mente divaga. Incluyen meditación, ejercicios de respiración y yoga.
- Terapia Cognitivo-Conductual (TCC): La TCC es un tipo de terapia que tiene como objetivo ayudarte a identificar patrones de pensamiento inútiles y darles la vuelta. Se utiliza para ayudar a manejar una amplia gama de condiciones y trastornos, incluyendo ansiedad, depresión, TOC, pero también puede ser útil para personas con TDAH que experimentan ensueño asociado al TDAH. Esto se debe a que el ensueño asociado al TDAH es un comportamiento inútil (en contextos inapropiados), y a través de la TCC, puedes aprender a detectar los signos de cuándo podrías comenzar a soñar despierto e intentar detenerlos o redirigir tu atención.
- Medicación: En caso de que el ensueño asociado al TDAH se esté volviendo problemático en otras áreas de la vida, la medicación puede ayudar a tratar la inatención más amplia que está en juego. Los estimulantes, comúnmente recetados para el TDAH, pueden mejorar la capacidad de mantener la atención y reducir la frecuencia del ensueño involuntario.
Manejo del Ensueño Inadaptado
Como el ensueño inadaptado no se considera una condición en sí misma por la mayoría de los profesionales, no existe un tratamiento estructurado y universalmente aceptado específicamente para él. Sin embargo, debido a su prevalencia en personas con otras condiciones del neurodesarrollo o de salud mental, tratar la condición principal puede ayudar a controlar el ensueño inadaptado. Por ejemplo, si el ensueño inadaptado es un mecanismo de afrontamiento para la ansiedad o la depresión, tratar esas condiciones puede reducir la necesidad de escapar a través del ensueño. Si tienes ensueño inadaptado y no tienes otra condición subyacente clara, tu principal opción de tratamiento será la psicoterapia, específicamente la Terapia Cognitivo-Conductual (TCC). Al igual que con el ensueño asociado al TDAH, la TCC puede ayudarte a reconocer comportamientos inútiles y cambiar la forma en que piensas, especialmente si te sientes impulsado a soñar despierto, de manera similar a una adicción. La terapia puede ayudarte a desarrollar mecanismos de afrontamiento más saludables y a abordar las causas subyacentes de la necesidad de escapar a través del ensueño.
El TDAH y la Imagen Cerebral
Una pregunta común es si el TDAH puede verse en un escáner cerebral y qué revela la imagen cerebral sobre el TDAH. A medida que los clínicos atienden a una población creciente de pacientes, tanto niños como adultos, con TDAH, los escáneres cerebrales pueden ofrecer información invaluable sobre las diferencias en la estructura cerebral, la función cognitiva y la actividad de neurotransmisores en los cerebros de las personas con TDAH. Si bien los escáneres cerebrales no son un paso rutinario en la mayoría de las prácticas de salud y no pueden usarse por sí solos para diagnosticar el TDAH, la investigación que utiliza imágenes cerebrales está ayudando a los clínicos a comprender mejor este trastorno multifacético.
Diferencias Clave en Escáneres Cerebrales de TDAH
Los escáneres cerebrales de individuos con TDAH revelan diferencias en estructura, función y actividad de neurotransmisores en comparación con aquellos sin la condición.
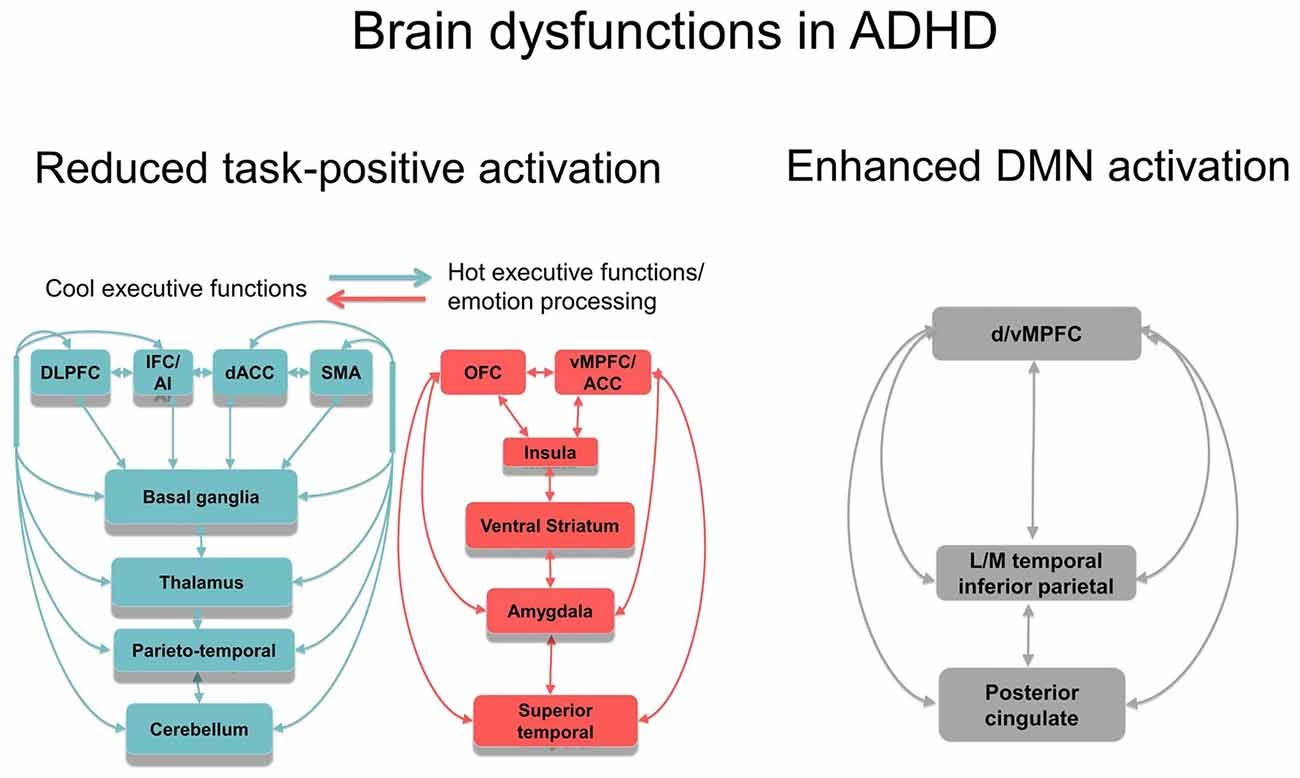
- Estructura Cerebral: La investigación muestra que los individuos diagnosticados con TDAH tienen estructuras cerebrales alteradas. El cerebro de un niño con TDAH madura más lentamente, y ciertas áreas como la corteza prefrontal, el cerebelo, el hipocampo y la amígdala son más pequeñas en volumen que las de los niños con desarrollo típico. También hay cambios en la maduración de los haces de fibras de materia blanca, la densidad de materia gris y los lóbulos frontales. Estas diferencias estructurales pueden contribuir a los distintos síntomas conductuales y cognitivos observados en individuos con TDAH.
- Función Cognitiva: Las diferencias funcionales en los cerebros con TDAH implican una mayor actividad en ciertas áreas vinculadas a los síntomas de hiperactividad, así como una disminución del flujo sanguíneo a las áreas prefrontales, que son cruciales para las funciones ejecutivas como la planificación y el control de impulsos. La resonancia magnética funcional (fMRI), un tipo de imagen cerebral que proporciona una representación visual de la actividad del cerebro, puede usarse para comparar la función cerebral de personas con y sin TDAH. Algunas regiones pueden ser "hiperactivas" (mostrando mayor actividad) mientras que otras son "hipoactivas" (mostrando menor actividad) en comparación con cerebros neurotípicos.
- Actividad de Neurotransmisores: Los cerebros con TDAH muestran diferencias en la actividad de los neurotransmisores, particularmente niveles más bajos de Dopamina y norepinefrina cuando se comparan con cerebros sin TDAH. Estos neurotransmisores desempeñan un papel esencial en habilidades fundamentales como la motivación, la toma de decisiones y la atención. Los niveles alterados de estos químicos cerebrales son una base clave de muchos de los síntomas del TDAH.
Sesgo de Género en el Diagnóstico del TDAH
Un escáner cerebral de TDAH ofrece solo una parte del panorama. La interpretación de los datos es otra parte clave, y con la interpretación vienen factores sociales que pueden sesgar la expresión y el diagnóstico del TDAH. El principal de estos factores sociales es el sesgo de género. Estudios a gran escala han observado que los niños tienden a ser diagnosticados con TDAH con más frecuencia y a una edad más temprana que las niñas. Esto no significa que la condición sea inherentemente más común en niños, sino que su manifestación puede ser más evidente según las expectativas sociales.
Inatención vs. Hiperactividad: Presentación por Género
Una diferencia clave en la forma en que el TDAH se expresa en niños y niñas se manifiesta como hiperactividad (en niños) e inatención (en niñas). En otras palabras, los síntomas más reconocidos en niños se relacionan con la hiperactividad y la actividad física; los síntomas más reconocidos en niñas vinculados al TDAH son la inatención y la dificultad para concentrarse. Debido a que las niñas a menudo enfrentan presión social para internalizar y encontrar estrategias de afrontamiento para estos desafíos, el diagnóstico erróneo o tardío es común. Es importante reconocer que las expectativas y estereotipos sociales sobre el comportamiento de género pueden enmascarar los síntomas del TDAH en las niñas.
- Inatención: Caracterizada por la falta de capacidad para mantener la concentración, organizar tareas y cumplir instrucciones. Más prevalente en la presentación del TDAH en niñas.
- Hiperactividad: Típicamente manifestada por actividad física excesiva, dificultad para permanecer quieto y dificultad para participar en actividades tranquilas. Más prevalente en la presentación del TDAH en niños.
Reconocer la presentación diferencial del TDAH en niñas y niños permite a los profesionales de la salud diagnosticar el TDAH en niñas con mayor precisión, proporcionando así el tratamiento y el apoyo adecuados. La integración de medidas más objetivas, como las pruebas cognitivas, puede complementar las evaluaciones clínicas subjetivas y ayudar a superar estos sesgos.
El Papel de la Neuroimagen en la Comprensión del TDAH
En cuanto al diagnóstico del TDAH, la imagen cerebral se ha utilizado principalmente para complementar las evaluaciones clínicas y la investigación. Los escáneres cerebrales comunes utilizados en la investigación del TDAH incluyen:
- Resonancia Magnética Estructural y Funcional (MRI/fMRI)
- Evaluación basada en EEG (Electroencefalograma)
- PET Scan (Tomografía por Emisión de Positrones)
Realmente, puede no ser práctico referir a cada paciente con sospecha de TDAH para una imagen cerebral. Estos procesos pueden ser costosos y consumir mucho tiempo tanto para los administradores de atención médica como para los pacientes. Pero el cuerpo de investigación que existe hoy gracias a la neuroimagen de cerebros con TDAH es una excelente base para comprender las diferencias en la estructura, función y actividad del cerebro de un paciente. El conocimiento sobre estas diferencias puede ayudar a los profesionales de la salud a basarse en datos objetivos para desafiar el estigma y los mitos asociados con el TDAH, por ejemplo, al ver cómo el TDAH se manifiesta en mediciones físicas, puede eliminar la incertidumbre de alguien sobre si lo tiene.
Hoy en día, el diagnóstico del TDAH a menudo se basa en una combinación de métodos:
- Evaluación de síntomas (informes de padres, maestros, el propio paciente).
- Revisión del historial médico y de desarrollo.
- Pruebas cognitivas para evaluar la atención, la distractibilidad y la memoria de trabajo.
- Adhesión a los criterios de las guías de diagnóstico, como el Manual Diagnóstico y Estadístico de los Trastornos Mentales, quinta edición (DSM-5).
Se reconoce ampliamente que la imagen cerebral por sí sola es insuficiente para un diagnóstico de TDAH. Pero estos avances en la tecnología de imagen cerebral y la investigación continúan siendo importantes para comprender el cerebro con TDAH y desarrollar herramientas de diagnóstico más precisas y, en el futuro, intervenciones dirigidas.
Investigación en Neuroimagen y Desarrollos Futuros
La investigación en neuroimagen ha sentado las bases para comprender la fisiopatología del TDAH con el fin de identificar biomarcadores fiables. Comprender la neurobiología del TDAH es un área con posibilidades emocionantes. Las pruebas cognitivas, respaldadas por la investigación en neuroimagen, ofrecen una solución que no es tan costosa o que consume tanto tiempo como referir a un paciente para escáneres cerebrales, al tiempo que proporciona información objetiva de manera rápida y fiable. Juntas, estas herramientas proporcionan una imagen completa de cómo la estructura cerebral, la función cognitiva y la actividad de los neurotransmisores interactúan con posibles causas sociales, conductuales y genéticas del TDAH. Estos desarrollos ayudarán en la creación de herramientas de diagnóstico aún más precisas e intervenciones dirigidas en el futuro.
Uso de Imagen Cerebral para Rastrear la Eficacia del Tratamiento del TDAH
Afortunadamente, existe una investigación sustancial sobre las opciones de tratamiento para el TDAH. El tratamiento del TDAH generalmente incluye una o una combinación de estas categorías:
- Medicación
- Terapia conductual/psicosocial
- Cambios en el estilo de vida
La medicación, específicamente los estimulantes, es el tratamiento más estudiado para el TDAH y ha demostrado ser eficaz en el manejo de los síntomas. La imagen cerebral y las pruebas cognitivas pueden usarse a lo largo del tiempo para mantener la salud y gestionar los síntomas de alguien con TDAH, midiendo la eficacia del tratamiento y las mejoras en la función cerebral con el tiempo. Es importante tener en cuenta que con cualquier tratamiento para el TDAH, cuando se suspenden la medicación o los cambios en el estilo de vida, los síntomas a menudo reaparecen.
Medicamentos para el TDAH
Los medicamentos estimulantes han demostrado tener efectos beneficiosos en aproximadamente el 75%-90% de los niños con TDAH. Los medicamentos estimulantes más comunes utilizados para el TDAH son el metilfenidato y la anfetamina (en diversas formulaciones como dexmetilfenidato o pemolina, aunque esta última es menos común). Estos medicamentos funcionan principalmente mejorando la transmisión de Dopamina y norepinefrina en el cerebro. También se sabe que muestran beneficios que incluyen:
- Reducción de los síntomas cognitivos de hiperactividad, impulsividad e inatención.
- Reducción de los síntomas conductuales de desafío, agresión y oposicionismo.
- Mejora del rendimiento en el aula, la interacción social y el comportamiento.
Los medicamentos estimulantes también pueden tener efectos secundarios potenciales que han sido ampliamente reportados y medidos. Estos efectos secundarios pueden incluir insomnio, disminución del apetito, dolores de estómago, dolores de cabeza y, en casos raros, problemas hepáticos (con pemolina). Es crucial que los profesionales de la salud vigilen la sobreprescripción o el uso indebido de estimulantes y gestionen adecuadamente los posibles efectos adversos.
Cambios de Estilo de Vida que Ayudan con el TDAH
Los cambios en el estilo de vida pueden desempeñar un papel importante en la mejora de la función cognitiva y el manejo de los síntomas del TDAH. Desarrollar hábitos saludables y habilidades de afrontamiento puede ayudar a las personas con TDAH a manejar sus síntomas de manera más efectiva y mejorar su calidad de vida en general.
Algunos cambios en el estilo de vida que pueden mejorar los síntomas del TDAH incluyen:
- Ejercicio regular: La investigación sugiere que el ejercicio regular puede mejorar la concentración, disminuir la impulsividad y manejar el estrés en individuos con TDAH.
- Una dieta nutritiva: Una alimentación equilibrada puede impactar positivamente en la función cerebral y el estado de ánimo.
- Sueño adecuado: Las personas con TDAH a menudo experimentan alteraciones del sueño. Establecer una rutina de sueño regular es crucial.
- La implementación de rutinas: Las estructuras y rutinas predecibles pueden ayudar a compensar las dificultades de organización y planificación.
- Técnicas de manejo del estrés: Como mindfulness o yoga.
- Limitar el tiempo frente a pantallas: Especialmente antes de acostarse, ya que la luz azul puede interferir con el sueño.
- Buscar apoyo social: Las conexiones con amigos, familiares o grupos de apoyo pueden proporcionar comprensión y estrategias de afrontamiento.
La adopción de estas modificaciones en el estilo de vida, a menudo en combinación con medicación y terapia, puede facilitar un mejor manejo de los síntomas y una vida más plena para las personas con TDAH.
Un Enfoque Robusto para el Tratamiento del TDAH
Los escáneres cerebrales se utilizan en la investigación del TDAH para mejorar nuestra comprensión de las causas, las opciones de tratamiento efectivas y, en general, las diferencias entre los cerebros con TDAH y los cerebros neurotípicos. Al tratar a los pacientes, es esencial reconocer que el TDAH es un trastorno del neurodesarrollo complejo con síntomas y manifestaciones diversas. Comprender los aspectos únicos de los cerebros con TDAH puede ayudar a diagnosticarlo y tratarlo con mayor precisión.
Preguntas Frecuentes
Al comunicarse con los pacientes, pueden surgir algunas preguntas comunes sobre el TDAH, el ensueño y la imagen cerebral. Aquí abordamos algunas de ellas:
¿Se puede ver el TDAH en un escáner cerebral?
Los investigadores utilizan escáneres cerebrales para comprender mejor el TDAH. Existen diferencias físicas, funcionales y en la actividad de neurotransmisores en los cerebros con TDAH. Sin embargo, los escáneres cerebrales actualmente no pueden utilizarse por sí solos para diagnosticar el TDAH. Son herramientas de investigación y complemento diagnóstico.
¿Cuál es la diferencia entre un cerebro con TDAH y un cerebro neurotípico?
El cerebro de un niño con TDAH madura más lentamente, y ciertas áreas como la corteza prefrontal, el cerebelo, el hipocampo y la amígdala son más pequeñas en volumen que las de los niños con desarrollo típico. Estas diferencias en la estructura cerebral, junto con diferencias en la función (flujo sanguíneo, actividad en ciertas regiones) y la química (niveles de Dopamina), pueden llevar a dificultades con las funciones ejecutivas, como la planificación, la organización y el control de impulsos. Esto puede manifestarse en comportamientos como dificultad para mantenerse enfocado, dificultad para seguir instrucciones y dificultad para controlar las emociones.
¿Se puede llevar una vida normal con TDAH?
Sí, con el apoyo y el tratamiento adecuados, se puede llevar una vida plena y exitosa con TDAH. Monitorear tus características y trabajar activamente para encontrar lo que mejor funciona para ti (ya sea medicación, terapia, estrategias de estilo de vida o una combinación) puede ayudarte a alcanzar tu mayor potencial.
¿Es el TDAH causado por una falta de dopamina?
La investigación sugiere que el TDAH probablemente sea causado por un desequilibrio de Dopamina y norepinefrina, así como por factores genéticos y ambientales que afectan la forma en que las neuronas responden a estos neurotransmisores. No es simplemente una falta, sino una desregulación en la forma en que se produce, transporta y utiliza la dopamina en ciertas áreas del cerebro, especialmente aquellas relacionadas con la recompensa, la motivación y la función ejecutiva.

El TDAH y los Pensamientos Delirantes
Otra área que a veces genera confusión es la relación entre el TDAH y condiciones que implican pensamientos delirantes o psicosis, como la esquizofrenia. Si bien son trastornos distintos, comparten algunas características superficiales y se han estudiado posibles vínculos.
Similitudes y Diferencias entre TDAH y Esquizofrenia
El TDAH y la esquizofrenia son dos trastornos diferentes que pueden afectar profundamente la vida de una persona. Si bien tienen muchas diferencias, también comparten algunas características.
- Neurodesarrollo: Ambos son considerados trastornos del neurodesarrollo, lo que significa que se originan en alteraciones en el desarrollo del cerebro.
- Factores Genéticos y Ambientales: Las causas exactas no están claras para ninguno de los dos, pero se cree que una combinación de factores genéticos y ambientales aumenta el riesgo de ambos. Diversos estudios han identificado algunas similitudes genéticas y posibles solapamientos, aunque los investigadores aún no han determinado si los mismos cambios se relacionan con ambas condiciones.
- Inatención: Ambos trastornos pueden presentar dificultades de atención. Sin embargo, algunos investigadores han sugerido que el tipo de inatención involucrado en el TDAH puede ser diferente del de la esquizofrenia y que las características neurológicas subyacentes también son distintas.
- Psicosis: La psicosis no es típica del TDAH, pero alrededor del 10% de las personas con esta condición experimentan síntomas psicóticos breves. Las personas con esquizofrenia a menudo experimentan episodios psicóticos completos, que pueden incluir alucinaciones, delirios y pensamientos desorganizados de manera persistente y severa.
- Hiperactividad: Algunas personas con TDAH también tienen hiperactividad, pero este no es un síntoma de la esquizofrenia.
El Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-5) clasifica la esquizofrenia y el TDAH como condiciones completamente diferentes. La esquizofrenia es un trastorno psicótico, mientras que el TDAH es un trastorno del neurodesarrollo o neuroconductual.
Diagnóstico de TDAH vs. Esquizofrenia
Los médicos utilizan criterios diferentes para diagnosticar el TDAH y la esquizofrenia, comparando los síntomas con las listas en el DSM-5. Para el TDAH, el diagnóstico suele ocurrir en la infancia, a menudo antes de los 12 años, basado en el historial de síntomas, la evaluación clínica y escalas de calificación. No hay una prueba única.
Para la esquizofrenia, que generalmente se presenta en la adolescencia tardía o la edad adulta temprana, un médico realizará una evaluación psiquiátrica, revisará el historial y se asegurará de que los síntomas no se deban a medicamentos, abuso de sustancias u otra condición médica. Pueden realizarse pruebas de detección de drogas o estudios de imagen como resonancia magnética o tomografía computarizada para descartar otras causas, aunque no diagnostican la esquizofrenia directamente.
Tratamiento de TDAH vs. Esquizofrenia
Las opciones de tratamiento para el TDAH y la esquizofrenia son diferentes. En ambos casos, los médicos buscan controlar los síntomas en lugar de curar la condición.
- TDAH: El tratamiento a menudo incluye medicamentos estimulantes que aumentan los niveles de Dopamina (y norepinefrina) en el cerebro, así como terapia conductual y cambios en el estilo de vida.
- Esquizofrenia: El tratamiento principal son los medicamentos antipsicóticos que bloquean el efecto de la Dopamina (particularmente los receptores D2), junto con terapia psicosocial.
Es interesante notar la diferencia en el enfoque farmacológico respecto a la Dopamina en ambos trastornos, lo que subraya sus mecanismos subyacentes distintos.
¿Es posible un diagnóstico erróneo inicial?
Es posible que una persona cumpla los criterios para el TDAH en su infancia y luego reciba un diagnóstico de esquizofrenia años después. Esto no significa necesariamente que el primer diagnóstico fuera incorrecto. Es más probable que indique que los síntomas de la esquizofrenia (particularmente la psicosis) no estaban presentes en el momento del diagnóstico de TDAH. La superposición en síntomas como la inatención puede, en raras ocasiones, generar confusión inicial, pero la constelación completa de síntomas y su patrón de aparición suelen diferenciar claramente las dos condiciones a medida que la persona madura.
En conclusión, aunque el TDAH y el ensueño inadaptado comparten la característica del ensueño, son condiciones distintas con diferentes mecanismos y enfoques de tratamiento. De manera similar, si bien el TDAH y la esquizofrenia son trastornos del neurodesarrollo con algunas superposiciones genéticas y sintomáticas (como la inatención), son fundamentalmente diferentes en su presentación principal y tratamiento. La investigación en Neuroimagen continúa siendo una herramienta invaluable para profundizar nuestra comprensión de estas complejas condiciones cerebrales, ayudando a refinar el diagnóstico y desarrollar intervenciones más efectivas.
Si quieres conocer otros artículos parecidos a TDAH, Ensueño y el Cerebro: Más Allá de la Distracción puedes visitar la categoría Neurociencia.
