La esquizofrenia es un trastorno complejo que desafía tanto a la ciencia como a quienes la padecen y sus familias. Durante décadas, investigadores de diversas disciplinas han buscado comprender sus orígenes y manifestaciones. Dos de los enfoques teóricos más prominentes provienen de la psicología cognitiva y la neurociencia, ofreciendo perspectivas complementarias sobre cómo surge y se expresa esta condición.
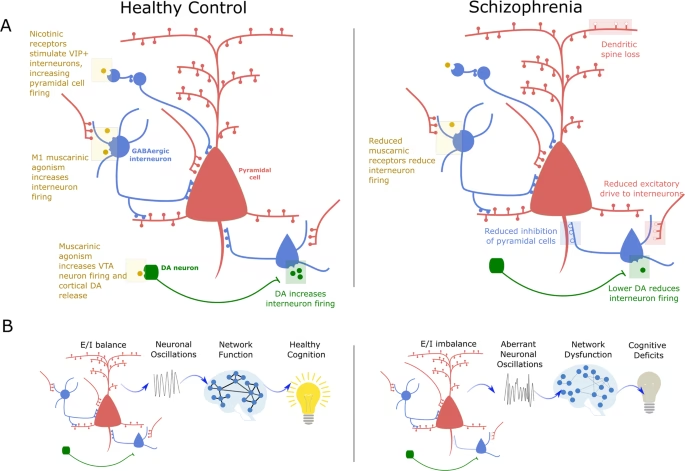
La Lente Cognitiva: Procesos Mentales Alterados
Desde una perspectiva cognitiva, la esquizofrenia se entiende como el resultado de complejas interacciones entre factores neurobiológicos, ambientales, cognitivos y conductuales que predisponen a un individuo. El modelo cognitivo integra estos elementos para explicar la diversa sintomatología.
Una función integradora del cerebro deteriorada, junto con déficits cognitivos específicos en áreas concretas, aumenta la vulnerabilidad a experiencias vitales adversas. Estas experiencias pueden conducir al desarrollo de creencias disfuncionales y comportamientos problemáticos, que a su vez alimentan los síntomas.
Los síntomas de desorganización, por ejemplo, no solo derivan de déficits neurocognitivos específicos, sino también de la relativa escasez de recursos mentales disponibles. Mantener una idea coherente, adherirse a las reglas de comunicación o inhibir la intrusión de pensamientos inapropiados requiere un esfuerzo cognitivo significativo. Cuando estos recursos son limitados, el pensamiento y el habla pueden volverse desorganizados.
Las ideas delirantes, uno de los síntomas positivos característicos, se analizan en términos de la interacción entre sesgos cognitivos activos y estrategias para ahorrar recursos. Sesgos como las atribuciones externas (culpar a factores externos por los problemas) o la tendencia a llegar a conclusiones precipitadas (saltar a conclusiones con poca información) pueden contribuir a la formación y el mantenimiento de creencias delirantes. De manera similar, el contenido de las alucinaciones y las ideas delirantes sobre su origen pueden entenderse como resultado de un procesamiento de información sesgado.
Los síntomas negativos, como la falta de motivación o el aislamiento social, también se explican en parte por la interacción de déficits neurocognitivos, personalidad y eventos vitales. Se caracterizan por creencias negativas sobre las habilidades sociales y el rendimiento, bajas expectativas de placer y éxito, y una estrategia de ahorro de recursos para conservar la limitada energía psicológica disponible.
Esta conceptualización cognitiva integral proporciona un marco para desarrollar tratamientos psicológicos dirigidos, como la terapia cognitivo-conductual, que buscan modificar las creencias disfuncionales y mejorar las habilidades de procesamiento de información.
La Perspectiva Neurológica: El Modelo Neuroevolutivo
Si bien existen múltiples teorías sobre el origen de la esquizofrenia, la gran mayoría de la evidencia apunta hacia el modelo neuroevolutivo. Esta teoría postula que insultos o anomalías en el desarrollo cerebral, que ocurren tan temprano como el final del primer o principios del segundo trimestre del embarazo, sientan las bases para la activación de circuitos neuronales patológicos durante la adolescencia o la adultez temprana. Es en esta etapa, a menudo desencadenada por el estrés, cuando emergen los síntomas positivos (como alucinaciones y delirios) y negativos (como abulia o alogia).
El concepto de la esquizofrenia como un trastorno del neurodesarrollo es consistente con diversas líneas de evidencia:
Anomalías Congénitas
Se han encontrado múltiples marcadores de anomalías congénitas que sugieren insultos tempranos en el neurodesarrollo de personas con esquizofrenia. Estos incluyen anomalías cerebrales estructurales (como agenesia del cuerpo calloso) y signos físicos menores que indican problemas durante el primer trimestre del embarazo (como orejas de implantación baja). También hay evidencia de dermatoglifos anormales, que apuntan a un evento en el segundo trimestre. Además, se observan con mayor frecuencia signos neurológicos sutiles (soft signs) en niños que más tarde desarrollan esquizofrenia, como posturas manuales leves o movimientos coreoatetoides transitorios en los primeros años de vida. Un rendimiento deficiente en pruebas de atención y habilidades neuromotoras, problemas de humor y sociales, y ansiedad excesiva también son más comunes en niños de alto riesgo.
Factores Ambientales
Una gran cantidad de investigación epidemiológica muestra una mayor frecuencia de complicaciones obstétricas y perinatales en pacientes con esquizofrenia. Estas incluyen hemorragias periventriculares, hipoxia (falta de oxígeno) y lesiones isquémicas. Además, existe una sólida colección de informes que indican que los factores ambientales, especialmente las infecciones virales durante el embarazo, pueden aumentar el riesgo de desarrollar esquizofrenia. El exceso de nacimientos de personas que desarrollarán esquizofrenia durante el final del invierno y la primavera ha sido interpretado como un indicador de posibles infecciones por influenza. Estudios específicos han demostrado un aumento del riesgo en individuos cuyas madres estuvieron expuestas a la gripe durante el segundo trimestre de gestación. Otros virus (rubéola, herpes simplex tipo 2) y agentes como Toxoplasma gondii también se han asociado con un mayor riesgo. La hipótesis sugiere que la exposición prenatal a virus puede actuar de dos maneras: (1) por infección viral directa del feto, o (2) induciendo una respuesta inmune materna que produce citoquinas (como IL-1β, IL-6, TNF-α) que cruzan la placenta y afectan el neurodesarrollo fetal. Modelos animales (exponiendo ratones preñados a virus o agentes inmunogénicos) han replicado algunas de las anomalías cerebrales y conductuales observadas en la esquizofrenia, incluyendo déficits en la inhibición prepulso (PPI), un marcador de disfunción sensorial-motora observado en pacientes.
Genética
El patrón de herencia en la esquizofrenia es complejo y probablemente no mendeliano. Se han identificado regiones cromosómicas y genes específicos asociados con un mayor riesgo, aunque la replicación de hallazgos genéticos únicos ha sido un desafío. Genes como DISC1, NRG1, DTNBP1, COMT, RELN y RGS4 han sido implicados. Las técnicas de microarrays de ADN han revelado cambios en la expresión de genes en cerebros postmortem de personas con esquizofrenia, particularmente en aquellos relacionados con la mielinización (formación de vainas de mielina), la función presináptica, la función GABAérgica (relacionada con el neurotransmisor GABA) y la transducción de señales. Más recientemente, el estudio de variantes estructurales raras en el ADN (microdeleciones y microduplicaciones) ha mostrado que son más frecuentes en personas con esquizofrenia y a menudo afectan genes importantes para el desarrollo cerebral, incluyendo vías de señalización clave.
Interacción Gen-Ambiente
La evidencia sugiere que los factores de riesgo genéticos pueden interactuar con las complicaciones obstétricas para aumentar el riesgo de esquizofrenia. Se ha propuesto que muchos genes de susceptibilidad a la esquizofrenia están regulados por condiciones como la hipoxia/isquemia. Estudios han identificado genes (como AKT1, BDNF, DTNBP1, GRM3) cuyas interacciones con complicaciones obstétricas son significativas. Además, existe una sobrepresentación de genes relacionados con patógenos (que interactúan con virus como influenza, herpes simplex, o parásitos como Toxoplasma gondii) entre los genes candidatos para la esquizofrenia. Esto sugiere que la presencia o ausencia de un patógeno específico podría influir en la fuerza de la asociación genética observada.
Comparando las Teorías
Aunque diferentes, las teorías cognitiva y neuroevolutiva no son mutuamente excluyentes. El modelo neuroevolutivo proporciona un marco para entender la vulnerabilidad biológica y las bases cerebrales alteradas, mientras que el modelo cognitivo explica cómo estas alteraciones biológicas y las experiencias de vida se traducen en los síntomas manifiestos y los procesos mentales disfuncionales observados en el día a día del paciente.
| Aspecto | Teoría Cognitiva | Teoría Neuroevolutiva |
|---|---|---|
| Enfoque Principal | Procesos mentales, creencias, sesgos, estrategias de afrontamiento. | Desarrollo cerebral temprano, anomalías estructurales y funcionales, factores genéticos y ambientales prenatales. |
| Explicación de Síntomas | Disfunción en el procesamiento de información, creencias disfuncionales, sesgos cognitivos, estrategias de ahorro de recursos. | Activación de circuitos neuronales patológicos debido a insultos tempranos. |
| Origen Temporal | Desarrollo y mantenimiento de síntomas a lo largo de la vida, influenciado por experiencias. | Origen temprano (prenatal/perinatal) con manifestación en adolescencia/adultez temprana. |
| Factores Clave | Déficits cognitivos, personalidad, experiencias vitales, sesgos. | Genética, complicaciones obstétricas, infecciones prenatales, anomalías estructurales cerebrales. |
Preguntas Frecuentes sobre las Teorías de la Esquizofrenia
¿La esquizofrenia es puramente genética?
No, la evidencia sugiere que la esquizofrenia tiene una base genética compleja, pero no es puramente genética. Los genes confieren una vulnerabilidad o predisposición, pero factores ambientales, especialmente durante el desarrollo temprano y la adolescencia, juegan un papel crucial en la manifestación de la enfermedad. La interacción entre genes y ambiente es fundamental.
¿Una infección durante el embarazo puede causar esquizofrenia?
Las investigaciones epidemiológicas y en modelos animales sugieren que ciertas infecciones virales (como la influenza o la rubéola) o la exposición a agentes inmunogénicos durante el embarazo pueden aumentar el riesgo de que el descendiente desarrolle esquizofrenia. No significa que siempre cause la enfermedad, sino que es un factor de riesgo ambiental que puede interactuar con la susceptibilidad genética.
¿Qué son los síntomas positivos y negativos en el contexto de estas teorías?
Los síntomas positivos (como alucinaciones, delirios) y negativos (como abulia, alogia, anhedonia) son las manifestaciones clínicas de la esquizofrenia. La teoría cognitiva los explica como el resultado de procesos mentales alterados (sesgos, creencias disfuncionales, estrategias de ahorro de recursos). La teoría neuroevolutiva los ve como la manifestación conductual de circuitos neuronales patológicos que se activan en la adolescencia/adultez temprana debido a problemas en el desarrollo cerebral temprano.
¿Cómo se relacionan los déficits cognitivos con la esquizofrenia?
Los déficits cognitivos (problemas de atención, memoria, función ejecutiva) son una característica central de la esquizofrenia y se consideran tanto un factor de vulnerabilidad como una manifestación de la enfermedad. La teoría cognitiva los ve como base para las creencias disfuncionales y la desorganización. La teoría neuroevolutiva los considera una consecuencia directa de las anomalías en el desarrollo de circuitos neuronales clave.
En resumen, la comprensión actual de la esquizofrenia integra conocimientos de múltiples campos. Las teorías cognitiva y neuroevolutiva, aunque con enfoques distintos, contribuyen a un panorama más completo de este complejo trastorno, desde sus raíces biológicas tempranas hasta las manifestaciones en el pensamiento y el comportamiento.
Si quieres conocer otros artículos parecidos a Esquizofrenia: Teorías Cognitivas y Neuronales puedes visitar la categoría Neurociencia.

