El trastorno bipolar es una condición de salud mental compleja y crónica que impacta profundamente la vida de quienes la padecen. Lejos de ser simplemente cambios de humor pasajeros, se manifiesta a través de episodios distintivos de depresión y manía o hipomanía, que alteran drásticamente el estado de ánimo, la energía y la capacidad de funcionamiento. Comprender la neurociencia detrás de este trastorno es fundamental para arrojar luz sobre sus orígenes, sus manifestaciones y el desarrollo de tratamientos más efectivos.

Aunque la experiencia clínica nos ha permitido describir y clasificar sus síntomas a lo largo de la historia, la investigación científica, en particular desde la neurociencia, busca desentrañar los mecanismos biológicos subyacentes. Este artículo explora qué sabemos hoy sobre el cerebro bipolar, desde sus fundamentos genéticos hasta los complejos circuitos neuronales y los desequilibrios químicos que parecen desempeñar un papel crucial.
- ¿Qué es el Trastorno Bipolar y Cómo se Diagnostica?
- La Neurociencia Detrás del Trastorno Bipolar: Una Visión General
- Circuitos Cerebrales y Estructuras Implicadas
- Desequilibrios Neuroquímicos: El Papel de la Dopamina y Otros Neurotransmisores
- Otros Factores Neurobiológicos Clave
- Impacto en la Función Cognitiva y Relevancia Clínica
- Preguntas Frecuentes sobre Neurociencia y Trastorno Bipolar
- Conclusión
¿Qué es el Trastorno Bipolar y Cómo se Diagnostica?
El trastorno bipolar es, ante todo, un trastorno del estado del ánimo, caracterizado por la alternancia de episodios depresivos mayores y episodios maníacos o hipomaníacos. Es una enfermedad crónica y recurrente, lo que significa que tiende a persistir a lo largo del tiempo y los episodios pueden repetirse. Los episodios depresivos se caracterizan por síntomas como tristeza profunda, pérdida de interés o placer (anhedonia), cambios en el apetito y el sueño, fatiga, dificultad para concentrarse y pensamientos de desesperanza o suicidio.
Por otro lado, los episodios maníacos o hipomaníacos implican un período de estado de ánimo anormalmente elevado, expansivo o irritable, acompañado de un aumento inusual de la energía y la actividad. Los síntomas maníacos pueden incluir euforia, grandiosidad, disminución de la necesidad de dormir, verborrea, fuga de ideas, distractibilidad, aumento de la actividad dirigida a objetivos y participación excesiva en actividades placenteras con alto potencial de consecuencias dolorosas (conductas de riesgo). Los episodios hipomaníacos son similares pero menos severos y no causan un deterioro significativo en el funcionamiento ni requieren hospitalización.
La presentación del trastorno bipolar varía. Típicamente, comienza a manifestarse en la adolescencia o en la tercera o cuarta década de la vida. El primer episodio puede ser maníaco, depresivo o mixto (donde coexisten síntomas de ambos polos), lo que influye en cómo se presenta inicialmente la enfermedad. Generalmente, los episodios maníacos son más comunes en la juventud y el inicio de la edad adulta, mientras que los episodios depresivos predominan en edades más avanzadas, aunque se han reportado casos de manía por encima de los 65 años.
Es crucial entender que el diagnóstico del trastorno bipolar es clínico. Esto significa que se basa fundamentalmente en la historia detallada de los síntomas del paciente, la información proporcionada por familiares o allegados, la observación del comportamiento y la evaluación por parte de un profesional de la salud mental cualificado (psiquiatra o psicólogo clínico). No existe actualmente un único estudio de laboratorio, prueba de imagen o marcador biológico que por sí solo pueda diagnosticar definitivamente el trastorno bipolar. Las herramientas de neurociencia que se describen a continuación son útiles para comprender la fisiopatología del trastorno y buscar posibles biomarcadores futuros, pero no son, a día de hoy, métodos de diagnóstico estándar.
La Neurociencia Detrás del Trastorno Bipolar: Una Visión General
La etiología exacta del trastorno bipolar aún no se conoce por completo, pero la investigación apunta a una compleja interacción entre múltiples factores. Se considera que la enfermedad es el resultado de la interconexión dinámica entre factores genéticos, neuroquímicos y ambientales. Estos elementos interactúan para afectar la estructura, función y conectividad del cerebro, dando lugar a la sintomatología característica.
Además, existe la hipótesis de la neuroprogresión. Según este concepto, el trastorno bipolar podría ser una condición progresiva donde la recurrencia de episodios de ánimo, el retraso en el diagnóstico o un tratamiento inadecuado pueden llevar a alteraciones cerebrales más permanentes, un deterioro cognitivo y un declive funcional con el tiempo. Esta neuroprogresión podría estar asociada a la acumulación de efectos negativos de la disfunción inmune, el estrés oxidativo, la alteración de factores neurotróficos, la disfunción mitocondrial y la aceleración del envejecimiento celular.
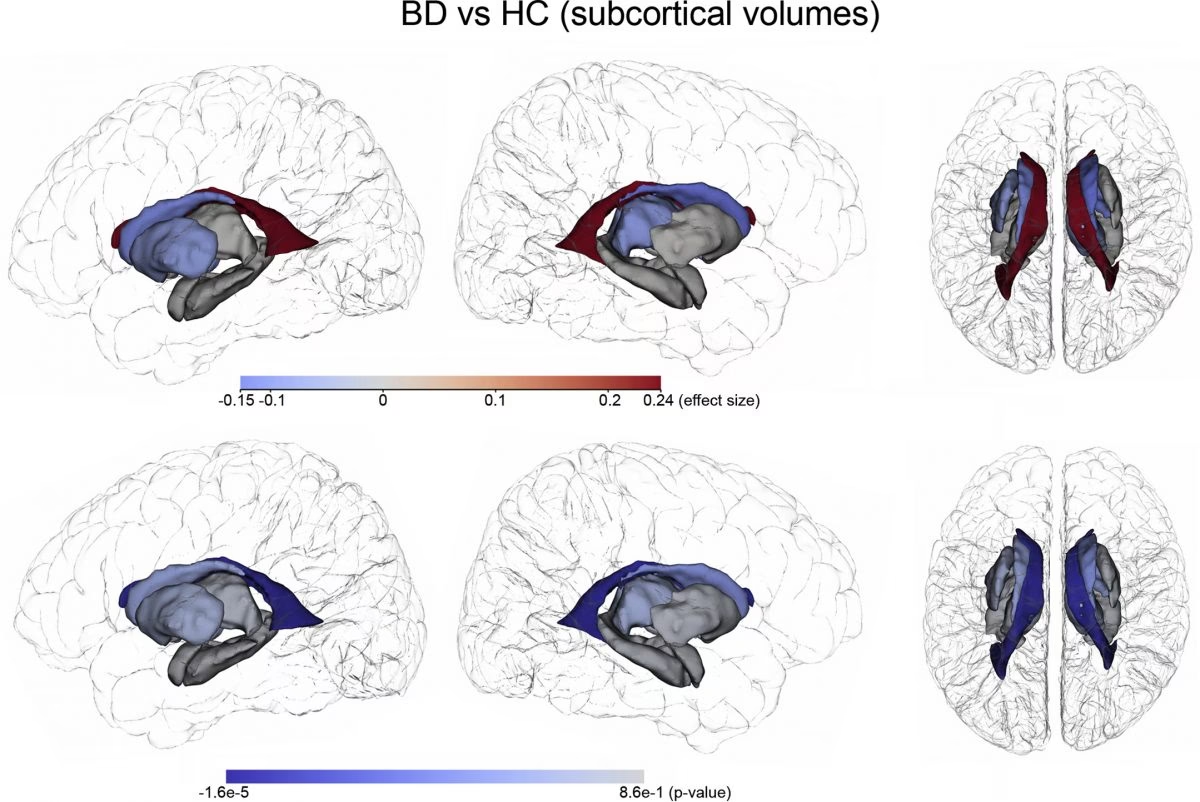
Circuitos Cerebrales y Estructuras Implicadas
Los estudios de neuroimagen, tanto estructurales (como la resonancia magnética - RM) como funcionales (como la RM funcional - RMF), han proporcionado información valiosa sobre las diferencias cerebrales en personas con trastorno bipolar en comparación con individuos sanos. Estos estudios sugieren que no hay una única área cerebral responsable, sino que la fisiopatología implica una red distribuida de regiones cerebrales.
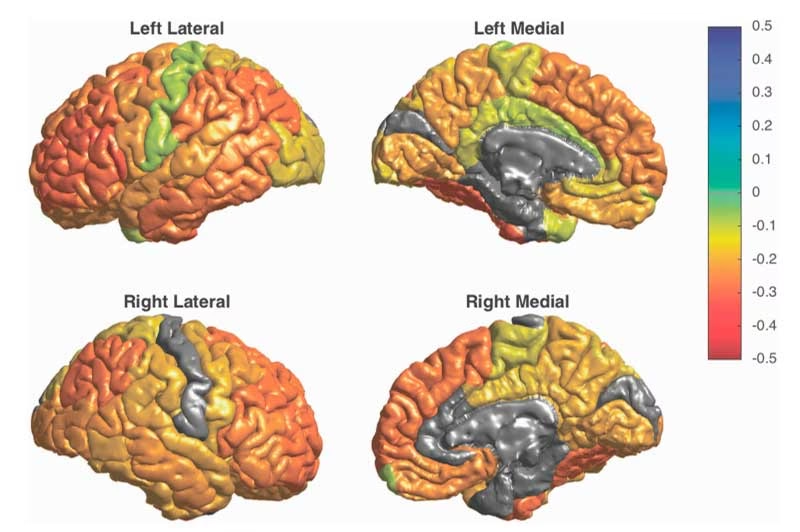
A nivel estructural, se han reportado diversas anomalías, aunque con hallazgos a veces inconsistentes. Estudios tempranos con tomografía computarizada (TC) ya sugerían ventrículos cerebrales más grandes. Investigaciones con RM han señalado un tercer ventrículo más grande y un cerebelo más pequeño en algunos pacientes. Más recientemente, estudios a gran escala han identificado una reducción bilateral en el grosor cortical en regiones frontales, temporales y parietales, con áreas específicas como la corteza frontal media rostral izquierda, el giro fusiforme izquierdo y el pars opercularis izquierdo particularmente afectadas. La duración de la enfermedad se ha asociado con el grosor cortical, y el uso de litio con un posible aumento del mismo. También se han observado volúmenes alterados en estructuras subcorticales implicadas en la regulación del estado de ánimo y la recompensa, como la amígdala y el hipocampo (a menudo reportados como más pequeños) y el estriado (a veces reportado como más grande), aunque los hallazgos varían entre estudios.
La sustancia blanca, que conecta diferentes regiones cerebrales, también muestra alteraciones. Estudios de imagen por tensor de difusión (DTI) han encontrado una disminución en la anisotropía fraccional (FA), un indicador de la integridad de las fibras, especialmente en los tractos fronto-límbicos y el cuerpo calloso. Esto sugiere problemas en la conectividad entre las regiones corticales y las estructuras límbicas, fundamentales para la regulación emocional.
Desde una perspectiva funcional, la RMF ha permitido observar la actividad cerebral mientras los pacientes realizan tareas cognitivas o emocionales. Durante los episodios maníacos, se ha observado una desregulación de los circuitos prefrontales mediales y ventrales (incluyendo la corteza orbitofrontal) durante la toma de decisiones de riesgo. También se ha reportado una activación atenuada de la corteza prefrontal orbitofrontal lateral derecha durante tareas de control inhibitorio. Estos hallazgos funcionales en la corteza orbitofrontal podrían relacionarse con la desinhibición y las conductas de riesgo características de la manía.
En la fase de remisión (eutimia), aunque los síntomas agudos han remitido, los estudios funcionales aún detectan diferencias. Se ha observado una actividad reducida en la corteza cingulada anterior durante tareas que requieren control ejecutivo, y una posible deactivación en la corteza prefrontal orbital y medial, lo que podría ser un marcador de rasgo (presente independientemente del estado de ánimo). Un hallazgo interesante en la eutimia y la depresión bipolar es la hiperactividad de las estructuras límbicas subcorticales, como la amígdala y el estriado ventral, incluso durante el procesamiento de estímulos emocionalmente neutros. Esto sugiere que las personas con trastorno bipolar podrían procesar información no emocional de manera más emocional, lo que podría contribuir a su vulnerabilidad emocional.
En la depresión bipolar, los estudios apuntan a una disminución del metabolismo o la activación en la corteza prefrontal durante el descanso o tareas cognitivas, junto con un aumento de la actividad en estructuras subcorticales límbicas. Esta combinación de hipoactividad prefrontal (relacionada con déficits cognitivos y de regulación) e hiperactividad límbica (relacionada con el procesamiento emocional) es un patrón recurrente en la investigación.
Desequilibrios Neuroquímicos: El Papel de la Dopamina y Otros Neurotransmisores
Los neurotransmisores, sustancias químicas que transmiten señales entre las neuronas, juegan un papel fundamental en la regulación del estado de ánimo, el pensamiento y el comportamiento. En el trastorno bipolar, se cree que existen desequilibrios en varios sistemas de neurotransmisores.
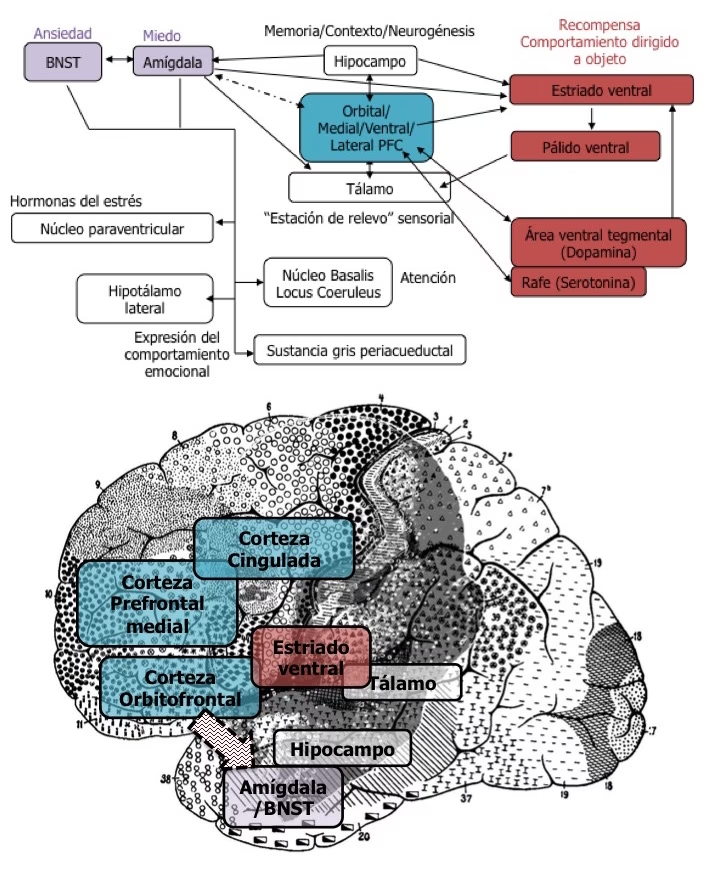
La dopamina es uno de los neurotransmisores más estudiados en el contexto del trastorno bipolar. Está relacionada con funciones motrices, emociones, motivación y el sistema de recompensa. La evidencia sugiere que la actividad dopaminérgica está aumentada durante los episodios maníacos e hipomaníacos. Por el contrario, una reducción en la función dopaminérgica podría contribuir a los síntomas depresivos.
Estudios han detectado niveles elevados de ácido homovalínico (HVA), un metabolito de la dopamina, en el líquido cefalorraquídeo y el plasma de pacientes durante episodios maníacos. Un aumento progresivo del HVA en pacientes depresivos que experimentan un "viraje" hacia la manía (especialmente con síntomas psicóticos) después de recibir antidepresivos refuerza la implicación de la dopamina en la fase maníaca. Los niveles elevados de HVA antes del tratamiento maníaco incluso pueden predecir una mejor respuesta a los antipsicóticos, fármacos que actúan bloqueando los receptores dopaminérgicos D2.
Los medicamentos utilizados para tratar el trastorno bipolar a menudo modulan la actividad dopaminérgica. Los antipsicóticos, tanto convencionales (como haloperidol y clorpromazina) como atípicos (como aripiprazol, clozapina, quetiapina, risperidona), son eficaces en la manía y bloquean los receptores D2. Se ha sugerido una mayor densidad de receptores D2 en pacientes con manía psicótica.
Los estabilizadores del ánimo también interactúan con el sistema dopaminérgico. El litio parece reducir la producción global de dopamina y modificar la sensibilidad del receptor D1. El valproato, otro estabilizador clave, podría reducir la síntesis o liberación presináptica de dopamina de forma indirecta. La carbamazepina y la lamotrigina, también utilizadas, tienen acciones que podrían influir indirectamente en este sistema o en otros.
El uso de sustancias estimulantes como la cocaína y las anfetaminas, que aumentan drásticamente la dopamina sináptica, puede precipitar episodios maníacos o psicóticos, especialmente en personas con predisposición al trastorno bipolar, lo que subraya aún más el papel de la dopamina.
Aunque la dopamina es central, otros sistemas de neurotransmisores también están implicados. La serotonina y la noradrenalina, clásicamente asociadas a la depresión unipolar, también desempeñan un papel en el trastorno bipolar, especialmente en la fase depresiva y en la respuesta a antidepresivos (aunque estos últimos deben usarse con precaución debido al riesgo de inducir manía). El sistema glutamatérgico, a través de sus metabolitos en la vía de la quinurenina, también se ha vinculado a la neurotoxicidad y la disfunción cognitiva en el trastorno bipolar.

Otros Factores Neurobiológicos Clave
Más allá de los neurotransmisores y las estructuras cerebrales, una serie de procesos biológicos complejos contribuyen a la vulnerabilidad y progresión del trastorno bipolar:
- Genética y Epigenética: Existe una fuerte predisposición genética, con estudios en gemelos que sugieren una heredabilidad del 70-80%. El riesgo es significativamente mayor en familiares de primer grado. Sin embargo, es un trastorno poligénico, lo que significa que múltiples genes con pequeños efectos contribuyen al riesgo, no un único gen. La brecha entre la heredabilidad estimada y los genes identificados sugiere la importancia de otros factores, incluyendo las interacciones gen-ambiente y la epigenética. Los mecanismos epigenéticos (modificaciones en la expresión génica sin cambiar la secuencia del ADN) pueden ser influenciados por el ambiente (como el estrés temprano) y se han asociado con la patogénesis y progresión del trastorno, así como con una posible aceleración del envejecimiento biológico.
- Neuroplasticidad y Factores Neurotróficos: La capacidad del cerebro para cambiar y adaptarse (neuroplasticidad) parece alterada en el trastorno bipolar. Los factores neurotróficos, como el Factor Neurotrófico Derivado del Cerebro (BDNF), son cruciales para la supervivencia neuronal, el crecimiento y la formación de sinapsis. Se han reportado niveles reducidos de BDNF y su receptor en sangre y cerebro de pacientes con trastorno bipolar, y ciertas variantes genéticas del BDNF se asocian al trastorno. Las alteraciones en estos factores podrían contribuir al daño celular y a los déficits cognitivos observados.
- Disfunción Mitocondrial y Estrés Oxidativo: Las mitocondrias son las "centrales energéticas" de las células. Se ha propuesto que la disfunción mitocondrial, que lleva a una producción de energía ineficiente y un aumento del estrés oxidativo (un desequilibrio entre la producción de radicales libres y la capacidad antioxidante del cuerpo), juega un papel central en la patofisiología del trastorno bipolar. Se han encontrado marcadores elevados de estrés oxidativo y evidencia de metabolismo energético alterado en el cerebro de pacientes. Estos procesos pueden dañar las células cerebrales y contribuir a la neuroprogresión.
- Desequilibrio Inmune-Inflamatorio: Existe evidencia de una activación del sistema inmune en el trastorno bipolar, con niveles elevados de citoquinas pro-inflamatorias (moléculas señalizadoras del sistema inmune), especialmente durante los episodios agudos. Esta inflamación puede interactuar con otros sistemas, como la vía de la quinurenina, un metabolismo del triptófano que, cuando se desequilibra por la inflamación, puede producir metabolitos neurotóxicos, contribuyendo a la disfunción neuronal y cognitiva.
- Eje Hipotalámico-Pituitario-Adrenal (HPA): Este eje es el principal mediador de la respuesta al estrés. Las anomalías en el eje HPA, que resultan en una producción excesiva de cortisol (la hormona del estrés), son comunes en el trastorno bipolar, particularmente en la fase maníaca y a menudo persistiendo en la eutimia. Un eje HPA hiperactivo puede disminuir la resiliencia al estrés, aumentar el riesgo de recaídas y tener efectos neurotóxicos, especialmente en el hipocampo, una estructura clave para la memoria y la regulación emocional.
- Alteraciones de los Ritmos Circadianos: Los problemas de sueño y la desregulación de los ritmos circadianos (los ciclos biológicos de 24 horas) son síntomas cardinales del trastorno bipolar y pueden persistir incluso en la remisión. Se ha observado un patrón de sueño-vigilia más irregular y una preferencia por el horario nocturno (cronotipo vespertino) en pacientes y personas en riesgo. Las alteraciones en la secreción de melatonina y cortisol, que siguen patrones circadianos, también se han documentado. Varios genes implicados en la regulación de los ritmos circadianos se han asociado con el riesgo de desarrollar trastorno bipolar y con características como la edad de inicio o la velocidad de ciclaje de los episodios.
Impacto en la Función Cognitiva y Relevancia Clínica
Los déficits cognitivos son comunes en el trastorno bipolar y afectan áreas como la atención, la función ejecutiva (planificación, toma de decisiones, control de impulsos) y el procesamiento emocional. Estos déficits son más pronunciados durante los episodios agudos, pero a menudo persisten, aunque de forma más sutil, durante la remisión, afectando la capacidad funcional y la calidad de vida.
La investigación en neurociencia ayuda a vincular estos déficits cognitivos con las disfunciones cerebrales observadas. Por ejemplo, los problemas en la toma de decisiones de riesgo durante la manía se correlacionan con la actividad alterada en la corteza orbitofrontal. Los déficits de atención sostenida, que pueden ser un marcador de rasgo, podrían relacionarse con disfunciones en los circuitos frontales.
Es importante considerar cómo los tratamientos farmacológicos impactan en la cognición. El litio, por ejemplo, puede afectar la velocidad psicomotora y, en algunos casos, la memoria. Los antipsicóticos se han asociado con déficits en la función ejecutiva. Comprender estos efectos es vital para optimizar el tratamiento y el manejo de los pacientes.
Aunque aún no se utilizan rutinariamente para el diagnóstico, las técnicas de neuroimagen y las evaluaciones neurocognitivas tienen el potencial de convertirse en herramientas para monitorizar la progresión de la enfermedad, predecir la respuesta al tratamiento y, posiblemente, identificar subtipos de pacientes que se beneficiarían más de intervenciones específicas.
Preguntas Frecuentes sobre Neurociencia y Trastorno Bipolar
| Pregunta | Respuesta |
|---|---|
| ¿Existe un estudio para saber si tengo trastorno bipolar? | No, actualmente no existe un único estudio o prueba (de sangre, genética, de imagen) que diagnostique definitivamente el trastorno bipolar. El diagnóstico es fundamentalmente clínico, basado en la evaluación de los síntomas y la historia del paciente por parte de un profesional. |
| ¿Qué sustancia falta en el cerebro de alguien con trastorno bipolar? | No se trata de la "falta" de una única sustancia, sino de desequilibrios complejos en varios neurotransmisores y sistemas químicos. La dopamina es particularmente relevante, con evidencia de un exceso de actividad en la manía y una posible disminución en la depresión. Otros neurotransmisores como la serotonina y la noradrenalina también están implicados. |
| ¿El cerebro de una persona con trastorno bipolar es diferente al de alguien sin el trastorno? | Sí, estudios de neuroimagen han mostrado diferencias promedio en la estructura (volumen de ciertas áreas, grosor cortical, sustancia blanca) y la función (patrones de actividad y conectividad) del cerebro en personas con trastorno bipolar, aunque estos hallazgos varían y no permiten un diagnóstico individual. |
| ¿El trastorno bipolar empeora con el tiempo? | Existe el concepto de neuroprogresión, que sugiere que la recurrencia de episodios de ánimo puede asociarse con cambios cerebrales acumulativos y un mayor deterioro funcional y cognitivo a lo largo del tiempo en algunos individuos, especialmente si el tratamiento no es óptimo. |
| ¿La genética causa el trastorno bipolar? | La genética juega un papel importante en la predisposición (riesgo) al trastorno bipolar, con una heredabilidad significativa. Sin embargo, no es el único factor; interactúa con factores ambientales y otros mecanismos biológicos. No es una enfermedad causada por un "gen único". |
Conclusión
La neurociencia continúa desvelando las complejidades del trastorno bipolar. Lo que emerge es un cuadro de una enfermedad que afecta múltiples sistemas cerebrales, desde la delicada danza de los neurotransmisores como la dopamina hasta la arquitectura de los circuitos neuronales y los procesos celulares como la función mitocondrial y la inflamación. La interacción entre factores genéticos, epigenéticos y ambientales moldea la vulnerabilidad individual y el curso de la enfermedad.
A pesar de los avances significativos en nuestra comprensión biológica, persisten desafíos importantes. La heterogeneidad del trastorno, la falta de biomarcadores definitivos para el diagnóstico y la respuesta al tratamiento, y la necesidad de estudios longitudinales y que integren múltiples fuentes de datos (genómicos, de imagen, clínicos) son áreas clave para la investigación futura. Aunque hoy el diagnóstico sigue siendo una evaluación clínica experta, la esperanza es que la neurociencia continúe proporcionando las bases para tratamientos más personalizados y efectivos, y quizás algún día, herramientas que ayuden en la detección temprana y la predicción del curso de esta compleja condición del estado del ánimo.
Si quieres conocer otros artículos parecidos a Neurociencia del Trastorno Bipolar puedes visitar la categoría Neurociencia.

