El cerebro, ese órgano extraordinariamente complejo, es el centro de control de nuestra existencia. Dirige nuestros pensamientos, emociones, movimientos, decisiones y hasta las funciones automáticas del cuerpo. Cada experiencia, cada sentimiento, cada acción, tiene su origen o pasa por esta intrincada red neuronal. Si bien todos sabemos que la depresión afecta profundamente nuestro estado de ánimo, generando tristeza y pensamientos negativos persistentes, es menos conocido el impacto que este trastorno puede tener en la estructura física y la química de nuestro cerebro. La depresión mayor, lejos de ser solo una 'sensación', es una condición que puede dejar una huella tangible en nuestra neuroanatomía.

Afortunadamente, los avances en tecnología y neurociencia nos permiten hoy en día adentrarnos en la comprensión de estos síntomas físicos y los cambios cerebrales asociados a la depresión. Entender cómo el trastorno depresivo mayor afecta regiones cerebrales específicas y sus procesos químicos es fundamental para desarrollar y aplicar tratamientos más precisos y efectivos, que puedan ofrecer un camino sólido hacia la recuperación y un cambio duradero. Acompáñanos en este viaje por la ciencia detrás de la depresión y su relación con el cerebro.
- ¿Qué es el Trastorno Depresivo Mayor?
- Los Mensajeros Químicos del Cerebro: Neurotransmisores
- Cambios Estructurales en el Cerebro Asociados a la Depresión
- El Impacto Cognitivo de la Depresión Mayor
- ¿Son Permanentes los Cambios Cerebrales Causados por la Depresión?
- Enfoques de Tratamiento con Impacto Cerebral
- Preguntas Frecuentes sobre la Depresión y el Cerebro
- Buscando Ayuda Profesional
¿Qué es el Trastorno Depresivo Mayor?
En el ámbito de la salud mental, lo que comúnmente llamamos 'depresión clínica' se conoce técnicamente como Trastorno Depresivo Mayor (TDM). Esta es una condición psicológica seria caracterizada por sentimientos de tristeza o vacío significativos y persistentes, pérdida de interés o placer en actividades que antes se disfrutaban (anhedonia), y una amplia gama de síntomas físicos y cognitivos. Los síntomas del TDM van mucho más allá de sentirse desanimado por unos días; pueden ser tan abrumadores que dificultan o impiden la realización de actividades básicas diarias, como comer, dormir o incluso levantarse de la cama.
Si bien la tristeza y la desesperanza son síntomas centrales, el TDM se manifiesta de diversas formas. Otros signos comunes a los que debemos prestar atención incluyen:
- Fatiga constante o falta de energía.
- Alteraciones del sueño (insomnio o dormir demasiado).
- Cambios notables en el apetito o el peso (aumento o pérdida significativa sin dieta).
- Dificultad para concentrarse, recordar o tomar decisiones.
- Inquietud o lentitud psicomotora (observada por otros).
- Sentimientos de inutilidad o culpa excesiva.
- Dolores físicos o molestias sin una causa médica clara (dolores de cabeza, problemas digestivos).
- Un sistema inmunológico aparentemente debilitado.
- Pensamientos de muerte o suicidio.
Según las directrices diagnósticas, la presencia de cinco o más de estos síntomas durante un período de dos semanas o más, con al menos uno siendo estado de ánimo deprimido o pérdida de interés/placer, puede indicar un TDM. Si experimentas pensamientos suicidas, es crucial buscar ayuda profesional de inmediato.
Los Mensajeros Químicos del Cerebro: Neurotransmisores
El cerebro es una red compleja de células, y la comunicación entre ellas es vital. Esta comunicación se lleva a cabo principalmente a través de mensajeros químicos llamados neurotransmisores. Estas sustancias se liberan desde una neurona y viajan a través de un pequeño espacio (sinapsis) para unirse a receptores en otra neurona, transmitiendo un mensaje. Los mensajes pueden ser de tres tipos principales: excitar (aumentar la actividad de la neurona receptora), inhibir (disminuir la actividad) o modular (ajustar la actividad de formas más complejas).
La investigación científica ha explorado extensamente la relación entre la actividad anormal de los neurotransmisores y los trastornos del estado de ánimo como la depresión. Se ha identificado que varios de estos mensajeros químicos juegan un papel crucial en el desarrollo y mantenimiento de los síntomas depresivos.
Neurotransmisores Clave y la Depresión
Algunos de los neurotransmisores más estudiados en relación con el TDM son:
- Dopamina: Fundamental para la motivación, la recompensa y la capacidad de experimentar placer. Niveles bajos de dopamina se asocian con la anhedonia, un síntoma central de la depresión.
- Norepinefrina: Participa en la respuesta al estrés, el estado de alerta y la energía. A menudo se describe como parte del sistema de "alarma" del cuerpo. En la depresión, su actividad puede estar desregulada.
- Serotonina: Influye en el estado de ánimo, el sueño, el apetito y el procesamiento emocional. Es uno de los neurotransmisores más asociados con la regulación del estado de ánimo, y su disfunción es un objetivo principal de muchos antidepresivos.
- Glutamato: Es el principal neurotransmisor excitador del sistema nervioso central, esencial para el aprendizaje y la memoria. Niveles excesivos de glutamato pueden ser tóxicos para las neuronas.
- GABA (Ácido Gamma-Aminobutírico): Es el principal neurotransmisor inhibidor, que tiene un efecto calmante y ayuda a contrarrestar la sobreexcitación neuronal, importante en la regulación de la ansiedad y el estrés.
Históricamente, la investigación se centró en la "hipótesis monoaminérgica" de la depresión, enfocada en la dopamina, norepinefrina y serotonina. Sin embargo, estudios más recientes han ampliado esta visión para incluir el glutamato y el GABA, sugiriendo que un desequilibrio general en la actividad de múltiples neurotransmisores contribuye al TDM.
Durante un episodio de TDM, se ha observado que los niveles o la actividad de la dopamina, serotonina y GABA tienden a disminuir (infraactividad), mientras que la actividad de la norepinefrina y el glutamato puede aumentar (sobreactividad). Este desequilibrio químico no es solo un síntoma, sino que puede tener consecuencias perjudiciales para las células cerebrales y alterar la forma en que diferentes regiones del cerebro se comunican y funcionan.
| Neurotransmisor | Función Principal | Estado Típico en Salud | Estado Típico en Depresión Mayor |
|---|---|---|---|
| Dopamina | Placer, Motivación | Niveles equilibrados | Niveles reducidos |
| Norepinefrina | Alerta, Energía, Estrés | Respuesta controlada | Actividad aumentada |
| Serotonina | Ánimo, Sueño, Apetito | Niveles equilibrados | Niveles reducidos |
| Glutamato | Excitación, Aprendizaje | Actividad regulada | Actividad aumentada |
| GABA | Inhibición, Calma | Actividad suficiente | Actividad reducida |
Cambios Estructurales en el Cerebro Asociados a la Depresión
Gracias a técnicas de neuroimagen como la resonancia magnética, los científicos han podido observar que el TDM no tratado a largo plazo puede inducir cambios físicos en la estructura del cerebro. Estas alteraciones pueden incluir la reducción del volumen en ciertas áreas cerebrales o cambios en su forma.
Uno de los mecanismos detrás de estos cambios estructurales es la pérdida o modificación del volumen de materia gris (VMG). La materia gris contiene la mayoría de los cuerpos neuronales y sinapsis, siendo crucial para el procesamiento de la información. La reducción del VMG en ciertas regiones sugiere una pérdida de células neuronales, una disminución en el número de conexiones sinápticas o una reducción en el soporte glial.
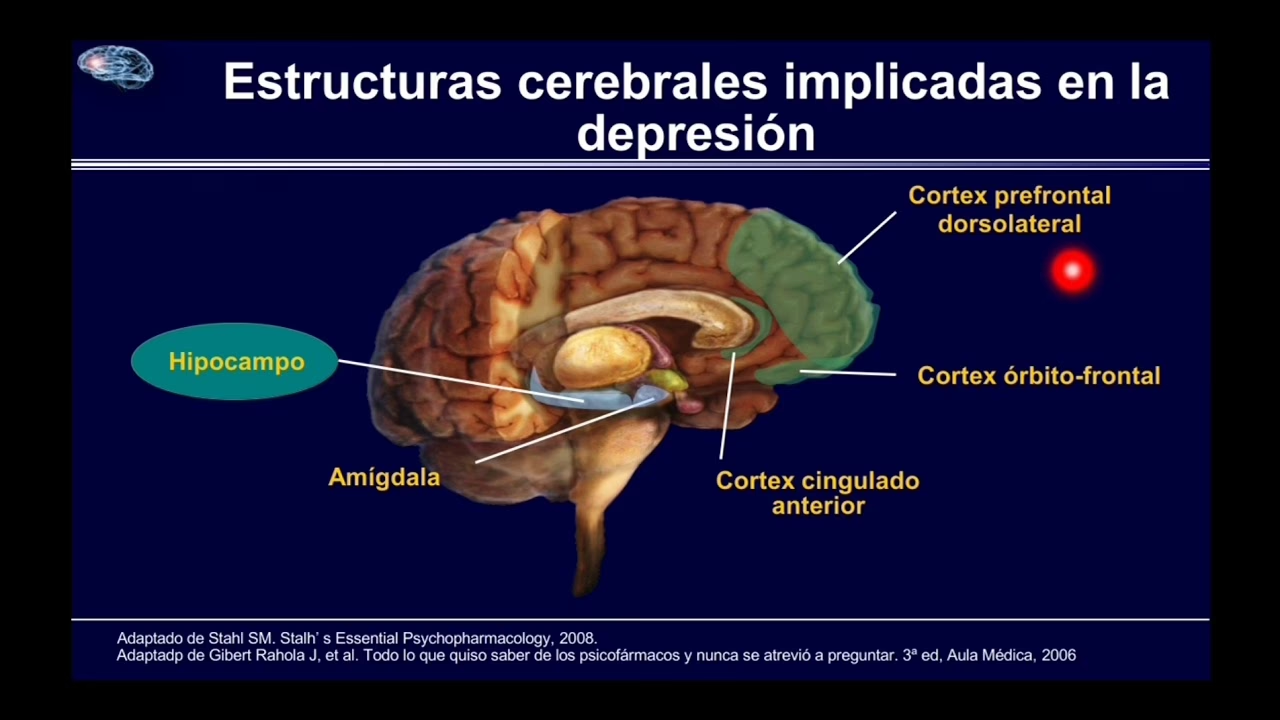
Regiones Cerebrales Específicamente Afectadas
Varias áreas del cerebro son particularmente vulnerables a los efectos del TDM:
La corteza prefrontal
Esta región, ubicada en la parte frontal del cerebro, es fundamental para las funciones ejecutivas superiores: planificación, toma de decisiones, memoria de trabajo, control de impulsos, regulación conductual, aprendizaje de reglas y la expresión de la personalidad y las emociones sociales. La corteza prefrontal es notablemente sensible a las hormonas del estrés, lo que explica por qué el estrés crónico puede afectar la capacidad de tomar decisiones o concentrarse. Numerosos estudios de neuroimagen han reportado anormalidades estructurales y funcionales en subregiones de la corteza prefrontal en individuos con TDM.
El hipocampo
El hipocampo, una estructura clave en el lóbulo temporal medial, es vital para el aprendizaje, la formación de nuevos recuerdos y la regulación de la respuesta al estrés. Es una de las áreas cerebrales más estudiadas en relación con la depresión, en parte debido a su notable capacidad de neuroplasticidad, la habilidad del cerebro para cambiar y adaptarse formando nuevas conexiones neuronales. Sin embargo, la investigación ha demostrado consistentemente que el estrés crónico y la depresión a largo plazo pueden llevar a la atrofia o encogimiento del hipocampo, lo que podría contribuir a los problemas de memoria y concentración observados en el TDM.
La amígdala
Ubicada cerca del hipocampo, la amígdala es la principal estructura implicada en el procesamiento de las emociones, especialmente el miedo y la ansiedad, y juega un papel central en la activación de nuestra respuesta de "lucha, huida o congelación" ante una amenaza. La investigación ha encontrado que la amígdala puede mostrar cambios de tamaño en personas con depresión. En episodios agudos de TDM, a menudo se observa un aumento en el tamaño de la amígdala, lo que podría reflejar una hiperactividad en el procesamiento de las emociones negativas. Sin embargo, en casos de depresión crónica o recurrente, algunos estudios sugieren que el tamaño de la amígdala podría disminuir.
Inflamación Cerebral
Además de los cambios estructurales y químicos, la investigación emergente sugiere que la inflamación cerebral puede desempeñar un papel en el TDM. Aunque una respuesta inflamatoria es parte del sistema inmunológico normal, la inflamación crónica o excesiva en el cerebro, observada en algunas personas con depresión clínica, podría contribuir a los síntomas y aumentar el riesgo de otros problemas de salud física y mental. Esta inflamación podría ser tanto una causa como una consecuencia de los desequilibrios neuroquímicos y estructurales.
El Impacto Cognitivo de la Depresión Mayor
Más allá de los síntomas anímicos, el TDM tiene un profundo impacto en las funciones cognitivas. La inatención, los problemas de memoria, la lentitud en el procesamiento de la información, la dificultad para tomar decisiones y la desorganización son quejas frecuentes. Estos déficits cognitivos no son triviales; contribuyen significativamente a la dificultad para funcionar en el día a día, afectando el rendimiento laboral, las relaciones y la calidad de vida general. Además, pueden hacer que sea más difícil para las personas con depresión participar plenamente en el tratamiento y recuperarse de los síntomas anímicos.
Un aspecto interesante revelado por la investigación es la diferencia entre el rendimiento cognitivo objetivo (medido con pruebas neuropsicológicas) y la percepción que los propios pacientes tienen de sus capacidades cognitivas. Se ha observado que muchos pacientes con TDM perciben sus problemas de atención, memoria y velocidad de pensamiento como más graves de lo que sugieren las pruebas objetivas. Esta percepción negativa, por sí sola, puede afectar la productividad y la calidad de vida, independientemente del déficit real.

La gravedad de los síntomas depresivos parece influir en esta discrepancia. Las personas con depresión más severa tienden a tener un rendimiento objetivo peor y, a la vez, una percepción más precisa de sus déficits (aunque negativa). Aquellos con síntomas más leves pueden sobreestimar sus capacidades. Las funciones ejecutivas, que incluyen la metacognición (la capacidad de pensar sobre el propio pensamiento), también juegan un papel. Una mejor función ejecutiva podría permitir a los pacientes detectar mejor sus propios déficits al comparar su estado actual con su funcionamiento previo a la enfermedad.
Esta distinción entre déficit objetivo y percepción subraya la importancia de abordar ambos aspectos en el tratamiento. La rehabilitación cognitiva no solo podría centrarse en mejorar el rendimiento en tareas de memoria o atención, sino también en trabajar la percepción que el paciente tiene de sus capacidades, quizás fomentando la aceptación de las dificultades actuales.
¿Son Permanentes los Cambios Cerebrales Causados por la Depresión?
Esta es una pregunta crucial y, afortunadamente, la respuesta en la mayoría de los casos es alentadora: los cambios cerebrales asociados al TDM no suelen ser permanentes, siempre y cuando la persona reciba un tratamiento adecuado y oportuno. El cerebro posee una capacidad asombrosa conocida como neuroplasticidad. Esta habilidad le permite reorganizarse, formar nuevas conexiones neuronales y, en ciertas áreas como el hipocampo, incluso generar nuevas células neuronales (neurogénesis).
La neuroplasticidad es la base de la recuperación. Con un tratamiento efectivo, los desequilibrios químicos pueden corregirse, la actividad neuronal puede normalizarse y las estructuras cerebrales que se vieron afectadas pueden recuperar volumen y función. Sin embargo, la prontitud en la búsqueda y adherencia al tratamiento es vital. Cuanto más tiempo persista el TDM sin tratamiento, mayores pueden ser los cambios y más difícil, aunque no imposible, puede ser la recuperación completa de ciertas funciones.
Enfoques de Tratamiento con Impacto Cerebral
Existen diversas estrategias terapéuticas para tratar el TDM, muchas de las cuales actúan influyendo directamente en la química y la función cerebral. Los tratamientos más comunes incluyen la psicoterapia (como la Terapia Cognitivo-Conductual o la Terapia Interpersonal) y los medicamentos antidepresivos. Los antidepresivos, particularmente los inhibidores selectivos de la recaptación de serotonina (ISRS), actúan principalmente aumentando la disponibilidad de neurotransmisores clave como la serotonina en las sinapsis, ayudando a restaurar el equilibrio químico.
Sin embargo, para un porcentaje significativo de personas, la depresión mayor puede ser resistente a estos tratamientos estándar. En estos casos, las terapias de neuromodulación, que actúan directamente sobre la actividad cerebral, han demostrado ser efectivas. Una de ellas es la Estimulación Magnética Transcraneal (EMT).
Estimulación Magnética Transcraneal (EMT)
La EMT es un tratamiento no invasivo y generalmente indoloro aprobado para la depresión resistente al tratamiento. Consiste en utilizar pulsos magnéticos dirigidos a áreas específicas del cerebro, típicamente la corteza prefrontal, que se sabe que están hipoactivas en la depresión. Estos pulsos magnéticos inducen pequeñas corrientes eléctricas en las neuronas, ayudando a modular su actividad: estimular áreas que están poco activas o calmar áreas que están hiperactivas. A diferencia de otras formas de estimulación cerebral, la EMT se dirige a regiones específicas sin necesidad de anestesia o ingreso hospitalario, permitiendo a los pacientes reanudar sus actividades normales inmediatamente después de la sesión.
La EMT representa un ejemplo de cómo la comprensión de los cambios cerebrales en la depresión ha llevado al desarrollo de tratamientos dirigidos a corregir estas disfunciones subyacentes, aprovechando la capacidad de neuroplasticidad del cerebro para promover la recuperación.
Preguntas Frecuentes sobre la Depresión y el Cerebro
¿La depresión causa daño cerebral permanente?
Generalmente no. Aunque el TDM no tratado puede causar cambios estructurales y químicos, el cerebro tiene neuroplasticidad y puede recuperarse con tratamiento adecuado. La clave está en buscar ayuda profesional a tiempo.
¿Qué neurotransmisores están involucrados en la depresión?
Varios, incluyendo serotonina, dopamina, norepinefrina, glutamato y GABA. En la depresión, a menudo hay un desequilibrio en los niveles o la actividad de estos neurotransmisores.
¿Qué partes del cerebro se ven afectadas por la depresión?
Principalmente la corteza prefrontal, el hipocampo y la amígdala. Estas regiones pueden mostrar cambios en volumen o actividad.
¿La depresión afecta la memoria y la concentración?
Sí. Los cambios en el hipocampo y la corteza prefrontal, así como los desequilibrios en neurotransmisores, contribuyen a problemas de memoria, atención y funciones ejecutivas en personas con TDM.
¿Cómo ayudan los tratamientos como la EMT a los cambios cerebrales?
La EMT utiliza pulsos magnéticos para estimular o modular la actividad en áreas cerebrales específicas, como la corteza prefrontal, que están disfuncionales en la depresión. Esto ayuda a restaurar la comunicación neuronal y aprovecha la neuroplasticidad para promover la recuperación.
Buscando Ayuda Profesional
El Trastorno Depresivo Mayor es una condición de salud mental seria que puede tener un impacto significativo en la química y estructura cerebral, así como en el funcionamiento cognitivo. Sin embargo, es crucial recordar que es una condición tratable. Comprender los cambios que ocurren en el cerebro durante la depresión subraya la importancia de abordarla como una enfermedad médica que requiere atención profesional.
Si tú o un ser querido están experimentando síntomas de depresión, buscar la evaluación y el apoyo de profesionales de la salud mental es el primer y más importante paso. Los tratamientos basados en la evidencia, que incluyen terapia, medicación y, en casos necesarios, terapias de neuromodulación como la EMT, pueden ayudar a corregir los desequilibrios cerebrales subyacentes y facilitar la recuperación.
Si quieres conocer otros artículos parecidos a Depresión Mayor: Cambios en el Cerebro puedes visitar la categoría Neurociencia.