Durante mucho tiempo, la adicción se consideró un simple fallo moral o una debilidad de carácter. Sin embargo, décadas de investigación científica, especialmente en el campo de la neurociencia, han transformado radicalmente nuestra comprensión. Hoy sabemos que la adicción es una enfermedad cerebral crónica y compleja, caracterizada por cambios significativos en la estructura y función del cerebro que afectan el control voluntario sobre el consumo de sustancias.
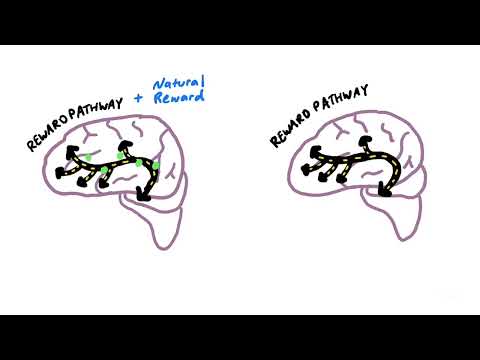
Esta nueva perspectiva no solo ayuda a reducir el estigma asociado a los trastornos por uso de sustancias, sino que también abre caminos hacia estrategias de prevención y tratamientos más efectivos. Al entender cómo las sustancias adictivas 'secuestran' los circuitos cerebrales esenciales para la supervivencia, podemos abordar la adicción como lo haríamos con otras enfermedades crónicas como la diabetes o la hipertensión: condiciones que requieren manejo a largo plazo, propensas a recaídas, e influenciadas por una compleja interacción de factores genéticos, ambientales y de comportamiento.

- Las Regiones Clave del Cerebro Implicadas en la Adicción
- El Ciclo de la Adicción: Un Proceso de Tres Etapas
- Conceptos Clave en la Neurobiología de la Adicción
- Diferencias entre Sustancias y Factores de Riesgo
- La Adicción como Enfermedad Crónica y la Esperanza del Tratamiento
- Tabla Comparativa: El Ciclo de la Adicción y el Cerebro
- Preguntas Frecuentes sobre la Neurociencia de la Adicción
Las Regiones Clave del Cerebro Implicadas en la Adicción
Para comprender cómo las sustancias adictivas ejercen su poderoso control, es fundamental conocer las áreas del cerebro que son especialmente vulnerables a sus efectos. Aunque el cerebro es un órgano increíblemente interconectado, la investigación ha identificado tres regiones principales y sus redes asociadas que desempeñan roles críticos en el inicio, desarrollo y mantenimiento de los trastornos por uso de sustancias:
- Los Ganglios Basales
- La Amígdala Extendida
- La Corteza Prefrontal
Estas regiones no funcionan de forma aislada; forman parte de sistemas cerebrales más amplios que regulan funciones vitales como la motivación, la emoción, el estrés y la toma de decisiones. Sin embargo, bajo la influencia de las drogas, su funcionamiento normal se ve alterado, impulsando el ciclo de la adicción.
Los Ganglios Basales: Recompensa y Hábito
Situados en las profundidades del cerebro, los ganglios basales son fundamentales para el movimiento, el aprendizaje de rutinas y la formación de hábitos. Dos subregiones son particularmente relevantes en la adicción:
- El Núcleo Accumbens: Clave en la experiencia de la recompensa y la motivación.
- El Estriado Dorsal: Implicado en la formación de hábitos.
Las sustancias adictivas 'secuestran' el sistema de recompensa del cerebro, centrado en el núcleo accumbens. Lo hacen liberando grandes cantidades de neurotransmisores como la dopamina y los opioides endógenos (endorfinas, encefalinas), que generan sentimientos intensos de placer o euforia. Esta potente señal de recompensa refuerza positivamente el comportamiento de consumir la sustancia, aumentando la probabilidad de que se repita. Con el uso continuado, el estriado dorsal se activa, contribuyendo a que el consumo de la sustancia se convierta en un hábito automático, a menudo realizado sin una decisión consciente.
La Amígdala Extendida: Estrés y Afecto Negativo
Ubicada bajo los ganglios basales, la amígdala extendida es una parte crucial del sistema de estrés del cerebro. Regula las respuestas emocionales negativas como la ansiedad, la irritabilidad y el malestar que típicamente acompañan a la abstinencia de sustancias. Esta región interactúa con el hipotálamo y otras glándulas endocrinas para controlar la respuesta fisiológica al estrés.
Durante la abstinencia, la actividad en el sistema de recompensa del cerebro disminuye, mientras que los sistemas de estrés en la amígdala extendida se vuelven hiperactivos. Neurotransmisores como el factor liberador de corticotropina (CRF) y la dinorfina se activan en esta región, contribuyendo a los sentimientos intensos de disforia y malestar físico que caracterizan el síndrome de abstinencia. El alivio temporal que proporciona el consumo de la sustancia a estos síntomas desagradables refuerza negativamente el comportamiento de uso, impulsando el ciclo de la adicción.
La Corteza Prefrontal: Control Ejecutivo y Toma de Decisiones
Situada en la parte frontal del cerebro, la corteza prefrontal es la sede de las funciones ejecutivas superiores: planificación, toma de decisiones, regulación de impulsos y control del comportamiento. Es la región que nos permite sopesar las consecuencias, resistir la tentación y tomar decisiones racionales.
En la adicción, la función de la corteza prefrontal se ve comprometida. Los sistemas que nos permiten detener o inhibir comportamientos impulsivos (sistemas 'Stop') se debilitan, mientras que los sistemas que nos impulsan a la acción y a la búsqueda de recompensas (sistemas 'Go') se vuelven hiperactivos, especialmente en respuesta a estímulos asociados a la droga (incentive salience). Esta disfunción reduce la capacidad de la persona para resistir los impulsos de consumir la sustancia, incluso cuando sabe que las consecuencias son perjudiciales. La corteza prefrontal también tiene conexiones con la amígdala extendida, y su disfunción contribuye a que el estrés y las emociones negativas desencadenen la recaída.
El Ciclo de la Adicción: Un Proceso de Tres Etapas
La adicción puede describirse como un ciclo recurrente de tres etapas, cada una asociada predominantemente con una de las regiones cerebrales mencionadas. Este modelo ayuda a comprender la progresión y persistencia de la enfermedad:
Las tres etapas son:
- Atracón/Intoxicación
- Abstinencia/Afecto Negativo
- Preocupación/Anticipación (Craving)
Etapa 1: Atracón/Intoxicación (Ganglios Basales)
Esta es la etapa inicial, donde la persona consume la sustancia y experimenta sus efectos gratificantes. Los ganglios basales, particularmente el núcleo accumbens, son centrales aquí. La liberación masiva de dopamina y opioides endógenos en esta región genera la euforia inicial. Esta experiencia placentera actúa como un poderoso refuerzo positivo, motivando la repetición del consumo.
Un fenómeno clave en esta etapa es la sensibilización a los estímulos. El cerebro aprende a asociar personas, lugares, objetos o estados de ánimo con el consumo de la sustancia y sus efectos placenteros. Con el tiempo, estos estímulos, llamados 'señales' o 'disparadores', adquieren un poder propio. Pueden activar el sistema de dopamina por sí solos y generar un deseo intenso (incentive salience) de consumir la sustancia, incluso en ausencia de los efectos eufóricos iniciales (tolerancia). El estriado dorsal comienza a formar hábitos de consumo, haciendo que la búsqueda y el uso se vuelvan más automáticos.

Etapa 2: Abstinencia/Afecto Negativo (Amígdala Extendida)
Esta etapa ocurre cuando cesa el consumo de la sustancia y el cuerpo y el cerebro reaccionan a su ausencia. La amígdala extendida se vuelve hiperactiva, liberando neurotransmisores del estrés como CRF y dinorfina. Simultáneamente, el sistema de recompensa en los ganglios basales se vuelve menos sensible, especialmente a los reforzadores naturales. Esto explica por qué las personas adictas a menudo pierden interés en actividades que antes disfrutaban.
La combinación de hipoactividad en los circuitos de recompensa e hiperactividad en los circuitos de estrés resulta en un estado emocional negativo: ansiedad, irritabilidad, disforia y, a menudo, síntomas físicos desagradables (síndrome de abstinencia). El consumo de la sustancia alivia temporalmente estos síntomas, lo que constituye un poderoso refuerzo negativo. La persona consume no tanto por el placer (que ha disminuido debido a la tolerancia), sino para escapar del malestar. Este ciclo vicioso perpetúa el uso compulsivo.
Etapa 3: Preocupación/Anticipación (Corteza Prefrontal)
Esta etapa se caracteriza por el deseo intenso de consumir la sustancia, a menudo después de un período de abstinencia. La corteza prefrontal juega un papel crucial aquí, aunque de manera disfuncional. La capacidad de esta región para ejercer control inhibitorio sobre los impulsos y las respuestas habituales está disminuida.
Los sistemas 'Go' en la corteza prefrontal se vuelven hiperreactivos a las señales de la droga, impulsando la búsqueda habitual de la sustancia. Los sistemas 'Stop', responsables de frenar estos impulsos, están debilitados. La comunicación entre la corteza prefrontal, los ganglios basales y la amígdala extendida se altera, lo que significa que los disparadores ambientales y el estrés pueden desencadenar fácilmente el craving y la recaída. La persona se obsesiona con la idea de consumir, a pesar de las consecuencias negativas.
Conceptos Clave en la Neurobiología de la Adicción
La progresión a través del ciclo de adicción implica varios procesos neurobiológicos fundamentales:
- Refuerzo Positivo y Negativo: Inicialmente, la euforia (refuerzo positivo) impulsa el uso. Posteriormente, el alivio del malestar de la abstinencia (refuerzo negativo) se convierte en un motor principal.
- Incentive Salience: Las señales asociadas a la droga adquieren la capacidad de generar un fuerte deseo de consumir, incluso si la droga ya no produce la euforia original.
- Neuroadaptaciones: Cambios persistentes en la estructura y función cerebral que ocurren con el uso crónico de sustancias. Estos cambios son la base biológica de la adicción y contribuyen a la compulsividad y la recaída.
- Tolerancia y Abstinencia: La tolerancia es la necesidad de mayores cantidades de la sustancia para lograr el mismo efecto. La abstinencia es el conjunto de síntomas físicos y emocionales negativos que aparecen al cesar el consumo.
- Impulsividad vs. Compulsividad: El uso inicial puede ser impulsivo (actuar sin pensar en las consecuencias). Con la adicción, el comportamiento se vuelve compulsivo (uso persistente a pesar de las consecuencias negativas, a menudo para aliviar el malestar).
Estos procesos, impulsados por alteraciones en los sistemas de dopamina, opioides, glutamato y estrés, reconfiguran el cerebro, haciendo que la búsqueda y el consumo de la sustancia se conviertan en una prioridad abrumadora, a menudo a expensas de otras necesidades y deseos.
Diferencias entre Sustancias y Factores de Riesgo
Aunque el ciclo de adicción básico se aplica a la mayoría de las sustancias, existen diferencias en cómo afectan el cerebro y el comportamiento, influenciadas por su farmacocinética (cómo el cuerpo procesa la droga) y sus mecanismos de acción específicos:
- Opioides: Actúan sobre los receptores opioides, causando euforia, analgesia y depresión respiratoria. La abstinencia es física y emocionalmente severa.
- Alcohol: Interactúa con múltiples sistemas (GABA, glutamato), produciendo euforia, sedación y desinhibición. La abstinencia puede ser peligrosa, con síntomas físicos y emocionales intensos.
- Estimulantes (Cocaína, Anfetaminas): Bloquean la recaptación o aumentan la liberación de dopamina y norepinefrina, generando gran euforia y energía. El patrón suele ser de atracones seguidos de 'bajones' y craving intenso.
- Marihuana (Cannabis): Actúa sobre el sistema endocannabinoide, afectando la dopamina y otras vías. Puede causar euforia, alteración de la percepción y coordinación. La abstinencia es más emocional (irritabilidad, insomnio).
- Drogas Sintéticas: Varían ampliamente en sus efectos (catiónicas sintéticas similares a estimulantes, cannabinoides sintéticos similares a marihuana pero más potentes, etc.).
No todas las personas que consumen sustancias desarrollan una adicción. La vulnerabilidad está determinada por una compleja interacción de factores:
- Factores Genéticos: Contribuyen entre un 40% y un 70% al riesgo. Ciertos genes pueden influir en el metabolismo de la sustancia, la función de los neurotransmisores o la plasticidad cerebral.
- Experiencias Tempranas: El estrés crónico, el trauma o el abuso en la infancia pueden alterar los sistemas de estrés y recompensa del cerebro, aumentando la vulnerabilidad.
- Edad de Inicio: El cerebro adolescente aún está en desarrollo, especialmente la corteza prefrontal. El consumo de sustancias durante este período crítico aumenta significativamente el riesgo de desarrollar un trastorno por uso de sustancias más grave y crónico.
- Trastornos de Salud Mental Co-ocurrentes: Existe una alta comorbilidad entre los trastornos por uso de sustancias y otras condiciones mentales (depresión, ansiedad, PTSD, esquizofrenia). Pueden influirse mutuamente o compartir factores de riesgo neurobiológicos y ambientales comunes.
- Diferencias Biológicas: Se observan diferencias en la vulnerabilidad basadas en el sexo (las mujeres pueden progresar más rápido a la adicción, fenómeno de 'telescoping') y, en algunos casos, la etnia (variantes genéticas que afectan el metabolismo del alcohol en poblaciones de Asia Oriental).
Comprender estos factores de riesgo y cómo interactúan a nivel neurobiológico es fundamental para diseñar intervenciones preventivas y de tratamiento personalizadas.
La Adicción como Enfermedad Crónica y la Esperanza del Tratamiento
La perspectiva neurobiológica subraya que la adicción es una enfermedad cerebral crónica con potencial de recaída, similar a otras enfermedades crónicas. Los cambios cerebrales pueden persistir mucho después de que el consumo de sustancias se detenga, lo que explica por qué la recaída es común y por qué la recuperación es a menudo un proceso largo y desafiante.
Sin embargo, esta perspectiva también ofrece esperanza. Al entender los mecanismos cerebrales subyacentes, podemos desarrollar tratamientos más efectivos. La investigación en neurobiología ha llevado al desarrollo de medicamentos que actúan sobre los sistemas de neurotransmisores alterados (por ejemplo, agonistas/antagonistas opioides, medicamentos para la adicción al alcohol o la nicotina). Combinar estos tratamientos farmacológicos con terapias conductuales y apoyo social, que ayudan a 'reeducar' el cerebro y desarrollar nuevas vías neuronales y habilidades de afrontamiento, es el enfoque más eficaz para la recuperación.

El estigma asociado a la adicción, a menudo arraigado en la antigua visión moral, sigue siendo una barrera importante para que las personas busquen ayuda. Reconocer la adicción como una enfermedad cerebral ayuda a combatir este estigma y fomenta la integración del tratamiento de los trastornos por uso de sustancias en el sistema de atención médica general.
Tabla Comparativa: El Ciclo de la Adicción y el Cerebro
| Etapa del Ciclo | Región Cerebral Principal | Sentimientos/Comportamientos Clave | Mecanismos Neurobiológicos Clave |
|---|---|---|---|
| Atracón/Intoxicación | Ganglios Basales (Núcleo Accumbens, Estriado Dorsal) | Euforia, placer, uso inicial, formación de hábitos | Liberación de Dopamina y Opioides, Incentive Salience, Refuerzo Positivo, activación Estriado Dorsal |
| Abstinencia/Afecto Negativo | Amígdala Extendida | Ansiedad, irritabilidad, disforia, malestar físico | Disminución función sistema recompensa, activación sistemas estrés (CRF, Dinorfina), Refuerzo Negativo |
| Preocupación/Anticipación (Craving) | Corteza Prefrontal | Craving intenso, búsqueda compulsiva, toma de decisiones alterada, recaída | Disfunción sistemas 'Go'/'Stop', Glutamato, reactividad a señales de droga y estrés |
Preguntas Frecuentes sobre la Neurociencia de la Adicción
¿Qué causa la adicción desde una perspectiva neurológica?
Desde una perspectiva neurológica, la adicción es causada por cambios crónicos en el cerebro que alteran los circuitos de recompensa, estrés y control ejecutivo. Las sustancias adictivas inundan el sistema de recompensa con dopamina, creando una asociación poderosa. Con el tiempo, el cerebro se adapta (neuroadaptaciones), volviéndose menos sensible a las recompensas naturales y más sensible al estrés y las señales de la droga. Esto compromete la capacidad de la corteza prefrontal para controlar los impulsos y tomar decisiones racionales, llevando al uso compulsivo.
¿La adicción es realmente una enfermedad cerebral?
Sí, la evidencia científica sólida apoya la clasificación de la adicción como una enfermedad cerebral crónica. No es simplemente una falta de fuerza de voluntad. Las investigaciones muestran que el uso crónico de sustancias provoca cambios duraderos en la estructura y función de áreas cerebrales clave, afectando el comportamiento y el control voluntario de una manera que persiste incluso después de la abstinencia.
¿Cómo se relacionan la genética y el entorno con la neurobiología de la adicción?
La genética y el entorno interactúan de forma compleja. Los factores genéticos pueden influir en la vulnerabilidad neurobiológica (por ejemplo, en la sensibilidad a los efectos de las drogas o en la función de los neurotransmisores). Los factores ambientales (como el estrés temprano, la exposición a drogas en la adolescencia o el entorno social) pueden influir en la expresión génica y en la plasticidad cerebral, moldeando los circuitos neuronales de maneras que aumentan o disminuyen el riesgo de desarrollar adicción.
¿Pueden revertirse los cambios cerebrales causados por la adicción?
Las investigaciones sugieren que algunos de los cambios cerebrales pueden revertirse o recuperarse con la abstinencia prolongada y el tratamiento. Sin embargo, el grado y el tiempo necesarios para esta reversión varían y aún no se conocen completamente. La plasticidad cerebral permite la recuperación, pero las vías alteradas pueden dejar una vulnerabilidad a la recaída que requiere manejo continuo.
¿Por qué la recaída es tan común en la adicción?
La recaída es común porque los cambios cerebrales persistentes hacen que las personas sean muy sensibles a los disparadores (señales de la droga, estrés, emociones negativas). Estos disparadores pueden reactivar los circuitos cerebrales alterados, generando craving intenso y abrumando la capacidad de la corteza prefrontal para ejercer control. La adicción es una enfermedad crónica propensa a la recaída, similar a otras enfermedades crónicas como la diabetes o el asma que requieren manejo continuo para mantener la salud.
En resumen, la neurociencia nos ha proporcionado una comprensión profunda de la adicción como una enfermedad del cerebro, impulsada por complejos procesos de neuroadaptación en regiones clave como los ganglios basales, la amígdala extendida y la corteza prefrontal. El ciclo de adicción de atracón, abstinencia y preocupación, alimentado por alteraciones en los sistemas de recompensa y estrés, demuestra por qué la adicción es tan difícil de superar y por qué la abstención a menudo requiere un esfuerzo monumental y apoyo continuo. Esta visión neurobiológica es esencial para desarrollar tratamientos más humanitarios y efectivos, y para ofrecer esperanza a quienes luchan contra esta compleja condición.
Si quieres conocer otros artículos parecidos a La Adicción: Una Enfermedad Cerebral puedes visitar la categoría Neurociencia.

