La neurociencia es el fascinante campo dedicado al estudio del sistema nervioso, abarcando su estructura, desarrollo y funcionamiento actual. Este intrincado sistema incluye el cerebro, la médula espinal y las miles de millones de células nerviosas que recorren nuestro cuerpo. Al sumergirse en el estudio del sistema nervioso, los neurocientíficos no solo buscan comprender las causas subyacentes del dolor y las afecciones musculoesqueléticas, sino que también equipan a los médicos con el conocimiento necesario para abordar una amplia gama de lesiones y condiciones, transformando la manera en que se diagnostican y tratan.
El dolor, esa experiencia universal y a menudo debilitante, surge como resultado de la estimulación de los nervios debido a una lesión, movimientos repetitivos o abruptos, u otras condiciones. Cuando un estímulo negativo o potencialmente dañino impacta la piel, un músculo, una articulación o un órgano interno, fibras nerviosas especializadas, conocidas como nociceptores, envían una señal a los receptores en la médula espinal y el cerebro. Una región específica en el cerebro, la corteza cingulada anterior dorsal (dACC), se activa ante una lesión y es fundamental en el procesamiento de esta señal. Así, la neurociencia del dolor revela una comunicación compleja que involucra múltiples partes del cuerpo humano, desentrañando una red de procesos que van mucho más allá de la simple percepción local de un daño.
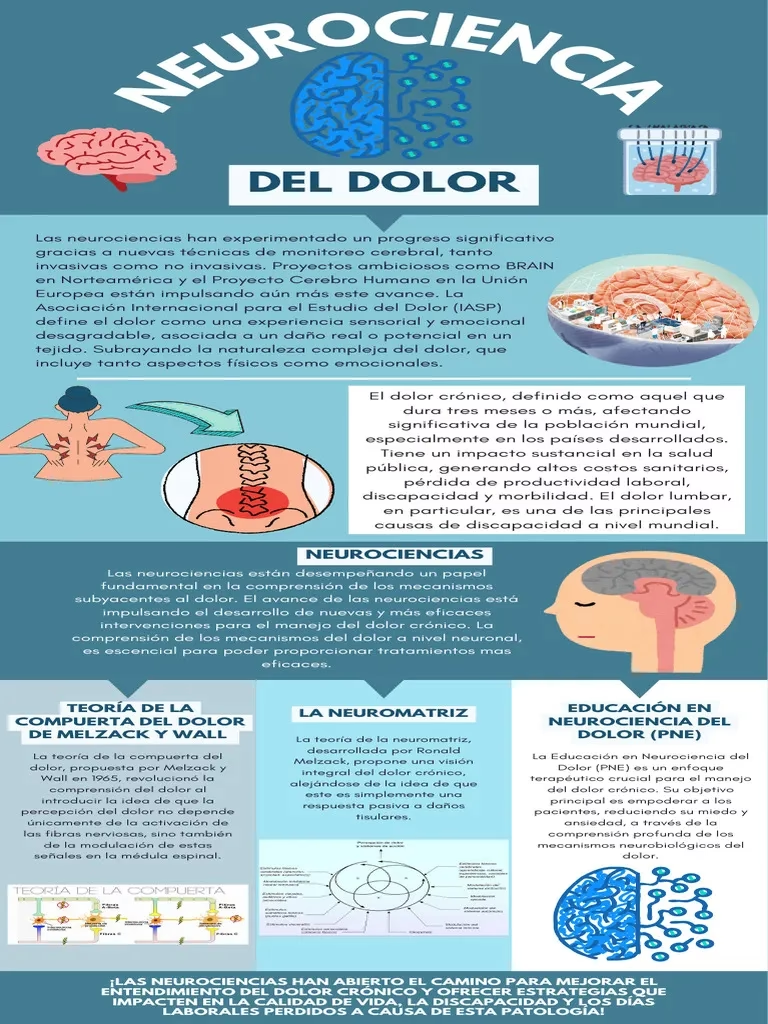
Neurociencia del Dolor: Un Enfoque Moderno y Complejo
Durante mucho tiempo, especialmente en la medicina musculoesquelética y deportiva, el dolor se ha asociado de forma casi exclusiva con el daño tisular, asumiendo una correlación lineal y directa entre la magnitud del daño en el tejido y la intensidad del dolor percibido. Bajo este modelo biomédico, la curación del tejido implicaba, casi por definición, la disminución y eventual desaparición del dolor. Sin embargo, los avances significativos en la ciencia moderna del dolor, impulsados en gran medida por la neurociencia, han iluminado la complejidad de la experiencia humana del dolor.
Hoy entendemos que el dolor es una experiencia multifacética, influenciada no solo por el estado del tejido, sino también por elementos psicosociales, la sensibilización del sistema nervioso, las respuestas inmunes e incluso cambios estructurales y funcionales en el cerebro. Esta comprensión contemporánea ha demostrado ser enormemente beneficiosa tanto para los clínicos que tratan a individuos con dolor como para las personas que lo experimentan. Se reconoce que la experiencia del dolor es compleja y única para cada persona, resultado de una delicada interacción entre problemas relacionados con los tejidos, procesos neuropáticos periféricos, función inmune, procesamiento cerebral, variables psicosociales, sensibilización del sistema nervioso periférico y central, neuroplasticidad y mecanismos endógenos, entre otros factores.
La Educación en Neurociencia del Dolor (PNE)
En la vanguardia del tratamiento no farmacológico para el dolor persistente se encuentra la Educación en Neurociencia del Dolor (PNE, por sus siglas en inglés: Pain Neuroscience Education). La PNE busca proporcionar a las personas que experimentan dolor una comprensión profunda de la neurobiología y neurofisiología subyacente de su experiencia dolorosa, así como de las dimensiones psicosociales involucradas, lo que colectivamente se conoce como la neurociencia del dolor. Un elemento crítico de este enfoque es el conocimiento y la comprensión de la ciencia moderna del dolor por parte del profesional de la salud.
La investigación sobre la PNE se ha centrado predominantemente en intervenciones para personas con dolor crónico o persistente. Casi veinte revisiones sistemáticas y metaanálisis que han examinado la PNE para diversas afecciones de dolor persistente han demostrado consistentemente beneficios significativos, incluyendo la reducción del dolor autoinformado, la disminución de la discapacidad, el alivio del miedo y los comportamientos de evitación del miedo, la reducción de la catastrofización del dolor, y un impacto positivo en el movimiento físico y los costos de atención médica.
Aunque la evidencia es abrumadora para el dolor persistente, aquellos que experimentan dolor agudo, subagudo y perioperatorio también tienen el potencial de experimentar altos niveles de miedo, evitación y catastrofización. Esto sugiere beneficios potenciales de la PNE incluso en estas fases tempranas. Si bien hay menos estudios que exploren sus beneficios en el dolor agudo, la PNE representa una herramienta prometedora para ayudar a las personas a comprender y gestionar mejor su dolor, independientemente de su duración.
El Modelo del Organismo Maduro: Un Marco de Comprensión
Dada la complejidad del dolor y los recientes avances en su comprensión, un punto de partida esencial para todos los clínicos y para cualquier persona que experimente dolor es una revisión actualizada de la ciencia del dolor. El Modelo del Organismo Maduro, descrito por Gifford, ofrece un marco valioso que representa los procesos biológicos y psicosociales críticos que sustentan una experiencia humana de dolor. Este modelo nos ayuda a desglosar los diversos componentes que interactúan para crear la sensación única y personal del dolor.
Los Elementos Clave en la Experiencia del Dolor
La experiencia del dolor es un fenómeno orquestado por múltiples sistemas y factores. El Modelo del Organismo Maduro nos permite examinar estos componentes en detalle:
1. Problemas Relacionados con los Tejidos
La lesión tisular es un concepto bien descrito y entendido en medicina, y a menudo sigue etapas y plazos de curación predecibles. Cuando ocurre una lesión, los nociceptores (receptores de peligro) en el tejido se estimulan (mecánicamente, químicamente o térmicamente), iniciando un impulso electroquímico hacia el sistema nervioso central (SNC), que se transmite al cerebro para su procesamiento. Típicamente, esto resulta en una experiencia de dolor que capta la atención del individuo.
La mayoría de las experiencias de dolor en la vida, incluidas las que ocurren durante la participación deportiva, encajan en esta categoría y se denominan experiencias de dolor impulsadas por la nocicepción. En estas experiencias, el dolor suele ser proporcional al estímulo de entrada, presenta factores agravantes y de alivio muy definidos, a menudo se describe como un dolor sordo o punzante en reposo, y no incluye síntomas neurológicos asociados con cambios sensoriales (entumecimiento, hormigueo, pérdida de sensibilidad, etc.).
Sin embargo, es crucial mencionar algunas excepciones clave. Primero, lesión y dolor no son sinónimos: las personas pueden experimentar una lesión sin dolor, y, a la inversa, muchas personas experimentan dolor sin daño tisular evidente. Un ejemplo revelador es la creciente evidencia de estudios de imagen en individuos sin dolor que demuestran diversas anomalías tisulares, como hernias discales, cambios artríticos relacionados con la edad, desgarros del manguito rotador o problemas del labrum de la cadera.

Segundo, y quizás más crítico, es reconocer que cuando los nociceptores son estimulados por los tejidos, solo envían información nociceptiva (o mensajes de peligro) al SNC para que el cerebro la procese. No envían mensajes de dolor al cerebro. Es el cerebro el que procesa esta información, le añade contexto de diversas otras fuentes (memoria, creencias, experiencias pasadas) y, en última instancia, produce el dolor (o no). Ejemplos incluyen notar un hematoma o sangre (lesión tisular) sin saber de dónde vino, lo que demuestra que la percepción del daño físico no siempre se traduce inmediatamente en dolor consciente.
2. Factores Ambientales
Todas las experiencias de dolor ocurren en el contexto de entornos variados. Los factores ambientales influyen poderosamente en el dolor, ya sea aumentando o disminuyendo la experiencia. Por ejemplo, un atleta que se tuerce un tobillo mientras su equipo va ganando tendrá una experiencia (incluida la experiencia de dolor) diferente en comparación con cuando van perdiendo. La investigación respalda esta noción, demostrando que los niños que participan en deportes de contacto muestran una menor sensibilidad a estímulos dolorosos, como las inyecciones, más adelante en la vida. Además, a pesar de experimentar lesiones por latigazo cervical repetitivas y contundentes, los conductores de demolición a menudo informan dolor mínimo o nulo a largo plazo.
Asimismo, hallazgos recientes vinculan el dolor con factores psicosociales como el estrés y la ansiedad, revelando que los niños que participan en deportes individuales enfrentan un riesgo significativamente mayor de problemas de salud mental en comparación con aquellos que participan en deportes de equipo o ninguno. Esto es importante a considerar en los atletas, ya que se sabe que el estrés y la ansiedad aumentan las experiencias de dolor. Estos ejemplos subrayan cómo los factores psicosociales, más allá de la mera salud tisular, influyen significativamente en la experiencia del dolor.
3. Sistema Nervioso Periférico
Se estima que el cuerpo humano contiene más de 400 nervios individuales, con nervios sensoriales diseñados para transmitir información electroquímicamente al SNC y, en última instancia, al cerebro para su procesamiento. Procesos biológicos complejos durante una experiencia de dolor, como la desmielinización, la regulación al alza de los canales iónicos, los cambios en el flujo sanguíneo y la activación de las células gliales, pueden resultar en una regulación al alza del sistema nervioso periférico. Esto es normal y forma parte de la arquitectura del 'sistema de dolor' para advertir al individuo del peligro. Esta 'activación' o sensibilización del sistema nervioso está diseñada para proteger.
A medida que el dolor disminuye y los tejidos sanan, típicamente, la sensibilidad del sistema nervioso disminuye, permitiendo a la persona regresar a sus actividades previas 'sin dolor'. Por ejemplo, cuando un atleta se tuerce el tobillo, el sistema nervioso en y alrededor del tobillo aumenta su sensibilidad (hiperalgesia) para protegerlo. A medida que el tobillo se recupera, permanece 'sensible' mientras el sistema nervioso también adapta su respuesta a la lesión y al proceso de curación.
Sin embargo, en aproximadamente el 25% de los pacientes que acuden a fisioterapia ambulatoria, el sistema nervioso periférico no se calma y se convierte en el principal impulsor de la experiencia del dolor, incluso cuando los tejidos han sanado. Esto se conoce como dolor neuropático periférico e incluye afecciones como radiculopatía y síndromes de compresión nerviosa como el síndrome del túnel carpiano y el síndrome cubital. Clínicamente, estos pacientes presentan síntomas en una distribución dermatomal o nerviosa cutánea, pruebas neurodinámicas positivas, sensibilidad a la palpación nerviosa y síntomas neurológicos (entumecimiento, hormigueo, etc.).
4. Sistema Nervioso Central
El siguiente proceso, que destaca la interacción entre el sistema nervioso periférico y el sistema nervioso central, ha acaparado una considerable atención en el campo de la ciencia del dolor. En el asta dorsal de la médula espinal, se recibe información de la periferia con la intención de pasarla al cerebro para su procesamiento. Neurotransmisores inhibitorios y excitatorios interactúan con receptores, permitiendo que la información sea bloqueada (compuerta) o continúe hacia neuronas de segundo orden para pasar la información al cerebro.
En experiencias de dolor agudo, subagudo y postoperatorio, el asta dorsal se ve bombardeada con información nociceptiva del tejido afectado; el asta dorsal juega un papel esencial en la experiencia de dolor agudo y luego regresa a un estado normal a medida que los tejidos sanan. Sin embargo, en el dolor persistente, el bombardeo continuo desde la periferia resulta en cambios permanentes en el asta dorsal, incluyendo la pérdida de interneuronas inhibitorias, la expansión de los campos receptores, la regulación al alza de las neuronas de segundo orden, la disminución de la analgesia endógena y más, lo que resulta en una mayor sensibilización del SNC a la entrada periférica: hiperalgesia (aumento de la respuesta a un estímulo doloroso) y alodinia (dolor causado por un estímulo que normalmente no causa dolor).
Este proceso se etiqueta como dolor nociplástico, con una presentación clínica de dolor desproporcionado, sensibilidad difusa a la palpación, factores agravantes y de alivio desproporcionados, y problemas psicosociales, típicamente altos niveles de miedo, evitación del miedo, depresión y catastrofización del dolor. Comprender estos cambios en el SNC es vital para abordar el dolor crónico de manera efectiva.
5. Procesamiento Cerebral
Desde la aparición de la tecnología de escaneo cerebral a principios de la década de 1990, los científicos han mejorado significativamente su comprensión del papel del cerebro en las experiencias humanas de dolor. Ahora está bien establecido que una experiencia humana de dolor consiste en una activación cerebral generalizada de varias partes funcionales del cerebro, incluyendo áreas clave como la amígdala (condicionamiento del miedo), la corteza cingulada anterior (enfoque y concentración), el hipocampo (memoria), las cortezas motora y premotora (planificación y ejecución del movimiento), y más.

La actividad cerebral distribuida observada durante una experiencia dolorosa significa un cambio funcional dentro del cerebro, conocido como la neuromatrix del dolor. Cada área cerebral involucrada forma parte de la experiencia del dolor, lo que puede resultar en una función subóptima de las tareas normalmente asociadas con cada área. Esto puede llevar a un control motor alterado (corteza motora y premotora), disminución de la memoria (hipocampo), reducción del enfoque y la concentración (corteza cingulada anterior), por ejemplo.
Lo que hace que la experiencia humana del dolor sea única es la activación de diversas regiones del cerebro, que no solo procesan la amenaza percibida, sino que también interactúan con otros mapas cognitivos existentes vinculados a la memoria, las creencias y las experiencias pasadas. Esta extensa activación en múltiples regiones cerebrales hace que la experiencia del dolor sea distintiva para cada individuo, influyendo en el funcionamiento óptimo del cerebro.
Comparando Vistas: Tradicional vs. Moderna
Para resumir la evolución en la comprensión del dolor, podemos contrastar el modelo tradicional con el enfoque moderno basado en la neurociencia:
| Característica | Modelo Tradicional (Biomédico) | Modelo Moderno (Neurociencia del Dolor) |
|---|---|---|
| Causa Principal del Dolor | Daño Tisular | Interacción compleja de factores biológicos, psicológicos y sociales |
| Relación Daño-Dolor | Lineal y Proporcional | No lineal; dolor puede existir sin daño, y daño sin dolor |
| Rol del Sistema Nervioso | Transmisor Pasivo de Señales | Procesador Activo; puede sensibilizarse (PNS y SNC) |
| Rol del Cerebro | Receptor de Señales de Dolor | Procesador Activo y Generador de la Experiencia de Dolor (Neuromatrix) |
| Factores Psicosociales | Poco Relevantes o Secundarios | Fundamentales e Influyentes (miedo, estrés, creencias, entorno) |
| Enfoque Terapéutico | Reparación Tisular, Fármacos | Educación (PNE), Terapia Conductual, Ejercicio, Farmacología (si aplica), etc. |
Esta tabla ilustra claramente el cambio de paradigma, destacando la necesidad de un enfoque más integral para el manejo del dolor.
Preguntas Frecuentes sobre la Neurociencia del Dolor
¿El dolor siempre significa que hay daño en mis tejidos?
No, esta es una de las ideas erróneas más comunes que la neurociencia del dolor ayuda a corregir. Aunque el daño tisular puede iniciar un proceso que lleva al dolor, el dolor es una experiencia compleja generada por el cerebro. Puedes tener daño sin dolor (como se ve en estudios de imagen con personas asintomáticas que tienen hernias discales) y puedes tener dolor significativo sin daño tisular evidente. Los nociceptores envían 'mensajes de peligro' al cerebro, pero es el cerebro quien decide si produce o no la sensación de dolor, basándose en mucha más información que solo la señal del tejido.
¿Qué es exactamente la Educación en Neurociencia del Dolor (PNE)?
La PNE es un enfoque terapéutico que educa a las personas sobre cómo funciona realmente el dolor, explicando su neurobiología y neurofisiología, así como la influencia de los factores psicosociales. El objetivo es ayudar a las personas a comprender que el dolor no siempre es un indicador directo de daño y a reducir el miedo, la ansiedad y la catastrofización asociados con él. Al comprender mejor el dolor, las personas pueden desarrollar estrategias de afrontamiento más efectivas y recuperar la funcionalidad.
¿Cómo influye mi cerebro en mi dolor?
Tu cerebro no es solo un receptor pasivo de señales de dolor; es el generador activo de la experiencia del dolor. Diversas áreas del cerebro, que forman la neuromatrix del dolor, se activan durante una experiencia dolorosa. Estas áreas procesan las señales de peligro, pero también integran información sobre tu estado emocional, tus recuerdos, tus creencias, tu entorno y tus experiencias pasadas. Esta integración compleja es lo que hace que tu experiencia de dolor sea única y puede influir en su intensidad y duración, incluso después de que el tejido original haya sanado.
¿Puede el sistema nervioso volverse demasiado sensible?
Sí, tanto el sistema nervioso periférico como el central pueden volverse sensibilizados. Esto significa que se vuelven hipersensibles a los estímulos, reaccionando de forma exagerada a los mensajes de peligro (hiperalgesia) o incluso percibiendo como dolorosos estímulos que normalmente no lo son (alodinia). Esto puede ocurrir si el sistema de protección permanece 'activado' después de que la necesidad ha pasado, lo que es común en el dolor crónico. Comprender esta sensibilización es clave para tratar ciertos tipos de dolor persistente.
¿La neurociencia del dolor solo se aplica al dolor crónico?
Aunque gran parte de la investigación y la aplicación de la PNE se han centrado en el dolor crónico, los principios de la neurociencia del dolor son relevantes para cualquier experiencia dolorosa, incluido el dolor agudo. Comprender cómo funciona el sistema de alarma del cuerpo y cómo factores como el miedo y el estrés pueden influir en el dolor puede ser beneficioso incluso en las etapas iniciales para prevenir la cronificación y mejorar el manejo del dolor agudo.
La neurociencia del dolor ha revolucionado nuestra comprensión de esta compleja experiencia humana. Al pasar de un modelo simplista centrado en el tejido a uno que reconoce la intrincada interacción de factores biológicos, psicológicos y ambientales, podemos abordar el dolor de manera más efectiva y esperanzadora. La Educación en Neurociencia del Dolor es una herramienta poderosa que empodera a las personas al desmitificar su dolor y abrir caminos hacia una mejor gestión y recuperación. Comprender que el dolor es una experiencia multidimensional, influenciada por nuestro sistema nervioso, nuestro cerebro y nuestro contexto vital, es el primer paso para liberarse de sus cadenas.
Si quieres conocer otros artículos parecidos a Neurociencia del Dolor: Más Allá del Tejido puedes visitar la categoría Neurociencia.

