La enfermedad de Alzheimer es una de las causas más comunes de demencia, un proceso devastador que altera fundamentalmente el funcionamiento del cerebro. Desde la perspectiva de la neurociencia, esta enfermedad implica una compleja cascada de eventos moleculares y celulares que culminan en la disfunción neuronal y la pérdida de tejido cerebral. Comprender los mecanismos biológicos subyacentes es crucial para avanzar en el diagnóstico, tratamiento y prevención de esta afección.

Un cerebro humano sano alberga miles de millones de neuronas, células especializadas en procesar y transmitir información mediante señales eléctricas y químicas. Estas neuronas forman redes intrincadas que permiten la comunicación entre diferentes áreas del cerebro y con el resto del cuerpo. Sin embargo, en la enfermedad de Alzheimer, esta comunicación se ve gravemente interrumpida, llevando a una pérdida extensa de la función cerebral y, eventualmente, a la muerte de muchas neuronas.
¿Cómo Afecta el Alzheimer al Cerebro?
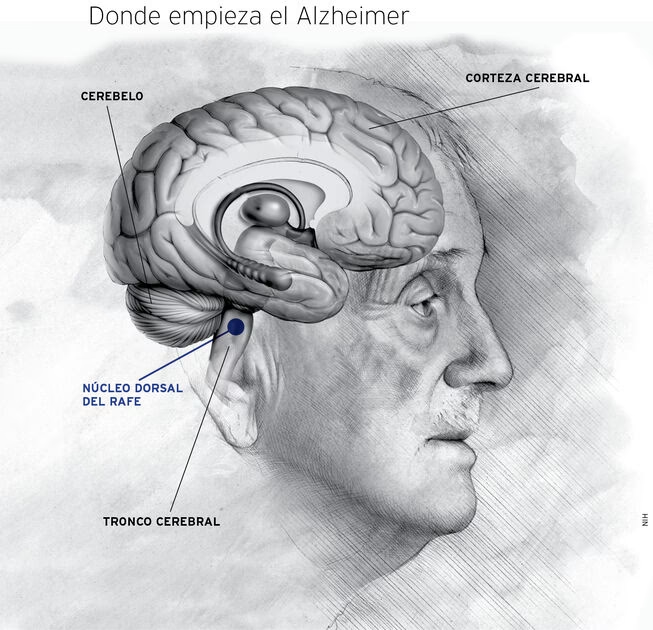
El daño causado por el Alzheimer no es uniforme ni inmediato. Comienza típicamente en las regiones cerebrales asociadas con la memoria, como la corteza entorrinal y el hipocampo, afectando las conexiones entre neuronas en estas áreas. A medida que la enfermedad progresa, se extiende a otras partes de la corteza cerebral, impactando funciones como el lenguaje, el razonamiento y el comportamiento social. Con el tiempo, el daño se generaliza, provocando que vastas áreas del cerebro dejen de funcionar correctamente.
Aunque el cerebro sano experimenta un encogimiento natural con la edad, esta pérdida no implica una disminución masiva de neuronas. En contraste, el Alzheimer se caracteriza por una pérdida neuronal extensa y generalizada. Las neuronas afectadas pierden sus conexiones, dejan de funcionar adecuadamente y finalmente mueren. La enfermedad interrumpe procesos vitales como la comunicación sináptica, el metabolismo celular y los mecanismos de reparación neuronal.
Alteraciones Clave en el Cerebro con Alzheimer
Durante muchos años, el diagnóstico definitivo del Alzheimer solo era posible mediante el examen post mortem del tejido cerebral. Sin embargo, los avances en la investigación han permitido el desarrollo de técnicas diagnósticas, como las imágenes por PET y análisis de sangre, que detectan biomarcadores asociados a la demencia en personas vivas, facilitando diagnósticos más precisos y tempranos. La neurociencia ha identificado varias características principales que distinguen un cerebro afectado por el Alzheimer:
El Papel de las Proteínas: Placas y Ovillos
Dos proteínas son protagonistas en la patología del Alzheimer:
- Placas Amiloides: Se forman a partir de fragmentos de una proteína más grande llamada precursor amiloide. Estos fragmentos, especialmente la forma beta-amiloide 42, se agrupan anormalmente entre las neuronas, formando depósitos llamados placas. Estas placas interfieren con la función celular y la comunicación neuronal. La investigación continúa explorando cómo y en qué etapa de la enfermedad influyen las diferentes formas de beta-amiloide.
- Ovillos Neurofibrilares: Son acumulaciones anormales de la proteína tau que se forman dentro de las neuronas. En neuronas sanas, la tau ayuda a estabilizar estructuras internas (microtúbulos) esenciales para el transporte de nutrientes. En el Alzheimer, cambios químicos hacen que la tau se desprenda y se agrupe, formando ovillos que bloquean el sistema de transporte interno de la neurona, dañando la comunicación sináptica.
La evidencia emergente sugiere una compleja interacción entre las proteínas tau y beta-amiloide anormales, así como otros factores, en el desarrollo de los cambios cerebrales del Alzheimer. Se postula que la acumulación de tau anormal comienza en regiones específicas de la memoria, mientras que la beta-amiloide se agrupa en placas. Cuando los niveles de beta-amiloide alcanzan un punto crítico, se desencadena una rápida propagación de la patología tau por todo el cerebro.
La Disfunción Celular y la Inflamación Crónica
Además de las neuronas, otras células cerebrales, como las células gliales, son fundamentales para un funcionamiento cerebral saludable. Las células gliales, que son mucho más numerosas que las neuronas, brindan soporte físico y químico. Tipos como la microglía y los astrocitos participan en la respuesta inmunitaria y la limpieza de desechos en el cerebro.
En el Alzheimer, la investigación sugiere que la inflamación crónica puede ser causada por la acumulación y secreciones dañinas de células gliales disfuncionales. Las microglías sanas eliminan desechos, pero si fallan, la acumulación de proteínas y otros residuos, incluidas las placas amiloides, puede contribuir a la enfermedad. Los astrocitos también se ven implicados, rodeando las neuronas pero sin realizar su función de limpieza. Estas células gliales defectuosas pueden liberar sustancias químicas que causan inflamación crónica, dañando aún más las neuronas que deberían proteger.
Estudios recientes se centran en proteínas como TREM2, esencial para la función microglial durante el estrés, incluyendo enfermedades neurodegenerativas. Un TREM2 defectuoso puede impedir la eliminación de placas.
La Conexión Vascular en el Alzheimer
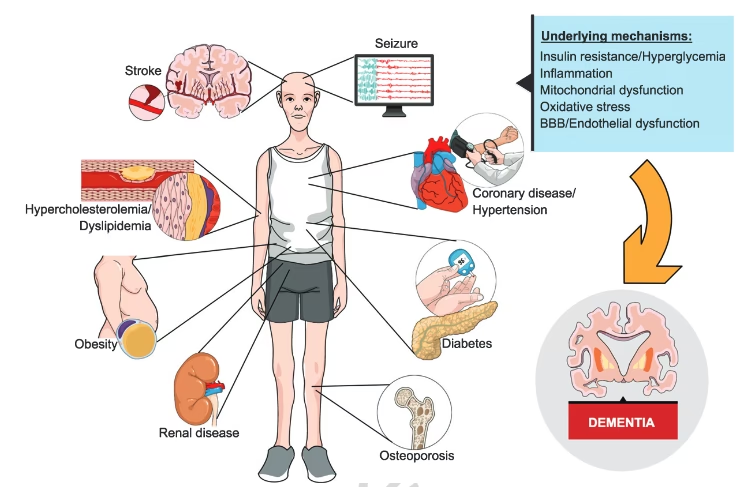
Existe una fuerte relación entre la salud vascular y el riesgo de demencia, incluido el Alzheimer. Personas con demencia a menudo presentan problemas vasculares simultáneos, como depósitos de beta-amiloide en las arterias cerebrales, aterosclerosis o mini-accidentes cerebrovasculares. Afecciones cardiovasculares como la hipertensión, la diabetes y los accidentes cerebrovasculares dañan los vasos sanguíneos, reduciendo el flujo de oxígeno y nutrientes al cerebro y aumentando el riesgo de formas vasculares de demencia.
Los problemas vasculares pueden llevar a una reducción del flujo sanguíneo y la oxigenación cerebral, así como a la ruptura de la barrera hematoencefálica. Esta barrera protege el cerebro, permitiendo la entrada de sustancias necesarias como la glucosa y bloqueando las dañinas. En el Alzheimer, alteraciones en proteínas transportadoras de esta barrera pueden impedir la llegada de glucosa al cerebro y la eliminación de proteínas tóxicas como la beta-amiloide y tau. Esto exacerba la inflamación y los cambios patológicos. La conexión entre el metabolismo de la glucosa cerebral y el Alzheimer es un área activa de investigación.
Tabla Comparativa: Cerebro Sano vs. Cerebro con Alzheimer
| Característica | Cerebro Sano | Cerebro con Alzheimer |
|---|---|---|
| Neuronas | Miles de millones, funcionan y se comunican eficazmente. | Pérdida extensa, disfunción y muerte neuronal. |
| Conexiones Sinápticas | Redes robustas y funcionales. | Pérdida temprana y generalizada de conexiones. |
| Proteína Beta-Amiloide | Niveles normales, se eliminan eficazmente. | Acumulación anormal en placas entre neuronas. |
| Proteína Tau | Unida a microtúbulos, soporta transporte interno. | Se desprende, se agrupa en ovillos dentro de neuronas, bloqueando transporte. |
| Células Gliales (Microglía, Astrocitos) | Funciones de soporte, limpieza y respuesta inmune eficaces. | Disfuncionales, acumulan desechos, causan inflamación crónica. |
| Volumen Cerebral | Encogimiento normal con la edad, sin pérdida masiva de neuronas. | Atrofia extensa debido a la muerte celular significativa. |
| Salud Vascular | Flujo sanguíneo y barrera hematoencefálica intactos. | Problemas vasculares frecuentes, flujo reducido, barrera disfuncional. |
Síntomas y Progresión de la Enfermedad
Los síntomas del Alzheimer derivan directamente de los cambios neurobiológicos en el cerebro. Inicialmente, dado que el daño se centra en áreas de la memoria, los primeros signos suelen ser problemas para recordar eventos o conversaciones recientes. A medida que la enfermedad avanza y se extiende a otras regiones cerebrales, aparecen síntomas más graves:
- Empeoramiento de la pérdida de memoria (olvidar nombres de familiares, perderse en lugares conocidos).
- Dificultad con el pensamiento abstracto y el razonamiento (problemas con números, finanzas).
- Problemas para hacer juicios y tomar decisiones.
- Dificultad para planificar y realizar tareas cotidianas secuenciales (cocinar, vestirse).
- Cambios en la personalidad y el comportamiento (depresión, aislamiento, ira, desorientación, delirios).
En las etapas finales, el daño cerebral es tan extenso que afecta funciones físicas básicas como tragar o controlar esfínteres, lo que puede llevar a complicaciones graves y ser fatal. Es importante notar que ciertas habilidades, como leer, escuchar música o dibujar, pueden preservarse más tiempo, ya que son controladas por áreas cerebrales afectadas más tarde.
Factores de Riesgo y Prevención
Aunque la causa exacta no se comprende completamente, la neurociencia ha identificado varios factores que aumentan el riesgo de desarrollar Alzheimer:
- Edad Avanzada: Es el principal factor de riesgo. La probabilidad aumenta significativamente después de los 65 años.
- Antecedentes Familiares y Genética: Tener un familiar de primer grado con Alzheimer aumenta el riesgo. Ciertos genes, como el APOE e4, están asociados con un mayor riesgo, aunque no garantizan la enfermedad.
- Síndrome de Down: Las personas con Síndrome de Down tienen un riesgo mucho mayor debido a una copia extra del cromosoma 21, que contiene el gen implicado en la producción de beta-amiloide.
- Lesiones en la Cabeza: El traumatismo craneoencefálico, especialmente si es grave o repetido, se asocia con un mayor riesgo.
- Factores de Estilo de Vida y Salud Cardiovascular: La falta de ejercicio, la obesidad, el tabaquismo, la hipertensión, el colesterol alto y la diabetes tipo 2 mal controlada, que aumentan el riesgo de enfermedad cardíaca, también se vinculan con un mayor riesgo de demencia.
- Contaminación del Aire: La exposición a partículas finas de la contaminación se ha relacionado con un mayor riesgo.
- Consumo Excesivo de Alcohol: El abuso crónico de alcohol es un factor de riesgo para la demencia.
- Patrones de Sueño Deficientes: Problemas crónicos para dormir se asocian con un mayor riesgo.
- Pérdida Auditiva y Visual no Tratadas: Estudios recientes sugieren que no tratar estas pérdidas sensoriales puede aumentar el riesgo.
- Educación y Participación Social/Mental: Un nivel educativo bajo y la falta de participación en actividades que estimulen la mente a lo largo de la vida se asocian con un mayor riesgo.
Aunque no se puede prevenir el Alzheimer por completo, la investigación sugiere que modificar factores de riesgo relacionados con el estilo de vida y la salud cardiovascular puede reducir significativamente el riesgo. Esto incluye ejercicio regular, una dieta saludable (como la mediterránea), control de la presión arterial, diabetes y colesterol, no fumar, tratar la pérdida auditiva/visual y mantenerse mental y socialmente activo.

Neurotransmisores y Tratamientos
La neurociencia también ha identificado disfunciones en los sistemas de neurotransmisores en el cerebro con Alzheimer. Uno de los hallazgos clave es la disminución en los niveles de acetilcolina, un neurotransmisor fundamental para la memoria, el aprendizaje y la concentración.
Actualmente, los tratamientos disponibles se centran en aliviar los síntomas y, en algunos casos, ralentizar ligeramente el progreso. Los inhibidores de la colinesterasa (como donepezilo, galantamina, rivastigmina) actúan aumentando los niveles de acetilcolina. La memantina, por otro lado, actúa sobre otro sistema de neurotransmisores (glutamato) y parece ayudar a aliviar los síntomas en etapas moderadas a graves.
Avances más recientes incluyen medicamentos como lecanemab y donanemab, anticuerpos monoclonales que se dirigen y ayudan a reducir las placas de beta-amiloide. Estudios han demostrado que pueden ralentizar el deterioro cognitivo en algunas personas en etapas tempranas. Sin embargo, estos tratamientos pueden tener efectos secundarios importantes, como hinchazón o sangrado cerebral.
La investigación en tratamientos continúa explorando diversas vías, incluyendo la modulación de proteínas amiloides y tau, la reducción de la inflamación y la protección de la función vascular cerebral. Aunque no hay cura, estos avances ofrecen esperanza para futuras terapias.
Preguntas Frecuentes sobre el Alzheimer
A continuación, abordamos algunas preguntas comunes desde la perspectiva neurocientífica y clínica:
¿El Alzheimer es una parte normal del envejecimiento?
No, aunque el riesgo aumenta con la edad, el Alzheimer es una enfermedad cerebral causada por cambios patológicos específicos (placas, ovillos, pérdida neuronal) que no ocurren como parte del envejecimiento normal.
¿Es el Alzheimer hereditario?
Si bien los antecedentes familiares son un factor de riesgo, la mayoría de los casos de Alzheimer no son causados por un único gen que garantice la enfermedad. La genética suele ser compleja, implicando varios genes que aumentan la susceptibilidad. Solo un pequeño porcentaje de casos (menos del 1%) se debe a mutaciones genéticas raras que causan formas de inicio temprano.
¿Se puede diagnosticar el Alzheimer antes de que aparezcan los síntomas?
La investigación en biomarcadores (en líquido cefalorraquídeo, sangre) y técnicas de imagen (PET) permite detectar los cambios cerebrales asociados al Alzheimer (placas, ovillos) incluso antes de que aparezcan los síntomas clínicos. Esto es clave para la investigación y futuros tratamientos que puedan intervenir en las etapas más tempranas.
¿Qué neurotransmisor está más afectado en el Alzheimer temprano?
Uno de los déficits de neurotransmisores más estudiados en las primeras etapas del Alzheimer es la disminución de la acetilcolina.
¿Los tratamientos actuales curan el Alzheimer?
No, los tratamientos actuales no curan la enfermedad. Los medicamentos como los inhibidores de la colinesterasa y la memantina ayudan a controlar temporalmente los síntomas. Los tratamientos más recientes dirigidos a las placas amiloides pueden ralentizar ligeramente el progreso en etapas tempranas, pero no revierten ni detienen la enfermedad.
La neurociencia continúa desentrañando la compleja biología de la enfermedad de Alzheimer, desde las interacciones moleculares de proteínas anormales hasta la disfunción de las redes neuronales y el impacto de la salud vascular. Cada descubrimiento abre nuevas vías para desarrollar terapias más efectivas que, en última instancia, puedan prevenir, detener o revertir esta devastadora enfermedad.
Si quieres conocer otros artículos parecidos a Neurociencia del Alzheimer: Impacto Cerebral puedes visitar la categoría Neurociencia.

