El Síndrome de Taquicardia Ortostática Postural (POTS) es una condición que, a pesar de afectar a millones de personas, sigue siendo un enigma tanto para quienes la padecen como para gran parte de la comunidad médica. Sus síntomas difusos y su compleja naturaleza han llevado a que a menudo sea incomprendido, mal diagnosticado e incluso desestimado, generando una controversia significativa en torno a su reconocimiento y manejo adecuados.
- ¿Qué es el Síndrome POTS?
- La Controversia: Falta de Conciencia y Mal Diagnóstico
- Síntomas que Impactan la Vida Diaria
- Subtipos y Posibles Orígenes: Otra Fuente de Debate
- Impacto en la Vida y Expectativa
- Comorbilidades Frecuentes
- Manejo y Tratamiento: Un Enfoque Multidisciplinar Imperativo
- Consideraciones Especiales en Contextos Médicos
- Comparación con Otras Disautonomías Comunes
- Preguntas Frecuentes sobre el POTS
- Conclusión
¿Qué es el Síndrome POTS?
El POTS es el tipo más común de disautonomía, un grupo de trastornos que afectan el sistema nervioso autónomo. Este sistema controla funciones corporales involuntarias cruciales como la frecuencia cardíaca, la presión arterial, la digestión y la regulación de la temperatura. En las personas con POTS, hay una disfunción en la forma en que el cuerpo regula estas funciones al cambiar de posición, particularmente al ponerse de pie.
El criterio diagnóstico principal para el POTS, según consensos médicos, es un aumento anormal de la frecuencia cardíaca al pasar de estar acostado a estar de pie. Específicamente, en adultos, se diagnostica si la frecuencia cardíaca aumenta en 30 latidos por minuto o más (o supera los 120 latidos por minuto) dentro de los 10 minutos de estar de pie, en ausencia de hipotensión ortostática (una caída significativa de la presión arterial al ponerse de pie). En adolescentes (12 a 19 años), el umbral es un aumento de 40 latidos por minuto o más.
La Controversia: Falta de Conciencia y Mal Diagnóstico
Uno de los puntos más controvertidos y frustrantes del POTS es la falta generalizada de conocimiento y conciencia sobre el síndrome entre la mayoría de los especialistas médicos. A pesar de haber sido reconocido formalmente en consensos relativamente recientes (el consenso estadounidense que lo definió fue emitido en 2011), el síndrome sigue siendo poco entendido.
Esta falta de comprensión, combinada con la amplia y variada gama de síntomas que presenta el POTS, lleva a que sea comúnmente confundido con otras condiciones o, peor aún, mal diagnosticado como simulación, pereza, depresión o trastornos de ansiedad. Los pacientes a menudo escuchan que sus síntomas son “todo mental” o que simplemente están “fuera de forma”. Esta experiencia puede ser increíblemente aislante y retrasar significativamente el acceso a un tratamiento adecuado.
El desafío diagnóstico se ve agravado porque, más allá del criterio de la frecuencia cardíaca, no existe una prueba única y definitiva para el POTS. El diagnóstico se basa en la historia clínica del paciente, un examen físico y pruebas como la prueba de la mesa basculante (tilt table test) y otras para descartar condiciones similares.
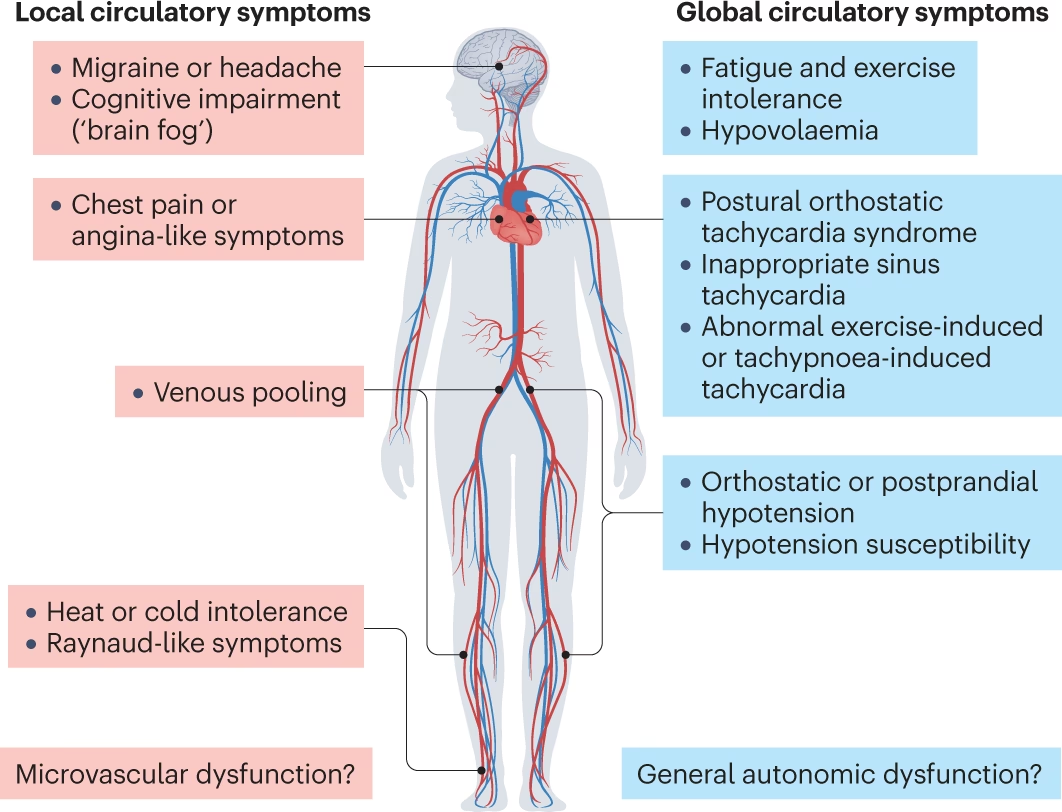
Síntomas que Impactan la Vida Diaria
Si bien el aumento de la frecuencia cardíaca es un sello distintivo, el POTS es mucho más que eso. Los pacientes experimentan una amplia gama de síntomas que pueden variar en severidad y afectar drásticamente su calidad de vida. Algunos de los síntomas más comunes incluyen:
- Mareos o aturdimiento al ponerse de pie
- Fatiga abrumadora y debilidad
- Niebla mental (brain fog) y dificultad para concentrarse
- Dolores de cabeza (a menudo migrañas o dolores de cabeza ortostáticos)
- Palpitaciones o sensación de latidos cardíacos fuertes
- Temblores o sacudidas
- Falta de aire
- Dolor en el pecho
- Náuseas y problemas digestivos (hinchazón, diarrea, estreñimiento, saciedad temprana)
- Visión borrosa
- Trastornos del sueño (insomnio)
- Sudoración excesiva o problemas de regulación de la temperatura
- Dolor neuropático o muscular
Para algunas personas, estos síntomas pueden ser leves, pero para otras, son gravemente debilitantes, dificultando tareas básicas como bañarse, comer o estar de pie por períodos cortos. La calidad de vida de los pacientes con POTS a menudo se compara con la de personas con enfermedades crónicas graves como la enfermedad renal en diálisis.
Subtipos y Posibles Orígenes: Otra Fuente de Debate
La causa exacta del POTS no está completamente clara y probablemente sea heterogénea. Existen diferentes subtipos que sugieren mecanismos fisiopatológicos variados, lo que también contribuye a la complejidad y al debate sobre su origen:
- POTS Neuropático: Se asocia con daño o disfunción en los pequeños nervios periféricos que regulan la constricción de los vasos sanguíneos, especialmente en las piernas.
- POTS Hiperadrenérgico: Caracterizado por una liberación excesiva de norepinefrina (una hormona del estrés) al ponerse de pie, lo que puede causar palpitaciones, ansiedad y a veces presión arterial elevada (aunque el criterio diagnóstico principal sigue siendo la ausencia de hipotensión ortostática).
- POTS Hipovolémico: Relacionado con un bajo volumen de sangre, lo que dificulta mantener la presión arterial y el flujo sanguíneo adecuados al estar de pie.
- POTS Secundario: Ocurre como resultado de otra condición subyacente, como el Síndrome de Ehlers-Danlos, enfermedades autoinmunes, infecciones virales o bacterianas (como mononucleosis, Lyme, o COVID-19) o cirugías.
Si bien la medicina convencional a menudo describe estos subtipos y desencadenantes, la causa raíz subyacente sigue siendo objeto de investigación y debate. Una perspectiva emergente se centra en la disfunción del sistema nervioso autónomo como el problema fundamental.
El Papel del Nervio Vago: Una Teoría Prometedora
Dentro del sistema nervioso autónomo, el nervio vago es un componente clave. Este largo nervio conecta el cerebro con muchos órganos vitales y juega un papel crucial en el sistema parasimpático, responsable de las funciones de "descanso y regulación". Cuando el nervio vago funciona correctamente, ayuda a contrarrestar la respuesta de "lucha o huida" del sistema simpático, promoviendo la relajación, la digestión y la recuperación.

Algunas teorías sugieren que la disfunción o subluxación del nervio vago puede ser una causa raíz subyacente del POTS, llevando a un desequilibrio crónico en el sistema nervioso autónomo (disautonomía). Este desequilibrio inclinaría la balanza hacia una sobreactivación simpática constante, manifestándose con síntomas como taquicardia, mareos y problemas digestivos. Factores como trauma de nacimiento, infecciones virales, condiciones autoinmunes, estrés crónico y mala postura podrían contribuir a esta disfunción del nervio vago.
Esta teoría representa una perspectiva diferente sobre la etiología del POTS, sugiriendo que abordar la salud del sistema nervioso autónomo y el nervio vago podría ser fundamental para el manejo de la condición, más allá del simple tratamiento sintomático.
Impacto en la Vida y Expectativa
Es importante destacar que, aunque el POTS puede ser severamente debilitante y afectar profundamente la calidad de vida, las formas más comunes de disautonomía, incluido el POTS, generalmente no son condiciones que acorten la esperanza de vida. El impacto principal se centra en la capacidad del individuo para funcionar normalmente, trabajar, estudiar y participar en actividades sociales y físicas.
Sin embargo, algunas formas raras y progresivas de disautonomía, o las comorbilidades asociadas, podrían tener un impacto en la longevidad. Pero para la gran mayoría de los pacientes con POTS, el desafío es manejar los síntomas y mejorar la calidad de vida a largo plazo.
Comorbilidades Frecuentes
El POTS a menudo coexiste con otras condiciones, lo que añade otra capa de complejidad. Una asociación bien documentada es con el Síndrome de Ehlers-Danlos (particularmente el tipo hiperlaxitud) y el Síndrome de Hiperlaxitud Articular. Estas condiciones implican tejido conectivo más laxo, lo que puede contribuir a la agrupación de sangre en las extremidades inferiores al estar de pie, exacerbando los síntomas del POTS.
Otras comorbilidades comunes incluyen el Síndrome de Activación Mastocitaria (MCAS), migrañas, fibromialgia, trastornos gastrointestinales funcionales y ansiedad/depresión (que a menudo pueden ser consecuencia de vivir con una enfermedad crónica e incomprendida, más que una causa primaria).
Manejo y Tratamiento: Un Enfoque Multidisciplinar Imperativo
Dado el amplio espectro de síntomas y las comorbilidades asociadas, el tratamiento del POTS requiere un enfoque multidisciplinar e individualizado. Los cuatro principios básicos de manejo incluyen:
- Educación del Paciente: Comprender la naturaleza del síndrome es fundamental.
- Expansión del Volumen: Aumentar la ingesta de líquidos y sal para aumentar el volumen sanguíneo.
- Terapia Farmacológica: Uso de medicamentos como mineralocorticoides (fludrocortisona), betabloqueantes, agonistas alfa-1 (midodrina), o incluso medicamentos para síntomas específicos como náuseas o dolor neuropático (gabapentina, pregabalina).
- Acondicionamiento Físico: Ejercicio gradual, a menudo comenzando con ejercicios recostados (bicicleta reclinada, remo, natación) y fortalecimiento muscular para mejorar el retorno venoso.
Un equipo de especialistas que puede incluir cardiólogos, neurólogos, gastroenterólogos, reumatólogos, fisioterapeutas y terapeutas ocupacionales es a menudo necesario para abordar todas las facetas del síndrome.
Consideraciones Especiales en Contextos Médicos
La falta de conciencia sobre el POTS puede ser particularmente problemática en situaciones perioperatorias o de atención urgente. Los pacientes con POTS tienen un mayor riesgo de complicaciones durante y después de la cirugía. El ayuno preoperatorio puede empeorar la desregulación del volumen. Se requiere anestesia especializada y un manejo cuidadoso de la presión arterial y el volumen de líquidos durante el procedimiento. Además, en pacientes con comorbilidades como Ehlers-Danlos, se deben tomar precauciones adicionales con la posición articular, la hemostasia y el cierre de heridas.
La inmovilización prolongada después de la cirugía puede descondicionar aún más a estos pacientes, complicando la rehabilitación. Por lo tanto, es vital que los cirujanos y el personal médico estén al tanto de las necesidades específicas de los pacientes con POTS.

Comparación con Otras Disautonomías Comunes
Para entender mejor el POTS, es útil distinguirlo de otras formas comunes de disautonomía que afectan la regulación al estar de pie:
| Condición | Cambio Frecuencia Cardíaca al Estar de Pie | Cambio Presión Arterial al Estar de Pie | Frecuencia del Desmayo |
|---|---|---|---|
| Síndrome POTS | Aumento significativo (≥30/40 bpm) | Sin caída significativa (<20 mmHg sistólica) | Menos común (puede haber presíncope) |
| Hipotensión Ortostática | Puede aumentar, pero no es el criterio principal | Caída significativa (≥20 mmHg sistólica) | Más común |
| Síncope Vasovagal | Puede disminuir o aumentar brevemente, luego caer abruptamente | Caída abrupta | Muy común (es la definición) |
Esta tabla simple subraya las diferencias clave que los médicos utilizan para diferenciar estas condiciones, aunque a veces pueden solaparse o coexistir.
Preguntas Frecuentes sobre el POTS
¿Es el POTS una enfermedad peligrosa?
Generalmente, el POTS no se considera una enfermedad potencialmente mortal. Su principal impacto es en la calidad de vida debido a la severidad y cronicidad de los síntomas.
¿Cuáles son los síntomas principales?
Los síntomas varían, pero los más comunes incluyen mareos, aturdimiento, fatiga, niebla mental, palpitaciones y problemas digestivos, todos empeorando al ponerse de pie.
¿El POTS es lo mismo que la ansiedad?
No. Aunque el POTS puede causar síntomas que se asemejan a la ansiedad (como palpitaciones o temblores) y vivir con una enfermedad crónica puede generar ansiedad, el POTS es un trastorno físico del sistema nervioso autónomo, no un trastorno de salud mental primario. A menudo se diagnostica erróneamente como ansiedad.
¿Cuál es la causa del POTS?
La causa exacta no siempre es clara y puede variar. Puede ser desencadenado por infecciones (virales, bacterianas), otras condiciones médicas (como Ehlers-Danlos), trauma o cirugías. Algunas teorías sugieren que la disfunción del sistema nervioso autónomo, posiblemente relacionada con el nervio vago, es el mecanismo subyacente.
¿Se puede curar el POTS?
En algunos casos, especialmente en adolescentes, el POTS puede mejorar o incluso resolverse con el tiempo (se reportan resoluciones espontáneas en un 75% de los niños para la edad de 21-25 años). En otros, es una condición crónica que requiere manejo continuo de los síntomas. El tratamiento busca mejorar la calidad de vida y reducir la frecuencia y severidad de los episodios.
Conclusión
El Síndrome POTS es una condición compleja y, sí, controversial debido a la brecha en el conocimiento médico y las dificultades diagnósticas. Afecta profundamente la vida de quienes lo padecen, no porque sea típicamente mortal, sino por la constelación debilitante de síntomas que limitan la capacidad de funcionar. Un mayor conocimiento entre los profesionales de la salud es crucial para un diagnóstico temprano y preciso, un manejo multidisciplinar efectivo y, en última instancia, para mejorar la vida de las personas que viven con este enigma del sistema nervioso autónomo.
Entender el POTS, sus síntomas, sus posibles orígenes (incluyendo el fascinante vínculo con el nervio vago) y el impacto que tiene, es el primer paso para superar la controversia y asegurar que los pacientes reciban el cuidado y el apoyo que merecen.
Si quieres conocer otros artículos parecidos a El Enigma del Síndrome POTS puedes visitar la categoría Neurociencia.
