El efecto placebo es un fenómeno fascinante que ha intrigado a médicos y científicos durante siglos. Lejos de ser un simple truco mental, la neurociencia moderna está desvelando los complejos mecanismos cerebrales que subyacen a esta respuesta. Se trata de cómo el contexto, las expectativas y el condicionamiento pueden influir directamente en nuestra biología y percepción de síntomas, abriendo una ventana al poder intrínseco de la conexión mente-cuerpo.

Durante mucho tiempo, el efecto placebo fue considerado una variable molesta en los ensayos clínicos, algo a 'controlar' para poder medir la eficacia real de un tratamiento activo. Sin embargo, la investigación reciente, impulsada por técnicas avanzadas de neuroimagen, ha transformado esta visión. Ahora se le ve como un modelo invaluable para entender cómo las creencias y el contexto psicosocial modulan la actividad cerebral y, en última instancia, la salud física y mental. El estudio del efecto placebo es, en esencia, el estudio de cómo la mente puede afectar al cuerpo de formas medibles y significativas.
- Del Engaño Histórico a la Neurociencia Moderna
- Mecanismos Psicológicos: Expectativa y Condicionamiento
- El Cerebro Bajo el Efecto Placebo: Vistazo General
- Placebo y Dolor: Un Modelo de Estudio Clave
- Circuitos Clave y Neuroquímica del Placebo
- Más Allá del Dolor: Placebo en Parkinson y Otras Condiciones
- Identificando a los 'Respondedores' al Placebo
- El Efecto Nocebo: La Otra Cara de la Moneda
- Implicaciones Clínicas y Éticas
- Preguntas Frecuentes sobre el Efecto Placebo y la Neurociencia
- Conclusión: La Promesa de Entender la Conexión Mente-Cuerpo
Del Engaño Histórico a la Neurociencia Moderna
El uso de placebos en medicina se remonta a la antigüedad, donde a menudo eran lo único disponible para aliviar el sufrimiento, aunque se desconociera la causa real de las enfermedades. Prácticas como el sangrado o los 'aceites de serpiente', ineficaces en sí mismas, probablemente generaban mejoras en algunos pacientes debido a la fe depositada en el tratamiento y en el terapeuta. El término 'placebo' (del latín 'agradaré') se formalizó, pero fue el artículo clásico de Henry Beecher en la década de 1950, "The Powerful Placebo", el que puso de relieve su relevancia y la necesidad de tenerlo en cuenta en la investigación médica.
La reintroducción del placebo en la era moderna de los ensayos clínicos controlados abrió la puerta a su estudio sistemático. Inicialmente visto como un 'ruido', la investigación, especialmente en las últimas décadas, ha demostrado su capacidad para modular los resultados del tratamiento en diversas condiciones. Esto ha llevado a un interés creciente en desentrañar sus bases biológicas, pasando de ser una mera anécdota clínica a un campo de estudio neurocientífico legítimo.
Mecanismos Psicológicos: Expectativa y Condicionamiento
Aunque los mecanismos neurobiológicos son el foco principal de la neurociencia, el efecto placebo tiene raíces profundas en procesos psicológicos bien conocidos. Los dos mecanismos psicológicos más estudiados que subyacen al efecto placebo son el condicionamiento clásico y la expectativa.
El condicionamiento clásico, descrito por Pavlov, implica aprender una asociación entre un estímulo neutro (como una píldora de azúcar) y una respuesta (como el alivio del dolor) que originalmente es provocada por un estímulo activo (como un analgésico real). Después de varias exposiciones conjuntas, el estímulo neutro por sí solo puede llegar a elicitar la respuesta. Un paciente que ha experimentado alivio del dolor con píldoras de cierto color y forma podría, teóricamente, experimentar un alivio similar con una píldora placebo que se vea idéntica, debido a la asociación aprendida.
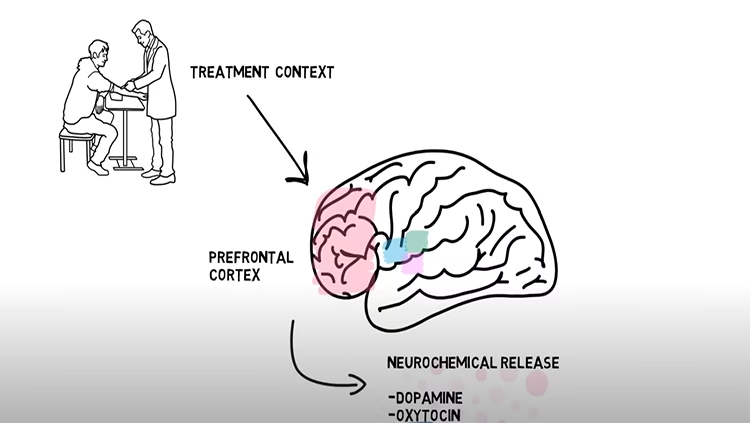
La expectativa es otro pilar fundamental. La creencia consciente o inconsciente de que un tratamiento será efectivo puede influir poderosamente en el resultado. Las expectativas pueden ser moldeadas por instrucciones verbales del médico, por observaciones de otros pacientes, o por experiencias previas. Si a un paciente se le dice que una sustancia es un potente analgésico, su expectativa de alivio puede activar cascadas neurobiológicas que imitan los efectos de un fármaco real.
Estos mecanismos psicológicos a menudo interactúan. El condicionamiento puede ayudar a formar expectativas futuras, y las expectativas pueden amplificar o modificar las respuestas condicionadas. Son la puerta de entrada a la comprensión de cómo factores 'subjetivos' se traducen en cambios 'objetivos' en el cuerpo.
El Cerebro Bajo el Efecto Placebo: Vistazo General
La neurociencia utiliza una gama de técnicas de neuroimagen para observar la actividad cerebral en tiempo real y desentrañar las bases biológicas del efecto placebo. La resonancia magnética funcional (fMRI) mide los cambios en el flujo sanguíneo relacionados con la actividad neuronal. La tomografía por emisión de positrones (PET) permite visualizar la actividad metabólica (con glucosa) o la unión de neurotransmisores (como dopamina u opioides) a sus receptores. El electroencefalograma (EEG) y la magnetoencefalografía (MEG) registran la actividad eléctrica y magnética del cerebro con alta resolución temporal.
Estas herramientas han revelado que el efecto placebo no es una ilusión, sino que involucra la activación de redes cerebrales específicas y la liberación de neuroquímicos endógenos. Las investigaciones han identificado diversas regiones del cerebro implicadas, que varían según la condición clínica estudiada. Si bien la mayor parte de la investigación se ha centrado en el dolor, estudios emergentes exploran el efecto placebo en trastornos del movimiento (como el Parkinson), depresión, ansiedad y otras condiciones.
Placebo y Dolor: Un Modelo de Estudio Clave
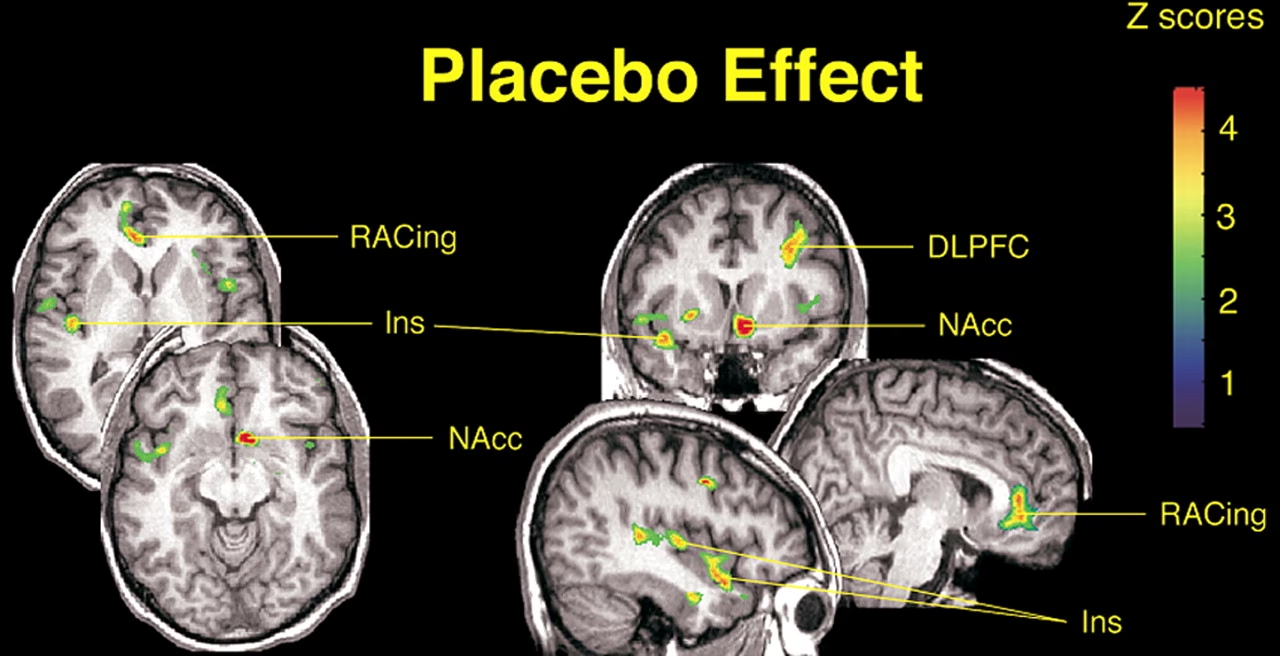
El dolor es quizás la condición más estudiada en el contexto del efecto placebo, en parte por su relevancia clínica y su tratabilidad experimental. El dolor es una experiencia compleja que involucra componentes sensoriales, afectivos y cognitivos. Las investigaciones con neuroimagen han identificado regiones cerebrales que responden a estímulos dolorosos y que son moduladas por placebos.
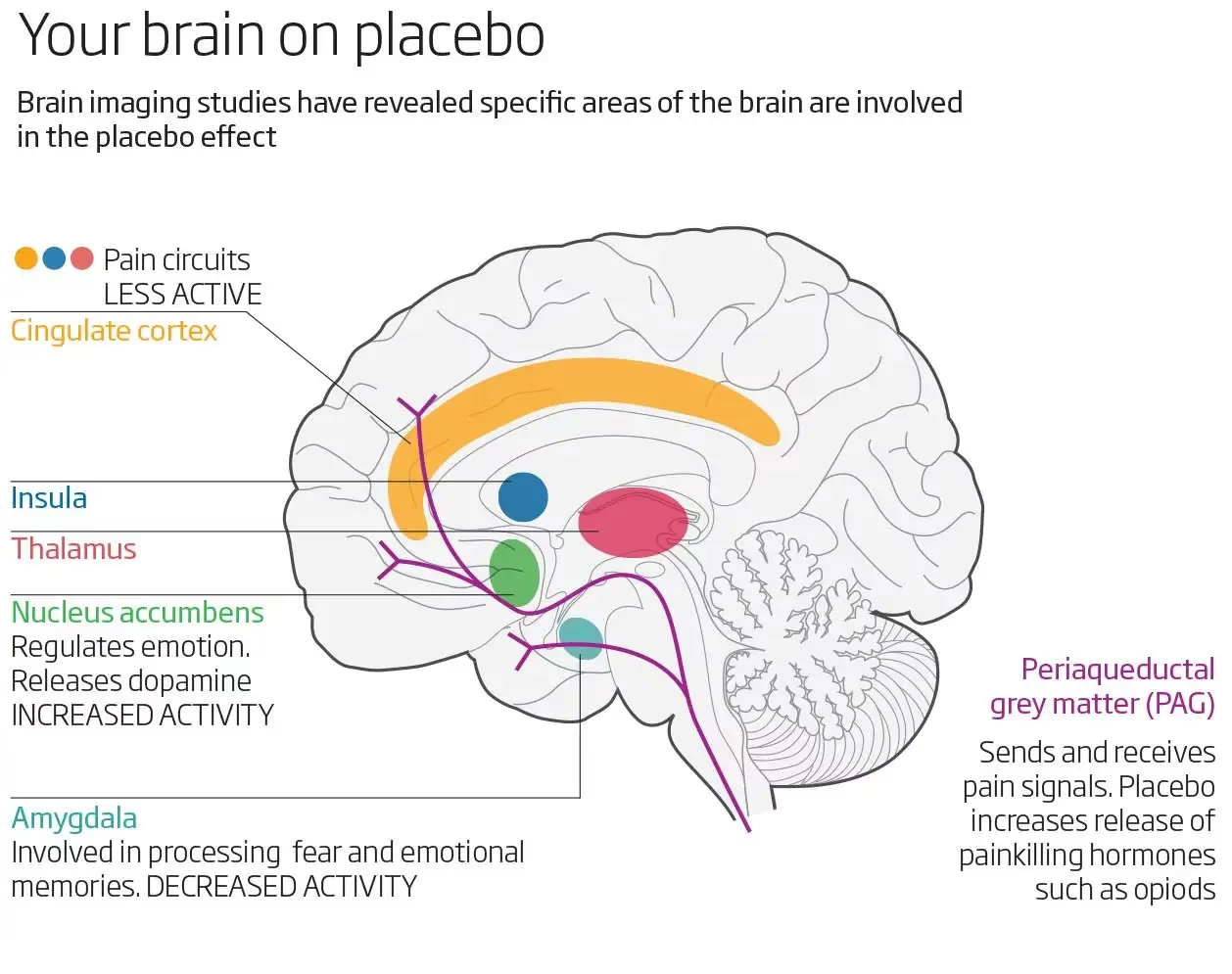
Algunas áreas que normalmente se activan con el dolor muestran una reducción en su actividad bajo el efecto placebo, consistente con una disminución en la percepción del dolor. Estas incluyen el tálamo medial (mThal), la ínsula anterior (aINS), la corteza cingulada anterior dorsal (dACC), la sustancia gris periacueductal (PAG) y la corteza somatosensorial secundaria/ínsula posterior dorsal (S2–dpINS).
Por otro lado, otras regiones muestran un aumento en su actividad bajo el efecto placebo. Se cree que estas áreas están involucradas en la generación de expectativas, la evaluación del contexto y la modulación descendente del dolor. Incluyen la corteza prefrontal ventromedial (vmPFC), la corteza prefrontal dorsolateral (dlPFC), la corteza orbitofrontal lateral (lOFC), el núcleo accumbens/estriado ventral (NAc–VS), la PAG y la médula rostroventral (RVM). Es interesante notar que algunas regiones, como la PAG y la dACC, pueden mostrar efectos diferentes (aumento o disminución) dependiendo del estudio y el momento de la medición, lo que refleja su papel complejo en la modulación del dolor.
Las respuestas cerebrales observadas se correlacionan a menudo con la magnitud del alivio del dolor reportado por el paciente. Un mayor alivio se asocia típicamente con mayores cambios en la actividad de estas regiones clave.
Circuitos Clave y Neuroquímica del Placebo
La investigación ha destacado varios circuitos neuronales y sistemas neuroquímicos fundamentales en la mediación del efecto placebo, especialmente en la analgesia:
| Circuito/Sistema | Regiones Clave | Neuroquímica Principal | Función Propuesta en Placebo |
|---|---|---|---|
| Modulación Descendente del Dolor | PAG, RVM, Médula Espinal | Opioides endógenos, Serotonina, Noradrenalina, Oxitocina | Inhibición de señales de dolor a nivel espinal y cerebral. |
| Circuito de Recompensa/Motivación | Núcleo Accumbens (NAc), Estriado Ventral (VS) | Dopamina, Opioides | Asociado a expectativas positivas, aprendizaje apetitivo, bienestar. Predice respuesta placebo. |
| Regulación Top-Down / Expectativas | Corteza Prefrontal (vmPFC, dlPFC, vlPFC), Corteza Orbitofrontal (OFC) | Interacción con PAG y NAc | Generación de expectativas, evaluación del contexto, control cognitivo sobre el dolor. |
| Procesamiento de la Amenaza / Emoción | Amígdala | Opioides (modulación), Interacción con PAG | Reducción del valor de amenaza asociado al dolor, modulación emocional. |
El sistema opioide endógeno es uno de los mecanismos mejor establecidos en la analgesia por placebo. Estudios con PET han mostrado un aumento en la actividad opioide (liberación de opioides endógenos) en regiones como la PAG y el NAc–VS en respuesta a un placebo analgésico. Este efecto puede ser bloqueado por naloxona, un antagonista opioide. La conexión entre la corteza prefrontal (particularmente vmPFC) y la PAG parece crucial, con estudios mostrando fortalecimiento de la conectividad funcional y estructural entre estas áreas en respondedores al placebo.
El sistema dopaminérgico, particularmente en el NAc–VS, también juega un papel importante. Se observa un aumento en la actividad dopaminérgica y de fMRI en esta área durante el efecto placebo, lo que lo vincula con el aprendizaje de recompensa, la motivación y las expectativas positivas. La actividad en el NAc-VS incluso puede predecir la magnitud de la respuesta placebo en individuos.
La amígdala, involucrada en el procesamiento emocional y la amenaza, muestra una disminución de actividad bajo placebo. Se cree que el placebo reduce el 'valor de amenaza' asociado al estímulo doloroso. La modulación opioide en la amígdala y sus conexiones con la PAG también son relevantes.
Además de los sistemas opioide y dopaminérgico, otros neuroquímicos como la serotonina, la colecistoquinina (CCK), la oxitocina y los cannabinoides endógenos también están implicados en la modulación del dolor y podrían contribuir a los efectos placebo.
Más Allá del Dolor: Placebo en Parkinson y Otras Condiciones
Aunque el dolor domina la investigación, el efecto placebo se manifiesta en otras condiciones, demostrando que no es exclusivo de la percepción sensorial.
La enfermedad de Parkinson ha surgido como un modelo particularmente interesante. En pacientes con Parkinson, la expectativa de recibir un fármaco antiparkinsoniano (a través de un placebo salino) puede inducir la liberación de dopamina endógena en el estriado, una región clave afectada por la enfermedad. Esta liberación dopaminérgica se correlaciona con mejoras medibles en el rendimiento motor. Aún más notable, estudios con pacientes que tienen electrodos para estimulación cerebral profunda (DBS) han permitido registrar la actividad de neuronas individuales en el núcleo subtalámico. Se ha observado que los respondedores al placebo muestran una disminución en la frecuencia de descarga neuronal en esta área después de la administración de placebo, reflejando cambios neuronales objetivos vinculados a la respuesta clínica subjetiva.
La investigación también ha comenzado a explorar el efecto placebo en la depresión, la ansiedad y otras condiciones, encontrando evidencia de modulación de la actividad en circuitos emocionales y de recompensa.
Identificando a los 'Respondedores' al Placebo
Un área activa de investigación es la identificación de factores que predicen quién responderá más o menos a un placebo. No todos los individuos experimentan el mismo grado de efecto placebo.
Estudios sugieren que ciertas características cerebrales y de personalidad pueden predisponer a una mayor respuesta. Por ejemplo, el volumen de materia gris y la actividad (opioide y dopaminérgica) en el NAc–VS se han asociado con respuestas placebo más fuertes. Rasgos de personalidad como el optimismo, la búsqueda de recompensa y la resiliencia también parecen correlacionarse positivamente con la magnitud del efecto placebo, sugiriendo una base neurobiológica para estas diferencias individuales.
Entender por qué algunas personas son más 'respondedoras' podría tener implicaciones clínicas, quizás permitiendo identificar pacientes que podrían beneficiarse más de intervenciones que aprovechen estos mecanismos (aunque no impliquen el uso de placebos engañosos).
El Efecto Nocebo: La Otra Cara de la Moneda
Es crucial notar que el efecto placebo no siempre es beneficioso. La expectativa de daño o el condicionamiento negativo pueden llevar a un empeoramiento de los síntomas o a la aparición de efectos secundarios indeseados con una sustancia inerte. Esto se conoce como el efecto nocebo (del latín 'dañaré').
Los mecanismos subyacentes al efecto nocebo son, en muchos aspectos, similares a los del placebo, pero operan en la dirección opuesta. Por ejemplo, las expectativas negativas pueden activar circuitos cerebrales relacionados con la ansiedad y el miedo, y movilizar sistemas neuroquímicos como la colecistoquinina (CCK), que antagoniza los efectos opioides y puede promover la hiperalgesia (aumento de la sensibilidad al dolor).
El estudio del efecto nocebo es igualmente importante, ya que resalta cómo el contexto psicosocial puede tener consecuencias negativas en la salud y subraya la importancia de la comunicación cuidadosa en el entorno clínico.
Implicaciones Clínicas y Éticas
La comprensión del efecto placebo tiene implicaciones significativas para la práctica clínica y la investigación.
En los ensayos clínicos, es esencial incluir un grupo placebo para diferenciar los efectos específicos de un tratamiento activo de los efectos contextuales y de expectativa. Sin embargo, esto plantea dilemas éticos, especialmente cuando existen tratamientos efectivos disponibles para la condición estudiada.
En la práctica clínica, si bien no es ético administrar placebos 'puros' de forma engañosa, el conocimiento de los mecanismos placebo puede ayudar a los médicos a optimizar el contexto terapéutico. Una relación médico-paciente de confianza, una comunicación clara y la promoción de expectativas positivas pueden potenciar los efectos de los tratamientos activos. Se trata de aprovechar los mecanismos psicobiológicos del placebo de forma ética y transparente.
Preguntas Frecuentes sobre el Efecto Placebo y la Neurociencia
¿El efecto placebo significa que la enfermedad no es real?
No, en absoluto. El efecto placebo actúa principalmente modulando la percepción y la experiencia de los síntomas (como el dolor, la fatiga, las náuseas), que son experiencias subjetivas pero muy reales para el paciente. En la mayoría de los casos, no cura la patología subyacente (por ejemplo, no elimina un tumor ni repara una articulación dañada), aunque puede mejorar significativamente la calidad de vida al aliviar los síntomas. En condiciones como el Parkinson, se ha visto que puede afectar procesos biológicos objetivos (liberación de dopamina), pero la enfermedad subyacente persiste.
¿Puede el efecto placebo curar cualquier cosa?
No. El efecto placebo es más pronunciado en condiciones donde los síntomas tienen un fuerte componente subjetivo y están influenciados por el procesamiento cerebral, como el dolor, la fatiga, las náuseas, el asma (en la percepción de la dificultad respiratoria) o la depresión. Es poco probable que tenga un impacto significativo en enfermedades con daños tisulares extensos o procesos biológicos que no son fácilmente modulables por las expectativas y el condicionamiento.
¿Es ético que un médico use el efecto placebo?
Administrar un placebo 'puro' (una sustancia inerte) diciéndole al paciente que es un medicamento activo se considera engañoso y generalmente no ético en la práctica clínica regular. Sin embargo, los médicos pueden aprovechar los mecanismos subyacentes al efecto placebo de manera ética: construyendo una relación de confianza, comunicando de forma positiva sobre los tratamientos activos, y creando un ambiente de apoyo. Se trata de potenciar el contexto terapéutico sin recurrir al engaño.
¿Cómo se diferencia el efecto placebo del efecto del tratamiento activo en investigación?
Los ensayos clínicos controlados aleatorizados son el estándar de oro. Los participantes se asignan al azar a recibir el tratamiento activo, un placebo, o a veces ningún tratamiento. Al comparar los resultados entre el grupo que recibió el tratamiento activo y el grupo que recibió el placebo, los investigadores pueden estimar la eficacia específica del tratamiento activo, más allá del efecto atribuible al placebo y a otros factores contextuales.
Conclusión: La Promesa de Entender la Conexión Mente-Cuerpo
El estudio neurocientífico del efecto placebo ha pasado de ser una curiosidad a un campo vibrante que ofrece profundos conocimientos sobre cómo el cerebro interpreta y responde a la información del mundo (incluyendo el contexto terapéutico). Ha revelado que el cerebro es una 'farmacia' capaz de liberar sus propios analgésicos (opioides) o 'fármacos' motores (dopamina) bajo las condiciones adecuadas de expectativa y aprendizaje.
Lejos de minimizar la importancia de los tratamientos médicos, la neurociencia del placebo subraya el poder del contexto y la mente del paciente como moduladores de la experiencia de la enfermedad y la respuesta a la terapia. Continuar explorando estos mecanismos no solo mejora nuestra comprensión fundamental de la conexión mente-cuerpo, sino que también puede llevar a estrategias más efectivas y éticas para optimizar los resultados de salud, reconociendo la complejidad del ser humano más allá de su biología molecular.
Si quieres conocer otros artículos parecidos a Neurociencia del Efecto Placebo puedes visitar la categoría Neurociencia.
