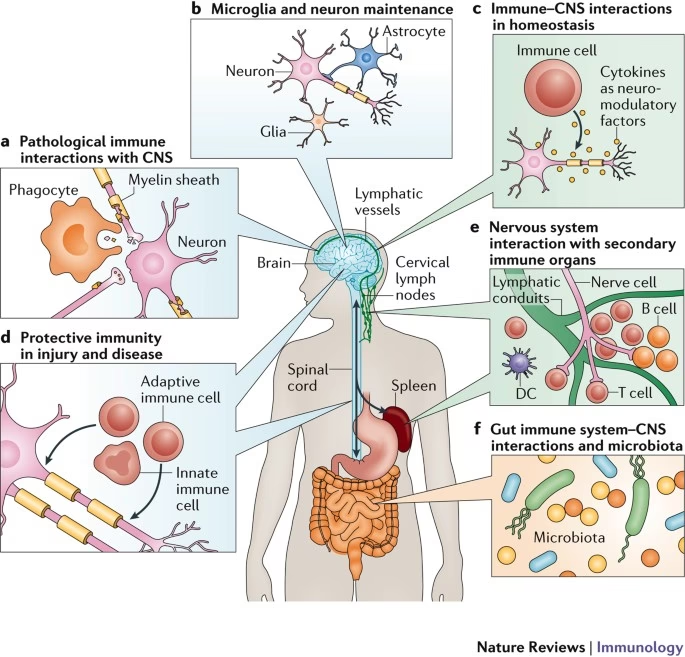
Durante mucho tiempo, el sistema inmune y el sistema nervioso central fueron considerados entidades separadas con funciones distintas. Sin embargo, investigaciones recientes han revelado una intrincada red de comunicación y solapamiento entre ambos, dando lugar al concepto del sistema neuroinmune. Este sistema, que utiliza moléculas de señalización originalmente asociadas con la inmunidad innata pero que se encuentran comúnmente en el cerebro, desempeña roles cruciales no solo en la respuesta a patógenos, sino también en funciones cerebrales normales.
En el cerebro, estas moléculas inmunes actúan como neuromoduladores, desempeñando funciones distintas de su papel en el sistema inmune periférico. Son fundamentales para procesos cerebrales normales como la plasticidad neuronal, la capacidad del cerebro para reorganizarse formando nuevas conexiones neuronales. Un ejemplo notable es la molécula del complejo mayor de histocompatibilidad de clase I (MHC clase I), que en la periferia es un mediador primario de la respuesta inmune, pero en el sistema nervioso central modula el refinamiento y la plasticidad dependientes de la actividad en las sinapsis corticales y en el sistema visual en desarrollo. Esta doble función subraya la estrecha relación entre la biología inmune y la neural.
El Sistema Neuroinmune y el Alcohol
Evidencia sustancial ha implicado al sistema neuroinmune en el desarrollo, la progresión y la persistencia del alcoholismo. La ingestión de alcohol activa este sistema, lo que, según se propone, conduce a un aumento adicional en el consumo de alcohol, produciendo un ciclo de retroalimentación creciente que no es propicio para un estado de homeostasis.
Uno de los mecanismos propuestos involucra la interacción entre el intestino y el cerebro. El consumo crónico de alcohol compromete las uniones estrechas del epitelio intestinal, permitiendo que el lipopolisacárido (LPS), una endotoxina bacteriana Gram-negativa que normalmente se encuentra confinada en el intestino, se filtre al torrente sanguíneo. Una vez en la sangre, el LPS se une y activa los receptores tipo Toll (TLRs) expresados en las células de Kupffer del hígado y otros tejidos. Esto inicia una cascada de señalización que culmina en la liberación de citoquinas proinflamatorias en el torrente sanguíneo. Estas citoquinas pueden entonces cruzar la barrera hematoencefálica e interactuar con el cerebro, afectando así el comportamiento.
Las investigaciones han demostrado que el alcohol aumenta la expresión de TLRs en el cerebro y su sensibilidad al LPS. Para probar cómo la liberación periférica de LPS afectaría el comportamiento de consumo, estudios en ratones mostraron que una sola inyección de LPS produce aumentos duraderos en el consumo de alcohol, lo que es consistente con la señalización neuroinmune mediando las propiedades reforzadoras del alcohol. Esta inyección única de LPS también aumentó la tasa de disparo de las neuronas dopaminérgicas en el área tegmental ventral, proporcionando un ejemplo de cómo la activación neuroinmune después de la administración periférica de LPS modula los circuitos de recompensa del cerebro. Es importante destacar que la función inmune periférica también se ha encontrado relevante para otras enfermedades mentales como la esquizofrenia, la depresión y el autismo, aunque el mecanismo exacto por el cual la activación inmune periférica ejerce sus efectos en el cerebro aún es un campo por explorar.
Evidencia Adicional que Vincula Neuroinmunidad y Alcoholismo
Más allá de la vía intestino-cerebro, las moléculas de señalización inmune también se encuentran dentro del propio cerebro. Aunque pueden ser utilizadas para la señalización normal no inmune, también pueden reflejar patología y conducir a la neurodegeneración si la proinflamación no se controla. Los efectos neurodegenerativos de la señalización inmune se han demostrado en enfermedades como el Alzheimer y el Parkinson.
La neurodegeneración también se ha observado en alcohólicos y es especialmente prominente en la corteza prefrontal (PFC). La neurodegeneración en la PFC puede afectar las capacidades de juicio y razonamiento, lo que a su vez puede exacerbar aún más el consumo crónico de alcohol. Es posible que la activación neuroinmune inducida por el consumo de alcohol contribuya a la neurodegeneración observada en alcohólicos.
Otra línea de evidencia que vincula la función neuroinmune con el alcoholismo proviene de estudios genéticos. Se ha descubierto que la expresión de genes inmunes en el cerebro se altera en alcohólicos humanos, ratones y moscas de la fruta después de la exposición al alcohol, así como en modelos genéticos de roedores con alto consumo de alcohol. Además, los ratones que carecen de genes relacionados con la función inmune muestran un consumo de alcohol disminuido en comparación con los controles de la misma camada.
El uso agudo y crónico de alcohol activa la microglía, los macrófagos residentes del cerebro, y aumenta las citoquinas proinflamatorias a través del factor nuclear κ B (NFκB) en el cerebro. Las respuestas conductuales al alcohol agudo se alteraron en ratones que carecen de receptores TLR, específicamente TLR2 o TLR4. En una publicación clave, la reducción de TLR4 en la amígdala de ratas mediante siRNA disminuyó la autoadministración de alcohol, demostrando que la señalización neuroinmune, independiente de la entrada de citoquinas periféricas, fue suficiente para regular el comportamiento relacionado con el alcohol.
Implicaciones Terapéuticas: Apuntando al Sistema Neuroinmune
Los hallazgos que vinculan la función neuroinmune con el alcoholismo abren nuevas y prometedoras vías para la intervención terapéutica. Dado que la activación neuroinmune parece desempeñar un papel en la perpetuación del consumo de alcohol, modular este sistema podría ayudar a reducir la adicción.
Un enfoque ha sido el uso de agonistas del receptor activado por proliferadores de peroxisomas (PPAR) tipo gamma, como la pioglitazona y la rosiglitazona. Estos compuestos tienen propiedades antiinflamatorias mediadas en gran parte por su capacidad para inhibir el factor de transcripción NFκB y, por lo tanto, disminuir la producción de citoquinas proinflamatorias. La pioglitazona ha demostrado reducir el consumo de alcohol, anular la reinstauración de la búsqueda de alcohol, reducir la autoadministración de alcohol y disminuir la gravedad de los síntomas de abstinencia física en ratas. Otro agonista de PPAR, el clofibrato, previene la adquisición de la autoadministración de nicotina en ratas y monos ingenuos y disminuye la autoadministración de nicotina en ratas y monos dependientes de nicotina. Estos hallazgos sugieren que los agonistas de PPAR podrían ser opciones viables para tratar las patologías neuroinmunes en el alcoholismo y otras formas de adicción.
Además de los agonistas de PPAR, el bloqueo farmacológico de la activación neuroinmune utilizando muchos tipos de fármacos antiinflamatorios también ha demostrado reducir la recompensa del alcohol y disminuir el consumo. Entre estos fármacos se encuentran la minociclina, la doxiciclina, el topiramato, la anakinra, la indometacina y el CAPE. En conjunto, estos hallazgos han construido una evidencia sustancial de la modulación neuroinmune del consumo de alcohol, tanto agudo como crónico, y ofrecen dianas terapéuticas únicas y aún inexploradas.
Comparativa de Enfoques Terapéuticos Potenciales (Según la Información Proporcionada)
| Tipo de Agente | Ejemplo(s) | Mecanismo Principal (según texto) | Efecto en Consumo de Alcohol/Nicotina |
|---|---|---|---|
| Agonistas PPAR | Pioglitazona, Rosiglitazona, Clofibrato | Propiedades anti-inflamatorias, inhiben NFκB, disminuyen citoquinas proinflamatorias | Reducen consumo de alcohol/nicotina, disminuyen síntomas de abstinencia (Pioglitazona), previenen/disminuyen autoadministración (Clofibrato) |
| Bloqueadores Farmacológicos Generales | Minociclina, Doxiciclina, Topiramato, Anakinra, Indometacina, CAPE | Bloqueo de la activación neuroinmune, efectos anti-inflamatorios | Reducen la recompensa del alcohol, disminuyen el consumo |
Preguntas Frecuentes (FAQs)
¿Qué son las moléculas de señalización neuroinmune?
Según la información proporcionada, son moléculas de señalización que se asociaron primero con la inmunidad innata pero que también se encuentran comúnmente en el cerebro. En el cerebro, actúan como neuromoduladores.
¿Cómo activa el alcohol el sistema neuroinmune?
La ingestión de alcohol puede activar directamente el sistema neuroinmune. Además, el alcohol compromete la barrera intestinal, permitiendo que el LPS se filtre al torrente sanguíneo, active receptores inmunes periféricos y provoque la liberación de citoquinas proinflamatorias que pueden llegar al cerebro y activarlo.
¿El sistema neuroinmune solo afecta el alcoholismo?
No, la información indica que la señalización inmune en el cerebro es importante para funciones normales como la plasticidad neuronal. También está implicada en patologías como la neurodegeneración (enfermedades como Alzheimer y Parkinson) y se ha relacionado con otras enfermedades mentales como la esquizofrenia, la depresión y el autismo, aunque los mecanismos exactos pueden variar o ser desconocidos.
¿Se puede tratar el alcoholismo actuando sobre el sistema neuroinmune?
Las investigaciones mencionadas sugieren que sí. Se han probado enfoques como el uso de agonistas de PPAR y diversos fármacos antiinflamatorios que bloquean la activación neuroinmune, mostrando resultados prometedores en la reducción del consumo de alcohol y otros efectos relacionados con la adicción en modelos de estudio.
En conclusión, la investigación sobre el sistema neuroinmune ha revelado una conexión sorprendente y profunda con el alcoholismo. Desde la modulación de funciones cerebrales normales hasta su papel en la respuesta a la inflamación inducida por el alcohol y la neurodegeneración, este sistema emerge como un actor clave en la compleja biología de la adicción. Comprender mejor cómo el alcohol interactúa con la neuroinmunidad no solo profundiza nuestro conocimiento de la enfermedad, sino que también abre caminos emocionantes para el desarrollo de nuevas y más efectivas estrategias terapéuticas dirigidas a romper el ciclo devastador del alcoholismo.
Si quieres conocer otros artículos parecidos a La Conexión Neuroinmune del Alcoholismo puedes visitar la categoría Neurociencia.

