Durante mucho tiempo, la enfermedad mental ha estado envuelta en el misterio. A diferencia de afecciones físicas como una fractura ósea o una infección, no había una parte visible o palpable del cuerpo a la que se pudiera señalar como la causa. Esta falta de una explicación biológica clara contribuía al estigma, la vergüenza y el aislamiento que a menudo sentían quienes la padecían. Sin embargo, los avances en neurociencia están transformando radicalmente esta percepción, demostrando de manera contundente que las enfermedades mentales son, de hecho, trastornos del cerebro.
La fascinación por el órgano más complejo del cuerpo humano, el cerebro, ha impulsado a investigadores como el Dr. K. Luan Phan a dedicar sus vidas a desentrañar los orígenes de las enfermedades basadas en él. Desde observar disecciones en la facultad de medicina hasta visualizar su intrincada red de conexiones mediante tecnología avanzada, la comprensión de cómo las señales eléctricas y químicas dan forma a nuestra experiencia (sensaciones, movimiento, lenguaje, memoria, comportamiento e incluso la conciencia) ha sido la fuerza motriz.
- Del Misterio a la Biología: Un Cambio de Paradigma
- El Impacto del Trauma y el Estrés en el Cerebro
- Áreas Clave del Cerebro Implicadas
- La Revolución de la Neuroimagen: Viendo la Enfermedad Mental
- Desestigmatizando a Través de la Biología
- Hacia la Medicina Personalizada
- La Resiliencia: La Capacidad de Recuperarse
- Abordando la Crisis: Prevención del Suicidio
- Preguntas Frecuentes sobre el Cerebro y la Salud Mental
Del Misterio a la Biología: Un Cambio de Paradigma
Históricamente, mientras que condiciones como el accidente cerebrovascular, la epilepsia o el Alzheimer tenían explicaciones médicas claras y partes del cerebro señalables como fuente, las conexiones con la enfermedad mental eran esquivas. Pacientes, como muchos veteranos de guerra que lidiaban con ansiedad, depresión y recuerdos traumáticos intrusivos años después del combate, se preguntaban si sus experiencias extremas habían dañado sus cerebros y si su sufrimiento provenía de allí. La falta de respuestas claras en los libros de texto y la incapacidad de 'ver' la enfermedad contribuían a su aislamiento y culpa.
Este panorama comenzó a cambiar drásticamente con la llegada y mejora de las técnicas de neuroimagen. La posibilidad de observar el cerebro en funcionamiento permitió a los científicos pasar de una comprensión puramente teórica de sus circuitos a una visualización dinámica de su actividad. Esta capacidad de medir y comparar la actividad cerebral entre individuos sanos y aquellos con trastornos psiquiátricos fue un punto de inflexión.
El Impacto del Trauma y el Estrés en el Cerebro
Una de las revelaciones más significativas de la investigación neurocientífica es cómo las experiencias de vida negativas, especialmente el trauma y el estrés prolongado, pueden dejar una huella física y fisiológica duradera en el cerebro. El Dr. Phan y otros investigadores han demostrado que el trauma no es solo una experiencia psicológica; literalmente altera la 'topografía' del cerebro.
Este impacto biológico se manifiesta de varias maneras. Por un lado, aumenta la respuesta del cuerpo a futuros factores estresantes, elevando los niveles de sustancias químicas como el cortisol (la principal hormona del estrés) y la norepinefrina (un neurotransmisor que actúa como hormona del estrés en el cerebro). Estos cambios bioquímicos y neuroquímicos pueden formar la base para el desarrollo de enfermedades mentales.
Además, el trauma y el estrés pueden afectar circuitos cerebrales específicos, llevando a una desregulación y disfunción. Las diferencias en ciertos biomarcadores y la química cerebral son notables en individuos que han experimentado altos niveles de estrés o combate. Estas diferencias biológicas subrayan cómo las experiencias traumáticas pueden incrustarse en la biología cerebral, resultando en 'impresiones fisiológicas' duraderas.
Áreas Clave del Cerebro Implicadas
La investigación con neuroimagen ha permitido identificar y estudiar áreas cerebrales particulares que son fundamentales en la respuesta al estrés y que se ven afectadas en diversas enfermedades mentales. Entre las más relevantes se encuentran:
- La Amígdala: Esta pequeña estructura, a menudo descrita como el centro de alarma del cerebro, juega un papel crucial en el procesamiento de las emociones, especialmente el miedo y la ansiedad. La investigación muestra que una actividad elevada y sostenida en la amígdala es característica de trastornos como la depresión y otros diagnósticos de salud mental. Esta hiperactividad puede llevar a una mayor reactividad emocional y a una sensación constante de peligro o amenaza.
- El Hipocampo: Crucial para la formación de recuerdos y la navegación espacial, el hipocampo también está implicado en la respuesta al estrés. El estrés crónico puede dañar las células del hipocampo, afectando la memoria (especialmente los recuerdos traumáticos) y la capacidad de regular las respuestas al estrés.
- La Corteza Prefrontal: Esta área, situada en la parte frontal del cerebro, es responsable de funciones ejecutivas de orden superior como la toma de decisiones, la planificación, la regulación emocional y el comportamiento social. La disfunción en la corteza prefrontal puede afectar la capacidad de una persona para manejar el estrés, controlar impulsos, regular el estado de ánimo y tomar decisiones racionales.
La interacción compleja entre estas y otras regiones cerebrales, y cómo se ven alteradas por la genética, las experiencias de vida y otros factores, es clave para comprender la manifestación de las enfermedades mentales.
La Revolución de la Neuroimagen: Viendo la Enfermedad Mental
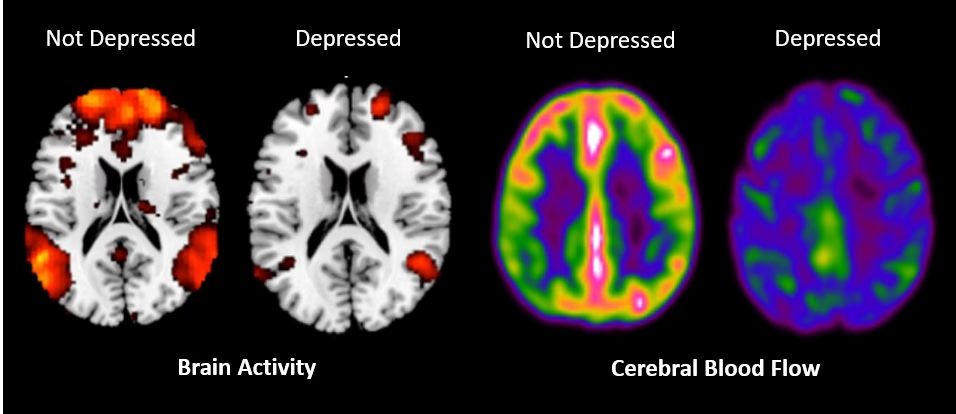
La llegada de técnicas como la resonancia magnética funcional (fMRI) ha sido transformadora para la investigación psiquiátrica. Permitió establecer de manera concluyente que los trastornos psiquiátricos son, de hecho, trastornos del cerebro. Al medir cambios en el flujo sanguíneo neuronal (un indicador de actividad cerebral) mientras los pacientes realizan tareas o ven estímulos, los investigadores pueden comparar los patrones de actividad en cerebros con trastornos frente a cerebros 'normales'.
Esta tecnología no solo muestra que hay diferencias funcionales, sino que también ayuda a diferenciar entre enfermedades con perfiles clínicos similares a nivel neural. El Dr. Phan y su equipo han utilizado la fMRI para examinar la actividad eléctrica y química en tiempo real, proporcionando un medio para evaluar las diferencias en las propiedades y funciones de los sistemas cerebrales.
Desestigmatizando a Través de la Biología
Uno de los impactos más profundos de poder 'ver' las diferencias biológicas en el cerebro de una persona con una enfermedad mental es la reducción del estigma y la culpa. Como señala el Dr. Phan, mostrar a los pacientes y a los profesionales las diferencias entre un cerebro que puede recuperarse de la adversidad y el estrés y uno que no, establece una fuente biológica para su sufrimiento. Esto traslada la 'responsabilidad' al órgano responsable, el cerebro, y puede ser enormemente liberador para los pacientes.
Si una persona tiene una enfermedad cardíaca o cáncer, no se le culpa por las decisiones que pudieron haber contribuido a su enfermedad. De manera similar, al reconocer que la enfermedad mental tiene una base biológica en el cerebro, se reduce la carga de la autoculpa. Esta comprensión basada en la Neuroimagen ayuda a los pacientes a entender por qué se sienten como se sienten y cómo los cambios en su cerebro contribuyen a sus síntomas y comportamientos, fomentando la aceptación y la búsqueda de ayuda.
Hacia la Medicina Personalizada
La comprensión de que los trastornos mentales tienen raíces cerebrales y que estos cerebros pueden funcionar de manera diferente entre individuos abre la puerta a la medicina personalizada en psiquiatría. Actualmente, casi la mitad de los pacientes con trastornos de ansiedad, depresión o PTSD no responden adecuadamente a los tratamientos estándar. La investigación se enfoca ahora en entender por qué existe esta variabilidad en la respuesta al tratamiento.
Estudiando tanto a quienes responden bien como a quienes no, los investigadores buscan correlacionar los perfiles de actividad cerebral o las características biológicas con la efectividad de diferentes intervenciones (farmacológicas, terapéuticas, etc.). Por ejemplo, si la imagen cerebral muestra una hiperactividad particular en la Amígdala, un médico podría prescribir específicamente medicamentos que han demostrado ser efectivos para reducir la actividad en esa área, además de terapia.

Este enfoque basado en el cerebro promete eliminar gran parte de la 'prueba y error' que a menudo caracteriza el tratamiento de la salud mental. Al utilizar datos objetivos del cerebro, se puede guiar a los pacientes hacia los tratamientos con mayor probabilidad de éxito para su perfil biológico único. Este es el potencial de la medicina personalizada aplicada a la psiquiatría, utilizando el poder de la imagen cerebral para ofrecer soluciones a medida.
La Resiliencia: La Capacidad de Recuperarse
Si bien es crucial entender cómo el trauma y el Estrés afectan negativamente al cerebro y contribuyen a la enfermedad, también es vital estudiar por qué algunas personas, incluso después de experiencias traumáticas severas, no desarrollan PTSD o se recuperan. Solo entre el 10% y el 20% de las personas expuestas a traumas severos desarrollan PTSD. Este fenómeno es lo que los investigadores estudian bajo el paraguas de la Resiliencia.
El Dr. Phan y su equipo también investigan los cerebros que se han recuperado de experiencias difíciles, trauma y crisis. Buscan medir cómo factores como el apoyo social, las conexiones personales y familiares, la fe espiritual, la capacidad para regular las emociones y el optimismo contribuyen a esta capacidad de recuperarse a pesar de la adversidad. Entender los mecanismos cerebrales y los factores que promueven la resiliencia es tan importante como comprender los que llevan a la enfermedad.
Como guía la reflexión del activista sudafricano Desmond Tutu, a menudo citado por el Dr. Phan: 'Llega un punto en el que necesitamos dejar de simplemente sacar a la gente del río. Necesitamos ir aguas arriba y averiguar por qué se están cayendo'. Este enfoque biológico y de investigación busca construir apoyo 'aguas arriba' de una crisis de salud mental o un intento de suicidio, utilizando pruebas de laboratorio, imagenología e investigación para determinar el tratamiento y la intervención efectiva, con el objetivo último de salvar vidas.
Abordando la Crisis: Prevención del Suicidio
La aplicación de esta comprensión basada en el cerebro es particularmente crítica en el contexto de la prevención del suicidio. A pesar del aumento de la conciencia, las tasas de suicidio siguen siendo preocupantes, especialmente en poblaciones vulnerables como los veteranos. Las intervenciones que se dirigen a la base biológica de los comportamientos que pueden conducir al suicidio son vistas como el camino a seguir.
Programas como STRIVE (Suicide and Trauma Reduction Initiative for Veterans) en la Universidad Estatal de Ohio, dirigido por el Dr. Craig Bryan y respaldado por la investigación del Dr. Phan, aplican tratamientos psicológicos de vanguardia basados en esta comprensión biológica y conductual. Estos programas han demostrado una reducción significativa en los intentos de suicidio entre el personal militar, lo que subraya el potencial transformador de un enfoque basado en la neurociencia.
| Aspecto | Visión Histórica de la Enfermedad Mental | Visión Moderna (Basada en Neurociencia) |
|---|---|---|
| Causa Principal Percibida | A menudo vaga: debilidad moral, problemas de carácter, influencias externas, falta de voluntad. | Trastorno del cerebro: alteraciones en la estructura, función y química cerebral, influenciadas por genética y experiencias de vida. |
| Base de Diagnóstico | Principalmente en la observación del comportamiento y los síntomas reportados. | Basada en síntomas, pero informada por la comprensión de circuitos cerebrales implicados y, cada vez más, por datos de neuroimagen y biomarcadores. |
| Percepción Pública y Estigma | Alto estigma, vergüenza, culpa, aislamiento debido a la falta de una causa médica clara. | Reducción del estigma al ser reconocida como una enfermedad médica del cerebro, similar a otras enfermedades crónicas. |
| Enfoque de Tratamiento | Variado, a menudo menos basado en mecanismos biológicos específicos, con resultados variables. | Cada vez más dirigido a circuitos y mecanismos cerebrales específicos; potencial para tratamientos personalizados basados en el perfil cerebral del individuo. |
Preguntas Frecuentes sobre el Cerebro y la Salud Mental
¿Qué parte del cerebro se relaciona con la enfermedad mental?
No es una única parte, sino que la enfermedad mental se relaciona con disfunciones y desregulaciones en circuitos complejos que involucran múltiples áreas cerebrales. Áreas clave consistentemente implicadas en la respuesta al estrés y los trastornos del estado de ánimo y ansiedad incluyen la amígdala, el hipocampo y la corteza prefrontal. El funcionamiento anormal o la conectividad alterada entre estas áreas pueden contribuir a los síntomas de la enfermedad mental.
¿Cómo afecta el trauma al cerebro?
El trauma puede causar cambios físicos y funcionales duraderos en el cerebro. Esto incluye alteraciones en la estructura (como en la 'topografía'), cambios en la actividad de áreas clave como la amígdala (aumentando su reactividad) y el hipocampo (potencialmente dañándolo), y desregulaciones en los sistemas químicos del cerebro, como un aumento en la respuesta de hormonas del estrés como el cortisol y la norepinefrina a estresores futuros.
¿La enfermedad mental es realmente una enfermedad del cerebro?
Sí, la investigación neurocientífica, particularmente con técnicas de imagen avanzadas como la fMRI, ha proporcionado evidencia contundente de que los trastornos psiquiátricos son, en esencia, trastornos del cerebro. Se caracterizan por diferencias medibles en la estructura, función, química y conectividad de los circuitos cerebrales en comparación con individuos sanos.
¿Puede la neuroimagen ayudar a tratar la enfermedad mental?
Sí, la neuroimagen es una herramienta poderosa que está comenzando a informar el tratamiento. Al mostrar la actividad y las diferencias funcionales en el cerebro de un paciente, puede ayudar a los médicos a entender mejor la naturaleza de su trastorno. En el futuro, se espera que la imagen cerebral permita guiar la selección de tratamientos más efectivos y personalizados para cada individuo, basándose en su perfil cerebral específico.
¿Qué es la resiliencia desde una perspectiva cerebral?
La resiliencia es la capacidad de recuperarse o adaptarse bien ante la adversidad, el trauma, la tragedia, las amenazas o fuentes significativas de estrés. Desde una perspectiva cerebral, implica la capacidad de los circuitos cerebrales (particularmente aquellos involucrados en la respuesta al estrés y la regulación emocional) para mantener o restaurar un funcionamiento saludable después de la exposición a factores estresantes. La investigación busca identificar las características cerebrales y los factores (sociales, psicológicos) que promueven esta capacidad de 'recuperación cerebral'.
En conclusión, la neurociencia está desmantelando las viejas nociones sobre la enfermedad mental, revelando su base biológica en el cerebro. Este cambio de paradigma no solo profundiza nuestra comprensión, sino que también reduce el estigma y allana el camino para diagnósticos más precisos y tratamientos personalizados, ofreciendo esperanza a millones de personas afectadas.
Si quieres conocer otros artículos parecidos a La Base Cerebral de la Enfermedad Mental puedes visitar la categoría Neurociencia.